两性霉素B 3日加量疗法在急性白血病合并侵袭性真菌病患儿中的临床应用
2021-06-29刘莹婷曹励之王丹杨明华
刘莹婷 曹励之 王丹 杨明华
(1. 湖南省第二人民医院,长沙 410008;2. 中南大学湘雅医院儿科,长沙 410008)
在急性白血病的治疗过程中,随着大剂量长疗程的化疗药物、激素等免疫抑制剂的使用,侵袭性真菌病的发生率逐渐上升,成为影响儿童白血病治疗相关死亡率的重要因素之一。侵袭性真菌病死亡率高,对于急性白血病患儿, 长期化疗已消耗巨大费用,抗真菌治疗疗程长,使用如卡泊芬净、伏立康唑、两性霉素脂质体等药物价格昂贵[1],可能会因经济负担重而导致治疗中断,尽管新型抗真菌药物的出现为抗真菌治疗提供了新的选择,但两性霉素 B 因其抗菌谱广、疗效佳、经济,仍为治疗首选[2]。本研究采用回顾性研究方法,选取急性白血病化疗后发生侵袭性真菌病并使用两性霉素 B 的患儿为研究对象,根据不同的给药方式分为两组,研究组间不良反应发生率及疗效的差异。
1 资料与方法
1.1 临床资料
根据2009年3月—2018年12月在我院接受诊治的急性白血病患儿不同给药方式分为 A、B两组。选取发生侵袭性真菌病患儿108例进行回顾性分析,年龄3~14岁,根据侵袭性真菌诊治指南,其中A组患儿中有2例确诊(1例为血培养中白念珠菌、1例为PICC导管尖端培养近平滑念珠菌),临床诊断31例,17例拟诊;B组患儿中确诊2人(1例为血培养白念珠菌,1例为肺泡灌洗液培养热带念珠菌),临床诊断34人,拟诊22人。A、B两组临床诊断共65例患儿均为满足宿主因素及临床标准,微生物标准的间接检查提示 G/GM阳性, 均未找到直接感染证据。所有入组患儿治疗病程、白血病分型、所使用的化疗药物及确诊和拟诊数、体重、年龄、性别差异均无统计学意义,具体见表 1。

表1 108例患儿的临床特点
1.2 治疗方法
A、B两组侵袭性真菌病患儿共108例,在病原学结果回报前采取抢先治疗和经验性治疗,A组5日加至足量(0.1→0.2→0.3→0.5→0.7 mg/kg);B组初始剂量增加且3日加至足量(0.2→0.4→0.7 mg/kg), 在用药期间延长静脉滴注时间至20 h。开始治疗4周后评价疗效,疗效分为完全缓解、部分缓解、稳定、疾病进展、死亡 5 类,将完全/部分缓解统计为有效病例。
1.3 不良反应监测
治疗期间严密观察症状、体征,隔日复查血常规,每周复查肝肾功能、电解质、凝血功能、心肌酶谱、全淋巴细胞计数等,定期复查影像学资料,病原学阳性患儿需要监测是否转阴。详细记录有无发热、头痛、腹部不适、注射部位疼痛、浮肿、血流动力学不稳、恶性、呕吐、肝功能异常、血小板及白细胞减少、凝血功能、电解质紊乱等不良反应。
1.4 疗效评定标准
患儿治疗开始后4周评价疗效,评定标准:①完全缓解:患者在观察期内存活,侵袭性真菌病相关症状和体征、影像学异常全部消失,真菌相关微生物证据消失,胸部CT异常消失或只存在瘢痕的影像学表现;对于隐球菌病患者要求血中或脑脊液中、原感染部位病原菌清除。②部分缓解:患者在观察期内存活, 侵袭性真菌病相关的症状和体征、影像学异常有所改善,微生物学证据提示真菌清除。③稳定:患者在观察期内存活,侵袭性真菌病相关的症状和体征无改善,各项指标综合评估提示疾病无进展;病原学检查阳性者复查未转阴。④疾病进展:临床症状及体征加重或恶化(如感染性休克、播散性真菌病),影像学出现新发病灶或原感染病灶加重或扩大,可持续分离出真菌或活检阳性。⑤死亡:与侵袭性真菌病直接或间接相关的各种原因导致的死亡[3]。
1.5 统计分析
采用SPSS 13.0软件进行统计处理,并对数据进行描述性分析, 计数资料比较用χ2检验;计量资料比较用秩和检验,P<0.05为差异有统计学意义。
2 结 果
2.1 疗效分析
根据侵袭性真菌感染指南[3]中的诊断标准,分别对确诊及临床诊断、拟诊患儿进行疗效分析。确诊及临床诊断患儿中,完全缓解:开始治疗后4周后A组完全缓解率为27.2%,B组患儿为52.7%,明显高于A组患儿;部分缓解:A组部分缓解率为27.2%,B组为27.7%,两组相近;稳定:A、B两组稳定率分别为36.3%、16.6%;疾病进展:A、B两组的疾病进展率分别为 6.0%、2.7%,A组高于B组;而死亡人数两组均较少。仅将完全/部分缓解人数纳入治疗有效率的计算,治疗有效率A组为 54.5%,B组为80.5%,且A、B两组疗效差异具有统计学意义,B组治疗有效率较高。拟诊患儿中,完全缓解:开始治疗后4周后A组完全缓解率为41.1%,B组患儿为63.6%,高于A组患儿;部分缓解:A组部分缓解率为58.8%,B组为36.3%;治疗有效率差异无统计学意义,两组无稳定及疾病进展患儿,见表 2。

表2 治疗效果 [n(%)]
2.2 不良反应发生率比较
观察患者的临床体征、症状、实验室检查、不良反应及其发生率;不良反应包括心血管、消化、造血系统损害等,A、B两组的不良反应发生率基本相近,无因不良反应不能耐受而中断治疗病例。发热、低钾血症发生率较高,A组发热发生率为94.0%,B组为89.6%(本次研究在研究的过程中,通过对患儿血常规及发热时间与药物输注关系的监测与观察,认为发热似乎与粒细胞缺乏无关,两性霉素所致发热发生率较高,A、B两组患儿发热发生率相近);低钾血症A组发生率38.0%,B组32.7%,为患儿出现治疗不耐受的主要原因。各不良反应发生率均无统计学意义,见表3。
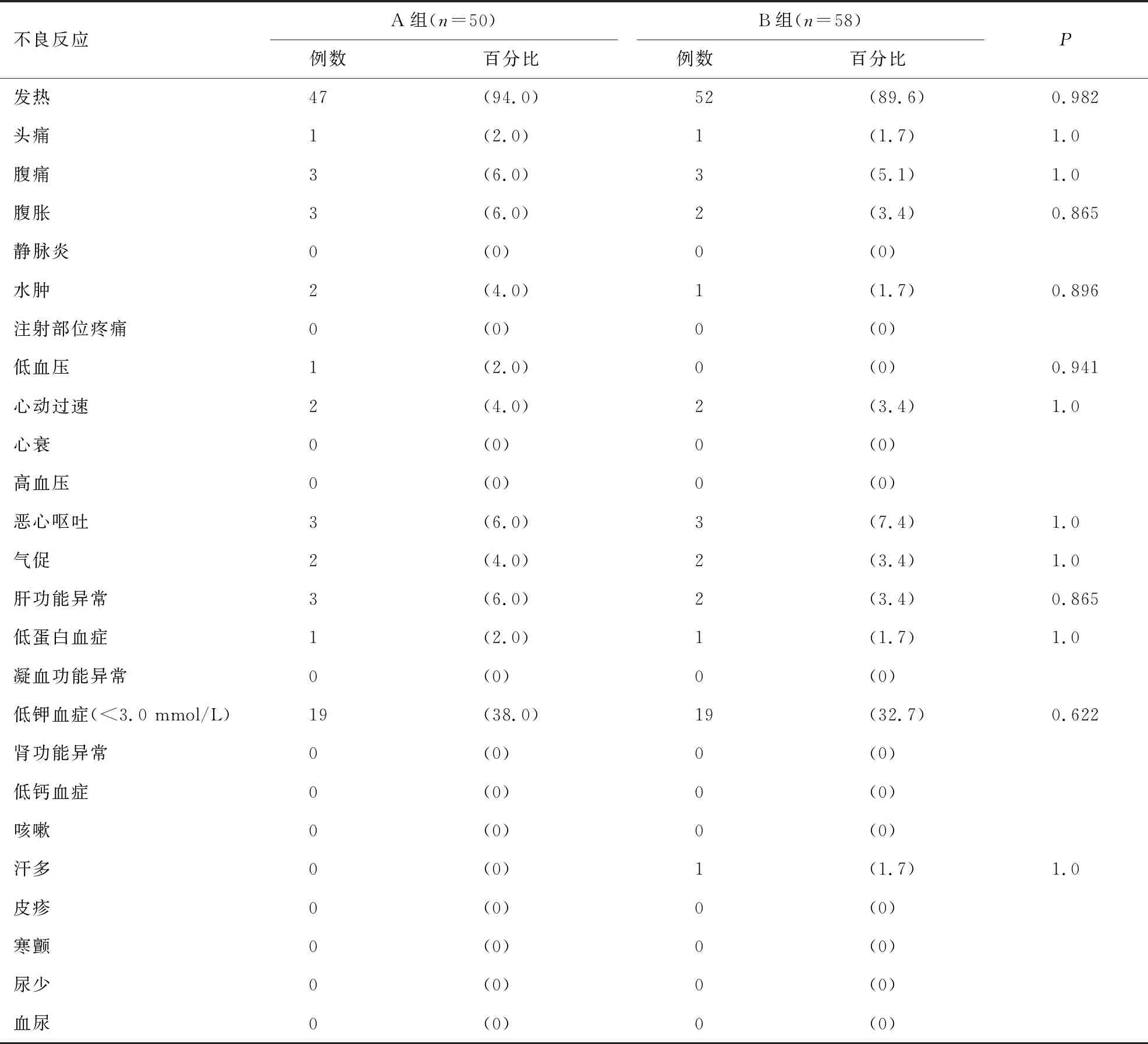
表3 治疗相关不良反应发生率 [n(%)]
2.3 粒细胞缺乏及合并其他部位感染
在两性霉素B治疗过程中,两组均有部分合并粒细胞缺乏(ANC<0.5×109/L)、发热或其他部位感染,如皮肤、口腔等,且联合性使用其他抗生素,包括去甲万古霉素、复方磺胺甲恶唑等药物,均对血常规、肝肾功能造成一定影响。分别以治疗前、治疗第14天、治疗第28天为观察节点,记录相关实验室检测指标变化。在观察过程中无一例出现严重的不良反应。A组中有5例患儿有粒细胞缺乏伴/或发热,这部分患儿治疗期间、治疗后监测血常规,有1例粒细胞前治疗前上升不明显,但与其他患者比较无统计学意义;联合应用其他抗生素治疗的患儿,监测肝肾功能变化不明显;B组中有7例粒细胞缺乏伴/或发热,有2例患儿监测粒细胞上升不明显,但其变化幅度较其他患儿相比差异不具有统计学意义,联合应用其他抗生素治疗的这部分患儿监测肝肾功能的变化不大,总体来说,两组间各实验室检测指标变化相差不大,不具有统计学差异。见表4。
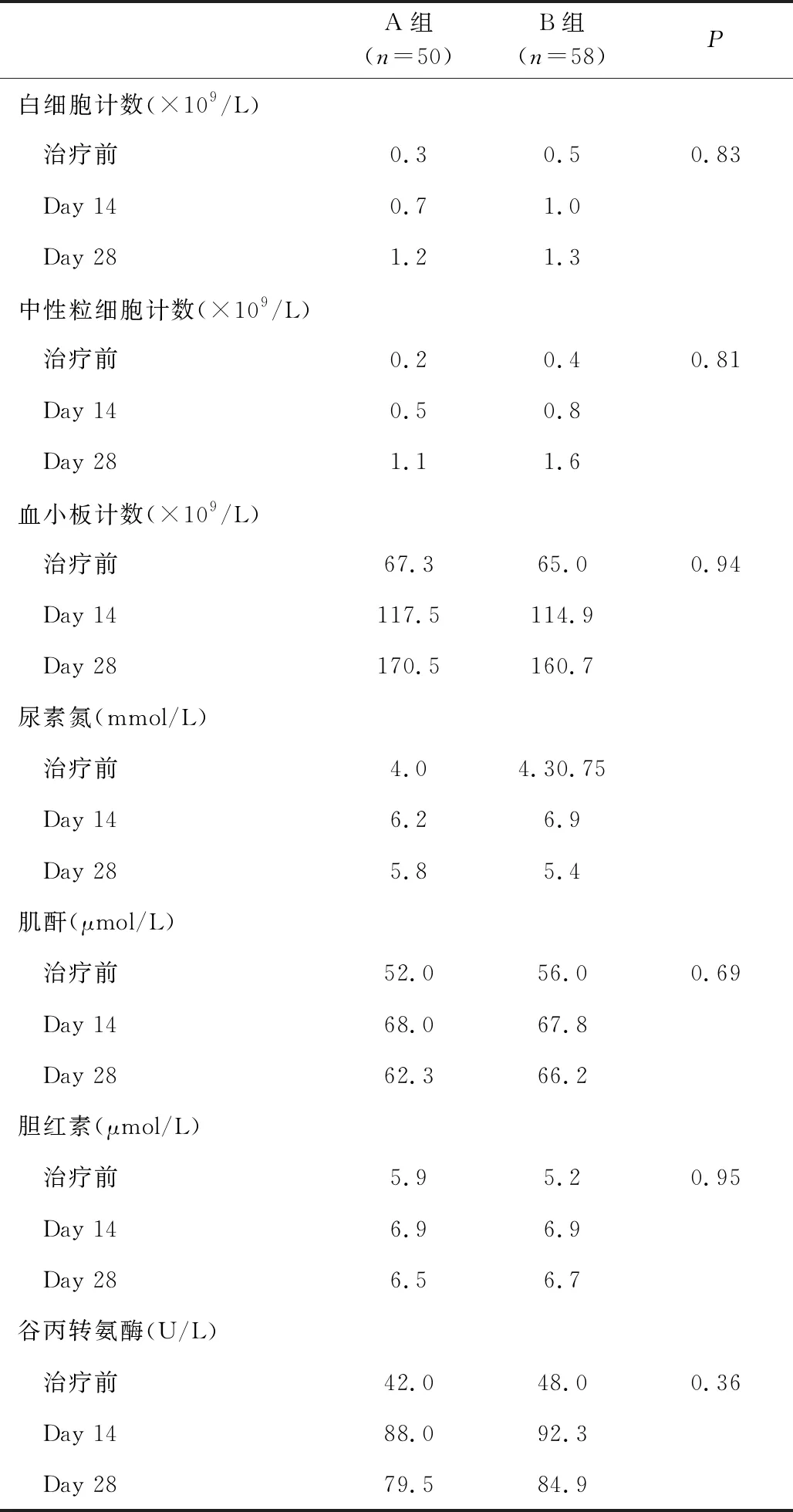
表4 两组患儿两性霉素B治疗前/中/后实验室监测指标
3 讨 论
侵袭性真菌病常发生于化疗后骨髓抑制患儿,组织病理学为其诊断的金标准,而化疗后常伴有全血细胞减少,易合并严重出血并发症,有创性检查机会较少,且病原学检查阳性率低,难以在短时间内明确诊断,但侵袭性真菌病致死率高,白血病化疗中患儿免疫力低下,发生感染后病情可迅速进展,故需要立即控制抢先治疗。急性白血病化疗疗程长,经济负担重,结合我国国情,治疗失败与依从失败均为影响患儿预后的重要因素[4-6],故在临床工作中疗效显著、不良反应可控、经济、安全的药物为临床首选。
目前常用的抗真菌药物中,唑类代表药物氟康唑、伏立康唑,不良反应小,为公认的安全有效药物,但随着其长期大量使用,临床的耐药现象及程度日益加重; 5-氟胞嘧啶易耐药;卡泊芬净不良反应小,但是价格昂贵,疗效与两性霉素相似。以上抗真菌药物有易耐药、抗菌谱窄或价格昂贵等缺点,临床上常需联合用药, 会增加经济负担及不良反应[7]。多烯类是临床上应用最早的抗真菌药物,以两性霉素B为代表,因其抗菌谱广对大多数真性致病菌和机会性真菌病均有较好的疗效,且药品花费不高,为抗真菌治疗的金标准,在临床中广泛应用[3,8]。缺点是其急性输注相关不良反应[9],致临床工作者的使用较为谨慎,传统上使用5日逐渐加量法,疗效不理想。因此我们对于两性霉素B 3日快速加量法疗效进行研究,结果显示在确诊及临床诊断组患儿中,5日加量法的治疗有效率为54.5%,与MoraDuarte等[10]的研究相似,而3日加量法的治疗有效率达80.5%,差异具有统计学意义,说明 3 日快速加量法更能迅速控制病情,疗效更为显著;拟诊组中两组患儿治疗有效率均为100%,差异无统计学意义,且均高于相关文献报道[11-12],考虑可能是本研究为回顾性分析,此组患儿缺乏微生物学标准,仅临床表现提示有真菌感染可能,且本次研究中各组所纳入患儿的比例与其他文献报道中有所差异所致。以上研究结果表明两性霉素B 3日加量法起效快、疗效更佳,对于急性白血病患儿的侵袭性真菌病治疗有重要的临床意义。
目前认为两性霉素B的急性输注相关不良反应机制是通过刺激体内免疫细胞,释放大量炎症介质因子所致,且这种免疫反应可能会降低药物疗效,亦有研究表明两性霉素B不良反应的发生、程度轻重及疗效的发挥与免疫反应密切相关[13-17]。本次研究中,两组患儿治疗相关不良反应无统计学差异,主要表现为发热及低钾血症,5日及3日加量法组发热发生率分别为94.0%和89.6%;低钾血症发生率分别为38.0%和32.7%。目前对于治疗相关不良反应的研究国内外文献报道差异较大,本次研究与Herbrecht等人的研究结果较为相近[12,18],这可能与不同研究中的研究对象对药物耐受的个体差异、对治疗相关不良反应的界定或者化疗方案的差异相关,具体有待于进一步研究。另外值得一提的是我们在对于两组患儿治疗过程中各项实验指标的监测并未发现3日快速加量法影响患儿各检测指标的恢复,且两性霉素B治疗前、治疗第14天、治疗第28天淋巴细胞亚群的监测,提示患儿各淋巴细胞值均较低,表明患儿持续处于免疫低下状态(见表 5)。以上研究结果均提示在化疗后处于免疫抑制状态的患儿中快速加量两性霉素B所致的急性输注相关不良反应可能并不强烈,同时本次研究中患儿出现的畏寒、寒战、发热等急性输注相关不良反应均可通过使用地塞米松或减慢输液速度而缓解,无一例患儿死于药物不良反应,表明两性霉素B 3日快速加量法在急性白血病患儿侵袭性真菌病治疗中不良反应具有可控性。根据美国IDSA隐球菌病处理指南特殊人群巩固治疗中,儿童使用剂量可达(1 mg·kg-1·d-1)证据等级 AⅡ[19],故本次研究中所采取的给药剂量在儿童使用的安全范围内。更加体现了两性霉素B对于急性白血病患儿的侵袭性真菌病治疗的安全及适用性。
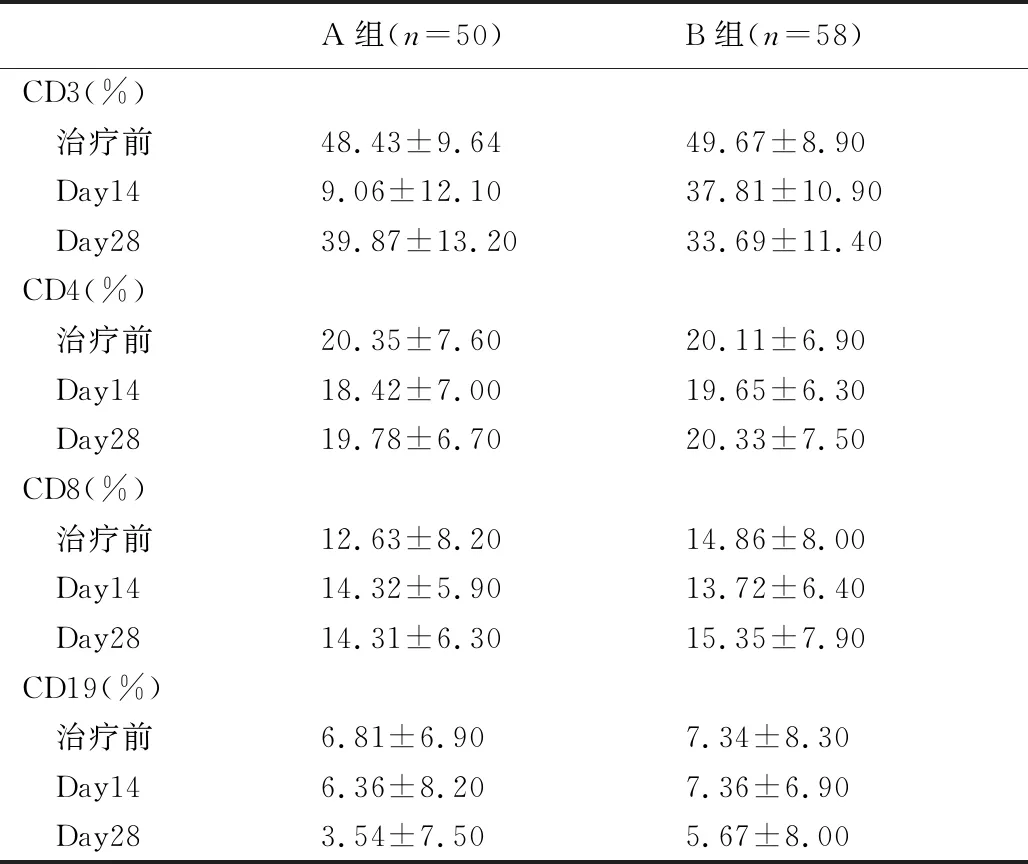
表5 患儿治疗前后淋巴细胞亚群变化
两性霉素B由于其不良反应,临床中使用较为谨慎,而我们的研究表明采取3日快速加量法较5日传统加量法疗效好,并未增加药物相关不良反应的发生率,是治疗深部真菌感染有效、安全、经济的首选,可推广普及。
