椎间孔内窥镜BEIS技术在60岁以上腰椎手术失败综合征中的应用
2021-06-24郭鑫
郭鑫
(鹤壁煤业(集团)有限责任公司总医院骨科,河南鹤壁 458030)
腰椎手术失败综合征(failed back surgery syndrome,FBSS)的发生与硬膜外瘢痕粘连、减压不彻底、神经损伤、腰椎不稳、骨质疏松等多种因素密切相关,保守治疗不佳者需要再次手术治疗。老年患者因为内科合并症多且复杂,手术耐受性差、风险大、术后并发症多,临床医生对其开放翻修手术持慎重态度[1-2]。白一冰等[3]改良的椎间孔镜BEIS技术更注重对受压神经根腹侧和背侧致压因素的全面解除,具有手术时间短、术中出血量少、术后卧床时间和住院时间短等优势[2]。本研究自2017年1月开始采用椎间孔镜BEIS技术治疗FBSS,现将其与翻修手术的治疗效果对比总结如下。
1 资料与方法
1.1 一般资料
2017年1月~2019年6月于鹤壁煤业(集团)有限责任公司总医院随机选取52例FBSS患者。纳入标准:①既往有单节段腰椎手术史,术后>3个月再次出现腰腿痛症状或症状无改善者,CT或MRI结果与症状体征一致;②年龄≥60岁,性别不限;③患者无明显腰椎不稳;④签署研究知情同意书。排除标准:①发育性椎管狭窄、中央型椎管狭窄者;②合并严重心、肝、肾等重要脏器功能不全或凝血机制障碍者;③精神疾病、老年痴呆等疾病,不能正确理解研究内容者;④合并硬膜外瘢痕者;⑤平行参加其他临床研究者。
采用随机数字表法分为两组,对照组26例,男12例,女14例;年龄60~81(69.03±6.14)岁;病程4个月~7.2年,平均(2.08±1.26)年;首次手术方法:开窗术11例,半椎板切除术10例,全椎板减压术5例;手术节段:L2-32例,L3-43例,L4-510例,L5-S111例。观察组26例,男13例,女13例;年龄60~80(68.93±5.09)岁;病程4~7.3(2.27±1.48)年;首次手术方法:开窗术10例,半椎板切除术12例,全椎板切除术4例;手术节段:L2-31例,L3-42例,L4-512例,L5-S111例。两组患者基线资料相比较,差异无统计学意义(P>0.05)。
1.2 研究方法
对照组给予传统开放手术翻修处理,采用气管插管全身麻醉,原手术切口进入,分离椎旁肌,显露手术区域,原椎板开窗患者采用全椎板切除,先切除健侧椎板,暴露硬膜,进而沿硬膜外软组织及瘢痕,彻底减压两侧神经根管;已行椎板切除者,剥离硬膜外瘢痕组织,上下扩展松解,对双侧神经根管充分减压,术中一并行植骨融合加内固定。观察组给予BEIS技术治疗,采用BEIS技术实施微创,C型臂下定位责任间隙作为穿刺路线,并作皮肤标记。常规局部麻醉,按照标记点位置进行穿刺,达到预期位置后再次实施浸润麻醉,置入导管,并于标记点开约0.8 cm皮肤切口,完成后插入锥形软组织扩张杆和扩张器,对组织实施扩张,切割深筋膜,植入TOM针,C型臂透视确保TOM针位置无误后,拔出TOM针芯,置入导丝,并对椎间孔进行逐步扩大,完成后装入套筒,再次确认位置良好后,将导丝、扩张杆退出,置入椎间孔镜,通过髓核钳清除增生肥厚组织,选择双极射频行皱缩成形术,扩大侧隐窝,松解神经根,至硬膜囊出现自动搏动,直腿抬高时神经根全程滑动良好,自感症状好转,检查术野内是否存在出血点并进行电凝止血,结束手术拔出内镜和工作管道。
1.3 观察指标
①观察两组患者手术时长、术后卧床时长、住院时长等围手术期指标;②术前和术后1个月、3个月、6个月、12个月时,采用VAS评分评估患者的疼痛程度,采用Oswestry功能障碍指数(ODI)评估患者的腰部功能障碍。疗效评定:结合Nakai标准进行评估,优:无阳性症状体征,日常工作与生活无影响;良:基本无阳性症状和体征,劳累后偶有轻度自感症状;可:存在轻度阳性症状和体征,但较术前程度显著降低,日常工作或生活受一定影响;差:未达上述标准或加重。
1.4 统计学方法
2 结果
观察组手术时间、术后卧床时间、住院时间均显著少于对照组(P<0.05),见表1。术后1、3、6、12个月,两组VAS评分和ODI指数均较术前显著下降(P<0.05),且观察组同期VAS评分和ODI指数显著低于对照组,差异有统计学意义(P<0.05),见表2-3。观察组优良率为92.31%,高于对照组的80.77%,但无显著差异(P>0.05),见表4。

表1 两组患者围手术期指标比较

表2 两组患者不同时间VAS评分比较
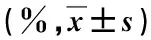
表3 两组患者不同时间ODI相比较

表4 两组临床疗效相比较[例(%)]
3 讨论
国外报道腰椎术后疼痛发生率和需再次手术率分别为5%~74.6%和13.4%~35.0%,国内报道FBSS发生率约为15%~40%[4-5]。国内外对FBSS治疗一般遵循保守-手术治疗的阶梯式方式,保守治疗不佳的患者需要二次手术治疗,但对FBSS的再手术方案仍有许多争议[6]。
BEIS技术是在TESSYS技术基础由白一冰教授改良的第三代脊柱内镜微创手术,改变传统以疝出物为目标的思路,推出全面神经根和硬膜囊减压松解的理念,手术视野更宽,扩展空间更大,适应证更广[7],术后疼痛缓解、腰椎功能改善及优良率方面具有优势[8-9]。研究[10]显示,BEIS技术穿刺及建立通道的头倾角可达60~70°,高髂嵴L5-S1节段椎管狭窄和椎间盘突出也可建立有效的工作通道,加之其穿刺方向为下位椎体上缘和相应椎体上关节突尖部连线,术中保持透视可及时调整穿刺方向,虽然穿刺角度增大,但未增加损伤相应节段出口神经根的风险。
本研究利用BEIS微创的技术特点用于治疗FBSS,通过椎间孔入路避免因为前次手术入路遗留瘢痕粘连带来的神经根及硬膜损伤风险。结果显示,BEIS技术治疗患者的手术、术后卧床、住院等时间及术中出血量均优于再翻修手术组,术后VAS评分和ODI指数改善效果均优于再翻修手术组,提示BEIS技术治疗FBSS符合微创理念,可加快患者术后康复。笔者认为,BEIS技术与再翻修手术相比较,具有明显优势:①减压范围和操作空间优于传统椎间孔镜技术操作,拓宽了椎间孔镜的适应证,可同时行椎间盘摘除、纤维环成形及骨赘清除等操作;②对椎管内结构干扰小,术后瘢痕组织少,避免了远期疗效不佳;③局麻下操作,术中可实现医患之间对话,及时评估手术效果,防止不必要的医源性神经粘连;④可有效围绕硬膜囊、行走根和出口根行270°减压。BEIS技术成功的关键在于:穿刺必须至上关节尖部BEIS点,头倾角与上关节突内侧壁保持一致,侧卧位可增加头倾和腹倾角,有利于套管置入和增加操作空间。
综上所述,经椎间孔镜采用BEIS技术治疗FBSS患者,较传统再翻修手术的创伤更小、恢复更快,术后恢复效果更佳,具备微创特色,值得临床推广应用。
