鼻塞式持续性气道正压通气在重症肺炎患儿中的应用效果
2021-06-22米本勇
米本勇
(成都市金牛区妇幼保健院普儿科,四川 成都 610036)
重症肺炎患儿在病原微生物的作用下,肺泡气体交换面积骤然缩小,出现缺氧、呼吸障碍等症状,严重影响患儿生长发育,需及时给予呼吸、循环支持。目前临床上常以抗感染、化痰止咳、镇静解痉、维持内环境稳定、强心、利尿等治疗为主,同时给予面罩吸氧,但仍需进行有效通气治疗才能达到效果[1]。鼻塞式持续性气道正压通气(NCPAP)是一种无创通气方式,其能通过调节吸入氧浓度、流量等方法改善呼吸通气状况,缓解重症肺炎患儿呼吸缺氧症状[2]。本研究旨在探讨NCPAP对重症肺炎患儿血气指标的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取成都市金牛区妇幼保健院2018年2月至2019年7月收治的182例重症肺炎患儿为研究对象,根据随机数字表法分为对照组和观察组,各91例。对照组中男患儿49例,女患儿42例;年龄1~7岁,平均(3.4±0.8)岁;病程 7 h~4 d,平均(33.9±5.4) h;Ⅰ型呼吸衰竭63例,Ⅱ型呼吸衰竭28例。观察组中男患儿46例,女患儿45例;年龄10个月~7.5岁,平均(3.5±0.8)岁;病程 6 h~4 d,平均(34.5±5.6) h;Ⅰ型呼吸衰竭61例,Ⅱ型呼吸衰竭30例。两组患儿一般资料经比较,差异无统计学意义(P>0.05),组间具有可比性。诊断标准:参照《重症患儿肺炎的定义和诊断标准》[3]中的相关诊断标准。纳入标准:符合上述诊断标准者;存在不同程度的呼吸困难、鼻翼煽动、发绀、三凹征、肺部啰音等症状者。排除标准:合并严重心、肝、肾等基础内科疾病者;患有遗传代谢性疾病、先天畸形、严重气胸者;过敏体质者;临床资料不全等。本次研究通过成都市金牛区妇幼保健院医学伦理委员会批准后实施,且患儿家属对本研究知情同意。
1.2 方法 给予对照组患儿常规综合治疗和面罩吸氧,主要包括抗感染、应用血管活性药物、化痰止咳、镇静解痉、维持内环境稳定、强心、利尿等,给予面罩吸氧,氧流量为4.5~5.5 L/min,吸入氧浓度为50%。观察组患儿在其基础上接受NCPCP通气治疗:选择德国Stephan公司生产的NCPAP通气系统,根据患儿的年龄等选择合适尺寸的鼻塞,参数设定:吸入氧浓度35%~60%,氧流量 6~8 L/min,呼气末正压(PEEP)为 3~8 cm H2O(1 cm H2O = 0.098 kPa),平台压为 20~25 cm H2O。通气30 min后,若患儿的血氧饱和度>85%,可维持呼吸机参数不变;若血氧饱和度(SaO2)<85%,则可间隔30 min递增1~2 cm H2O压力,直至血氧饱和度>85%;通气压力一般<10 cm H2O,保持氧分压(PaO2)>60 mm Hg(1 mm Hg = 0.133 kPa)。两组患儿均治疗和通气24 h。
1.3 观察指标 ①比较两组患儿治疗后24 h临床疗效,显效:治疗24 h后患儿的三凹征、呼吸困难、肺部啰音等临床症状体征大部分消失,PaO2>80 mm Hg;有效:治疗24 h后临床症状体征明显缓解,60 mm Hg<PaO2≤80 mm Hg ;无效:治疗24 h后病情依然无明显好转或是出现恶化[3]。总有效率=显效率+有效率。②将两组患儿临床指标进行对比分析,包括呼吸困难消失时间、心率恢复正常时间、住院时间。③比较两组患儿治疗前、治疗后24 h血气指标,分别采集两组患儿空腹动脉血4 mL,采用血气分析仪检测两组患儿治疗前后二氧化碳分压(PaCO2)、PaO2、SaO2水平。④比较两组患儿气管插管率。
1.4 统计学方法 应用SPSS 23.0统计软件进行数据分析,计数资料(临床疗效、气管插管率)以[例(%)]表示,采用χ2检验;计量资料(临床指标、血气指标)以(±s)表示,采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效 治疗后24 h,观察组患儿临床总有效率(97.8%)高于对照组(89.0%),差异有统计学意义(P<0.05),见表 1。
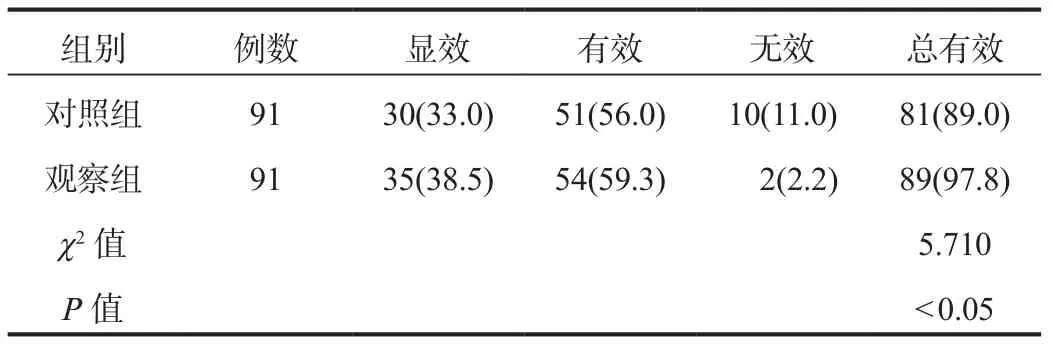
表1 两组患儿临床疗效比较[例(%)]
2.2 临床指标 观察组患儿呼吸困难消失时间、心率恢复正常时间、住院时间均短于对照组,差异均有统计学意义(均P<0.05),见表 2。
表2 两组患儿临床指标比较(±s, d)

表2 两组患儿临床指标比较(±s, d)
组别 例数 呼吸困难消失时间 心率恢复正常时间 住院时间对照组 91 2.1±0.5 5.6±1.0 10.3±1.7观察组 91 1.4±0.3 3.9±0.6 7.6±1.3 t值 11.452 13.906 12.035 P值<0.05<0.05<0.05
2.3 血气指标 治疗后24 h,两组患儿PaO2、SaO2均高于治疗前,且观察组高于对照组;两组患儿PaCO2低于治疗前,且观察组低于对照组,差异均有统计学意义(均P<0.05),见表 3。
表3 两组患儿血气指标比较(±s)
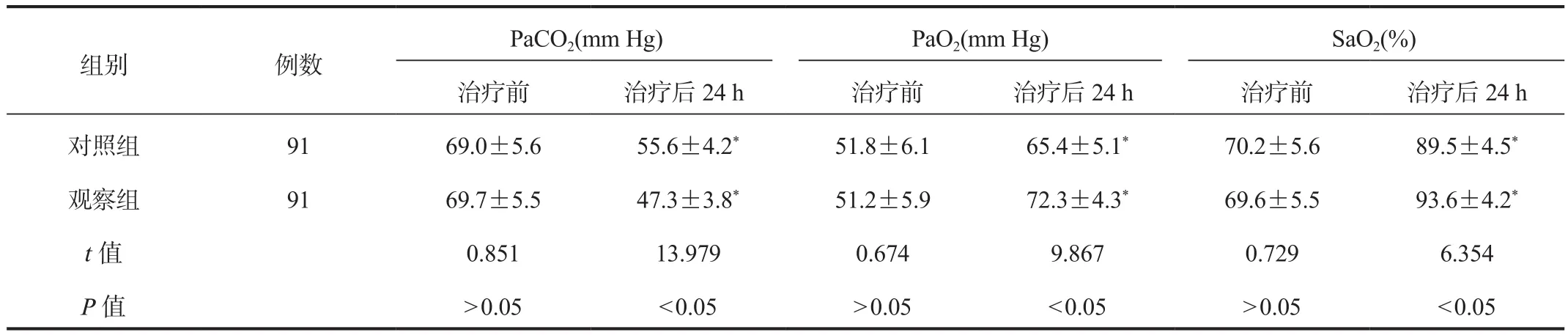
表3 两组患儿血气指标比较(±s)
注:与治疗前比,*P<0.05。PaO2:氧分压;PaCO2:二氧化碳分压;SaO2:血氧饱和度。1 mm Hg = 0.133 kPa。
组别 例数PaCO2(mm Hg) PaO2(mm Hg) SaO2(%)治疗前 治疗后24 h 治疗前 治疗后24 h 治疗前 治疗后24 h对照组 91 69.0±5.6 55.6±4.2* 51.8±6.1 65.4±5.1* 70.2±5.6 89.5±4.5*观察组 91 69.7±5.5 47.3±3.8* 51.2±5.9 72.3±4.3* 69.6±5.5 93.6±4.2*t值 0.851 13.979 0.674 9.867 0.729 6.354 P值>0.05<0.05>0.05<0.05>0.05<0.05
2.4 气管插管率 观察组中有1例患儿进行了气管插管通气,气管插管率为1.1%(1/91),对照组中有9例患儿进行气管插管通气,气管插管率为9.9%(9/91),两组患儿气管插管率比较,差异有统计学意义(χ2= 6.772,P<0.05)。
3 讨论
重症肺炎患儿因肺泡充血、水肿导致炎性渗出,肺小动脉痉挛,肺通气换气功能降低,可引起不同程度的高碳酸血症,出现能量代谢障碍、心肌收缩力降低,进而导致心输出量减少,心率加快[4]。而机体的心与肺功能是互相影响的,肺炎患儿胸腔负压骤然升高会导致左心室的负荷加大,心搏出量减少,从而导致肺部瘀血、水肿甚至出血症状,加速肺部的病变恶化,此时需快速缓解机体的呼吸状况,改善肺换气通气状况,纠正低氧血症和高碳酸血症[5-6]。常规综合治疗和面罩吸氧为临床主要治疗方式,但效果欠佳。
NCPAP治疗能快速纠正低氧血症,保护机体细胞免受损伤,促进机体的早日恢复。NCPAP能促进肺泡扩张,增加肺内气体容积,改善通气/血流的比例,提高气体交换效果,故而NCPAP支持治疗能减少患儿呼吸运动的能耗,减少呼吸做功,缓解呼吸肌疲劳症状,从而降低患儿气管插管率[7-8]。本研究结果显示,治疗后24 h,观察组患儿临床总有效高于对照组;观察组患儿呼吸困难消失时间、心率恢复正常时间、住院时间均短于对照组;观察组患儿气管插管率低于对照组,提示NCPAP在小儿重症肺炎治疗中有助于提高治疗效果,促进患儿呼吸通气状况改善,降低气管插管率。
PaO2反映了肺毛细血管的摄氧状况,其水平随着病情恶化而降低;PaCO2是反映酸碱平衡中呼吸因素的重要指标,其水平与小儿重症肺炎严重程度呈正相关;SaO2水平会随着呼吸系统疾病的发展而降低。NCPAP能使得衰竭的肺泡重新开放,增加胸腔内压力和残气量,有效增加肺部气体交换的面积,减少肺内体液的渗出,改善通气灌注比例,避免肺泡萎缩塌陷,恢复肺部容积,改善肺通气换气功能,提高氧合功能,从而改善患儿血气指标[9-10]。本研究结果显示,治疗后24 h,观察组患儿PaO2、SaO2均高于对照组,PaCO2低于对照组,提示NCPAP在小儿重症肺炎治疗中有助于改善患儿血气指标,提高治疗效果。
综上,NCPAP在小儿重症肺炎治疗中有助于提高治疗效果,促进患儿呼吸通气状况改善,同时有效改善患儿血气指标,降低气管插管率,促进患儿康复,值得推广。
