经鼻间歇正压通气在新生儿呼吸窘迫综合征中的应用效果
2021-06-22高琼瑶
高琼瑶,王 俊
(重庆市巴南区人民医院1.新生儿科;2.儿科,重庆 401320)
新生儿呼吸窘迫综合征多见于早产儿,其主要的发病原因是患儿肺表面活性物质缺乏,一旦发病,会出现呼吸困难、肺不张等临床表现,严重影响患儿的身体健康,甚至危及患儿生命安全。在新生儿各种疾病中,呼吸窘迫综合征的发病率>20%,临床需提高对其的重视程度,实施积极有效的治疗方案,从而保证患儿的生命安全[1]。目前临床的治疗过程中,实施经鼻持续正压通气治疗能够缓解患儿临床症状,但是易出现并发症,从而导致预后不良,其安全性有待提高。不论患儿是否存在自主呼吸,经鼻间歇正压通气均可辅助提高患儿平均气道压,获得了良好的治疗效果,可有效控制患儿病情,减少并发症的发生,降低患儿病死率[2]。本研究旨在探讨经鼻间歇正压通气对呼吸窘迫综合征患儿血气指标的影响与安全性,现报道如下。
1 资料与方法
1.1 一般资料 采用随机数字表法将重庆市巴南区人民医院2017年7月至2020年7月收治的80例呼吸窘迫综合征患儿分为对照组(40例)与观察组(40例)。对照组患儿时龄 1~13 h,平均(7.52±1.56) h;胎龄 32~36周,平均(34.25±0.34)周;女患儿19例,男患儿21例。观察组患儿时龄1~12 h,平均(7.49±1.49) h;胎龄33~35周,平均(34.28±0.35)周;女患儿18例,男患儿22例。两组患儿一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。纳入标准:患儿均符合《新生儿呼吸窘迫综合征的诊治》[3]中的相关诊断标准;经X线检查出现白肺、支气管充气症的患儿等。排除标准:合并肺水肿患儿;合并重症呼吸性酸中毒患儿;具有先天肺发育不良、鼻狭窄、膈疝患儿等。患儿法定监护人签署知情同意书,且研究经院内医学伦理委员会批准。
1.2 方法 对照组患儿实施经鼻持续正压通气治疗,利用呼吸机,选择双鼻塞密闭环路方式进行治疗,向患儿气道持续增加正压力,将呼气末正压调整为5~6 cm H2O(1 cm H2O = 0.098 kPa),吸气峰压控制为15~20 cm H2O,呼吸频率为25~50次/min,吸气时间为0.3~0.5 s/次,吸入氧浓度为30%~60%。观察组患儿实施经鼻间歇正压通气治疗,利用呼吸机,选择双鼻塞密闭环路方式进行治疗,间歇增加患儿咽喉部的压力,将上呼吸道压力升高,将呼气末正压调整为5~6 cm H2O,吸气峰压控制为15~20 cm H2O,呼吸频率为25~50次/min,吸气时间为0.3~0.5 s/次,吸入氧浓度为30%~60%。治疗期间根据两组患儿实际情况,对各项参数进行调整,如果患儿伴有二氧化碳潴留可实施气管插管机械通气治疗方案,从而避免患儿病情加重。评估其临床症状缓解情况,调整呼吸机各项参数,当患儿机械通气病因好转可将呼吸机撤掉。
1.3 观察指标 ①比较两组患儿治疗后12 h临床疗效,显效:患儿在治疗后唇色发绀、呼吸急促等症状基本缓解;有效:患儿在治疗后唇色发绀、呼吸急促等症状有所改善;无效:患儿在治疗后症状无改善或加重[3]。总有效率=显效率+有效率。②比较两组患儿氧疗时间、有创通气时间、住院时间。③抽取两组患儿治疗前与治疗后12 h空腹动脉血3 mL,采用血气分析仪检测氧分压(PaO2)、二氧化碳分压(PaCO2)、pH值。④比较两组患儿并发症(肺部感染、肺出血、呼吸道黏膜损伤)发生情况。
1.4 统计学方法 使用SPSS 20.0统计软件分析数据,计数资料以[例(%)]表示,行χ2检验;计量资料以(±s)表示,行t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效 治疗后观察组患儿临床总有效率高于对照组,差异有统计学意义(P<0.05),见表1。
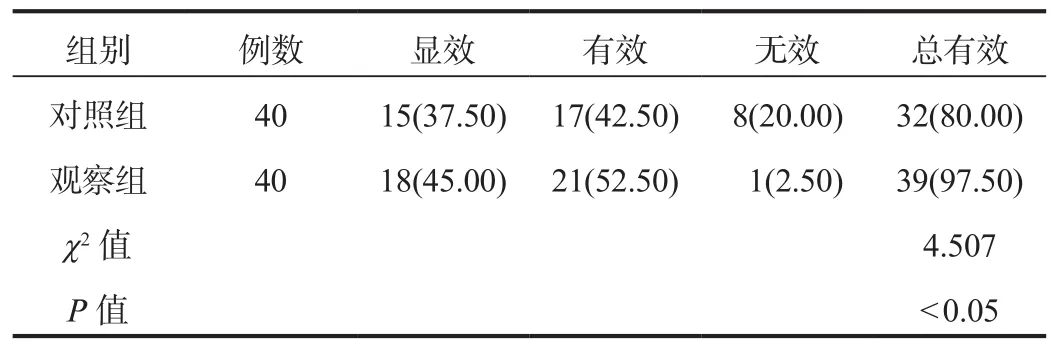
表1 两组患儿临床疗效比较[例(%)]
2.2 临床指标 观察组患儿氧疗时间、呼吸机使用时间、住院时间均短于对照组,差异均有统计学意义(均P<0.05),见表 2。
表2 两组患儿临床指标比较(±s)
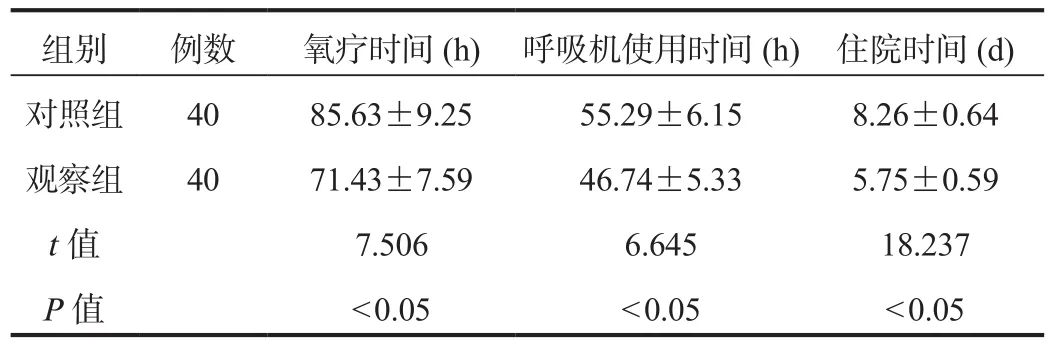
表2 两组患儿临床指标比较(±s)
组别 例数 氧疗时间(h) 呼吸机使用时间(h) 住院时间(d)对照组 40 85.63±9.25 55.29±6.15 8.26±0.64观察组 40 71.43±7.59 46.74±5.33 5.75±0.59 t值 7.506 6.645 18.237 P值<0.05<0.05<0.05
2.3 血气指标 与治疗前比,治疗后两组患儿PaO2水平与pH值均升高,且观察组高于对照组;而两组患儿PaCO2水平均降低,且观察组低于对照组,差异均有统计学意义(均P<0.05),见表 3。
表3 两组患儿血气指标比较(±s)
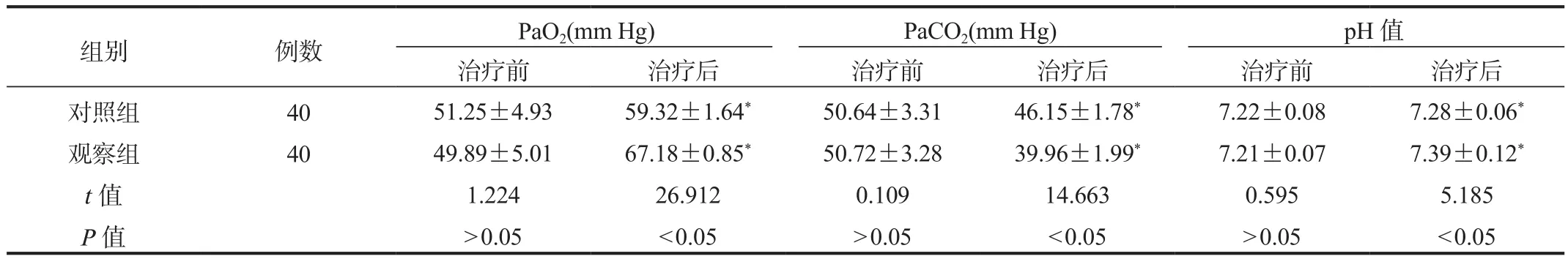
表3 两组患儿血气指标比较(±s)
注:与治疗前比,*P<0.05。PaO2:氧分压;PaCO2:二氧化碳分压。1 mm Hg = 0.133 kPa。
组别 例数 PaO2(mm Hg) PaCO2(mm Hg) pH值治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 40 51.25±4.93 59.32±1.64* 50.64±3.31 46.15±1.78* 7.22±0.08 7.28±0.06*观察组 40 49.89±5.01 67.18±0.85* 50.72±3.28 39.96±1.99* 7.21±0.07 7.39±0.12*t值 1.224 26.912 0.109 14.663 0.595 5.185 P值>0.05<0.05>0.05<0.05>0.05<0.05
2.4 并发症 观察组患儿并发症总发生率低于对照组,差异有统计学意义(P<0.05),见表4。
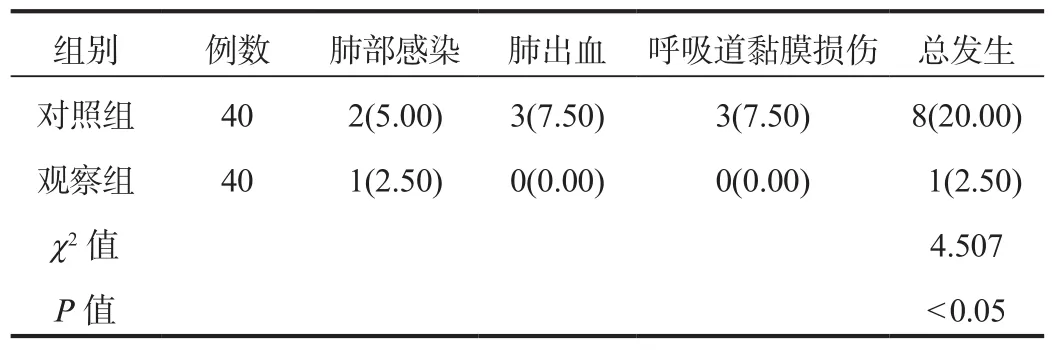
表4 两组患儿并发症发生率比较[例(%)]
3 讨论
新生儿在出生后能够正常呼吸,但是出现进行性呼吸困难加重现象,属于呼吸窘迫综合征的前兆,如果患儿的呼吸出现反复暂停现象,则考虑为病情恶化,从而危害患儿的生命安全[4]。机械通气是治疗新生儿呼吸窘迫综合征的常用方法,但是属于有创治疗,经鼻持续正压通气对患儿呼吸支持作用有限,影响患儿肺功能恢复,且会增加并发症发生风险[5]。
经鼻间歇正压通气通过间歇升高的咽部压力增加上呼吸道压力,激发患儿呼吸运动,可产生更高的呼吸气道压,进而改善肺容量,提高呼吸支持作用,减少了因通气不足而导致使用有创通气情况的发生,同时可以缩短有创通气时间[6-7]。本研究中,治疗后观察组患儿临床总有效率高于对照组,并发症总发生率低于对照组,氧疗时间、有创通气时间、住院时间均短于对照组,表明呼吸窘迫综合征患儿实施经鼻间歇正压通气治疗方案,有助于纠正其缺氧状况,改善患儿通气功能,减轻呼吸困难症状,提高了治疗有效率,且安全性较好。
患儿呼吸受阻会影响机体气体交换量,导致PaO2、pH值水平降低,PaCO2水平升高。经鼻间歇正压通气能够让氧气顺利进入患儿的肺部,有助于保持患儿呼吸顺畅,在提高患儿潮气量的同时,提高其肺活量,有助于复张患儿的萎缩肺泡,增加患儿机体气体交换率,能够起到较好的呼吸支持作用,改善患儿血气指标[8]。本研究结果显示,治疗后观察组患儿PaO2水平与pH值均高于对照组,而PaCO2水平低于对照组,提示实施经鼻间歇正压通气治疗方案可改善呼吸窘迫综合征患儿血气指标。
综上,实施经鼻间歇正压通气治疗方案,可改善呼吸窘迫综合征患儿的通气功能与血气指标,有助于纠正患儿缺氧状况,且安全性较好,值得在临床中应用和推广。
