带袢钢板弹性固定与螺钉内固定治疗下胫腓联合损伤患者效果观察
2021-06-01许国泰周姣丽朱小华桂景雄谢剑忠
许国泰,周姣丽,朱小华,桂景雄,谢剑忠
(广东省中山市小榄人民医院骨二科,广东 中山 528415)
下胫腓联合损伤是临床上常见的骨科疾病。据临床流行病学统计显示,≥30 %的下胫腓联合损伤患者存在不同程度的踝关节损伤[1],由此也增加了下胫腓联合损伤临床治疗的难度。临床治疗下胫腓联合损伤不但需要恢复下胫腓关节的解剖,还要考虑到下胫腓联合功能的恢复[2-3]。目前,临床治疗下胫腓联合损伤常用的手术方法有带袢钢板弹性固定与螺钉内固定两种,但临床疗效尚存在一定的争议,本文旨在对比带袢钢板弹性固定与螺钉内固定治疗下胫腓联合损伤患者效果,报告如下。
1 对象与方法
1.1对象 选取2018年1月至2020年2月收治的60例下胫腓联合损伤患者作为研究对象。纳入标准:经影像学诊断为下胫腓联合损伤,踝关节新鲜骨折,年龄20岁以上,签署知情同意书,自愿参与本研究。排除标准:合并其他部位骨折,病理性骨折,骨质疏松,陈旧性损伤,精神障碍,凝血功能障碍,妊娠和哺乳期患者。随机数字表法分为A、B组各30例,A组男19例、女11例,年龄(38.2±5.4)岁,扭伤9例、高处坠落9例、交通事故12例,受伤至手术时间(5.27±1.30)d,受伤部位左侧8例、右侧22例,Lauge-Hansen分型Ⅱ型18例、Ⅲ型12例;B组男20例、女10例,年龄(38.2±5.4)岁,扭伤10例、高处坠落6例、交通事故14例,受伤至手术时间(5.19±1.26)d,受伤部位左侧10例、右侧20例,Lauge-Hansen分型Ⅱ型16例、Ⅲ型14例。两组基本情况差异无统计学意义(P>0.05),具有可比性。
1.2手术方法
1.2.1基础手术 所有患者均给予锁定钢板切开复位内固定治疗,术前影像学明确骨折情况及组织肿胀程度,抬高患肢以石膏临时固定,予以冰敷减轻肿胀情况,择期进行手术治疗,连续硬膜外麻醉,取仰卧位,垫高患肢,患侧以充气压力止血带止血,常规消毒、铺巾,采取踝关节后外侧、内侧切口将外踝、后踝、内踝骨折充分暴露,复位骨折并锁定钢板固定,伴有三角韧带损伤的患者采取铆钉韧带止点重建,骨折复位后Cotton试验若为(+)则提示下胫腓联合损伤,需进一步行下胫腓联合损伤修复。
1.2.2A组 给予带袢钢板弹性固定治疗,C型臂透视机下纠正下胫腓间隙分离,取踝关节背伸位(背伸5°左右),在腓骨远端距离关节面2 cm的位置,与踝关节面至胫骨平行,从后向前倾斜30°位置以2.0 mm克氏针钻孔,穿刺4层皮质,扩髓,纽扣钢板与两骨面紧贴固定,将袢线拉紧并打结固定,复位钳松开,C型臂下确认内固定满意后减去多余的袢线。
1.2.3B组 给予螺钉内固定治疗,复位方式与A组一致,采用克氏针确定平面和方向,使用空心钻穿过3层皮质,扩髓后置入螺钉,复位钳松开,C型臂透视机下确认复位情况及内固定情况。
1.2.4术后处理 两组患者术后均给予石膏固定,抗生素积极抗感染治疗,行消肿、止痛等对症治疗,按时换药,术后2 d拔除引流管并复查X线,嘱咐患者定期复诊。
1.3观察指标
1.3.1手术情况 比较两组患者手术时间、术中出血量、切口长度。
1.3.2恢复指标 比较两组患者住院时间、部分负重下地时间、完全负重下地时间。
1.3.3影像学指标 下胫腓间隙(TBCS)、下胫腓重合(TBOL),主要是根据踝关节正侧位X线片测量,分别于术前及术后末次随访进行测量。
1.3.4临床疗效 主要依据AOFAS评分系统分别对疼痛、行走能力、步态、小腿关节活动度、踝稳定性、关节对线进行评价,满分为100分,≥90分为优,75~<90分为良,50~<75分为可,<50分为差,术后6个月和12个月分别对患者进行评价[4]。
1.3.5并发症发生情况 术后随访12个月,比较两组患者皮肤刺激、胫腓再分离、螺钉松动等并发症发生率。

2 结果
2.1手术情况比较 两组手术时间、术中出血量及切口长度差异无统计学意义(P>0.05)。见表1。
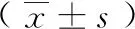
表1 手术情况比较
2.2手术前后TBCS、TBOL比较 术前两组TBCS、TBOL差异无统计学意义(P>0.05),术后两组TBCS、TBOL均下降,且A组高于B组(P<0.05)。见表2。
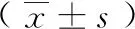
表2 手术前后TBCS、TBOL比较
2.3术后6个月、12个月临床疗效比较 术后6个月A组临床疗效优良率为83.33 %,高于B组的66.67 %(P<0.05),术后12个月两组临床疗效优良率差异无统计学意义(P>0.05)。见表3。

表3 术后6个月、12个月临床疗效比较
2.4部分负重下地时间及完全负重下地时间比较 A组部分负重下地时间为(7.15±0.39)周,短于B组的(12.03±0.45)周(t=5.210,P=0.001);A、B两组完全负重下地时间分别为(12.27±0.52)周和(12.25±0.49)周,差异无统计学意义(t=0.224,P=0.766)。
2.5并发症发生情况比较 两组并发症发生率差异无统计学意义(χ2=0.000,P=1.000)。见表4。

表4 并发症发生情况比较
3 讨论
下胫腓联合损伤临床上主要采取螺钉内固定治疗,疗效确切,但长期应用发现采用螺钉固定后,踝关节的功能恢复欠佳,当螺钉松动、断裂后踝关节的功能反而更优,这与下胫腓联合是微动关节有关,而这种微动关节是踝关节功能恢复的基础[5-6]。因此,当下胫腓联合愈合后需要二次手术将螺钉取出,造成二次损伤。
带袢钢板弹性固定是近年来治疗下胫腓联合损伤的常用方法,其主要考虑到下胫腓联合微动关节的特点,与下胫腓联合的生物和生理力学相符合,经下胫腓联合扩髓,采用弹性固定钢板,属于柔性固定方法,纽扣钢板和聚酯纤维环共同组成带袢钢板,环线的极限承受力约为800 N,韧性和抗疲劳性较高[7]。本研究显示,带袢钢板弹性固定的患者术后部分负重时间较螺钉固定的患者缩短,术后6个月临床疗效优良率提高,两组患者手术时间、术中出血量、切口长度、并发症发生率及术后12个月疗效差异无统计学意义(P>0.05),说明两种内固定治疗下胫腓联合损伤远期疗效相当,但早期带袢钢板弹性固定临床疗效更高,部分负重时间更短,这是因为螺钉固定无法维持下胫腓关节的稳定性,丧失了微动的特点,过早负重极易造成螺钉断裂或松动,而带袢钢板弹性固定可以限制下胫腓关节的分离、旋转,维持关节的稳定性,并且保持微动的特点,可以及早负重训练,促进关节功能的恢复[8]。
下胫腓联合损伤应给予积极治疗,促进胫腓远端解剖关系恢复正常。当前临床认为下胫腓联合存在损伤分离即需进行稳定的生物力学固定,固定方法包括螺钉固定、可吸收螺钉固定、胫腓钩、带绊钢板、骨栓以及韧带重建等。带绊钢板是目前临床较常见的治疗下胫腓联合损伤的内固定方法。螺钉固定可提供坚强的内固定,但此时胫腓的生理微动丧失,在完全负重下地前需要二次手术将螺钉取出,存在螺钉断裂等风险,导致手术失败,限制了其临床上的应用[9]。笔者认为带袢钢板弹性固定具有以下优势:(1)该内固定方式附带的环线环拉力为800 N,韧性和抗疲劳性强,满足下胫腓联合微动的需要;(2)可提早进行负重训练,促进踝关节功能的恢复;(3)与传统螺钉内固定比较,不会出现螺钉断裂、松动等,也无需二次手术增加患者的创伤。
综上所述,与螺钉内固定相比,带袢钢板弹性固定治疗下胫腓联合损伤可及早进行负重训练,保留关节的微动性,提高临床疗效,并且避免二次手术的创伤,值得推广。
