血液透析对慢性肾小球肾炎导致终末期肾病患者血清钙、磷水平的影响
2021-05-24朱荷云赵威
朱荷云 赵威
慢性肾小球肾炎,又称慢性肾炎,可发生于任何年龄,青中年好发,男性发病率高于女性,发展到终末期肾病时,血清钙和磷代谢紊乱成为不可逆的终末阶段[1,2]。终末期肾病早期可无明显症状,随着肾功能进一步下降,可出现贫血、恶心、水肿、皮肤瘙痒等临床症状,严重影响患者的生活质量。血液透析通过溶质清除和水的清除原理将体内的血液引出体外,使血液和透析液在透析器内进行交换,以清除代谢废物及多余水分,最后把透析后的血液再输回体内。血液透析是急性、慢性肾功能衰竭患者的主要治疗手段,一定程度上延长了患者的生命,提高了患者的生活质量。现将慢性肾小球肾炎导致终末期肾病患者通过血液透析治疗的情况报告如下。
1 资料与方法
1.1 一般资料 选取2018年1月~2019年12月进修医院和2020年1~8月本院的慢性肾小球肾炎导致终末期肾病患者50例作为研究对象,年龄36~75岁,平均年龄(51.5±7.9)岁;男34例,女16例;病程3~11年,平均病程(6.5±2.7)年。
1.2 纳入及排除标准
1.2.1 纳入标准 符合《慢性肾小球肾炎诊疗指南》[3]制定的慢性肾小球肾炎导致终末期肾病的诊断标准;均于血液透析治疗前签署了《知情同意书》。
1.2.2 排除标准 原发性钙磷代谢障碍者;多发性骨髓瘤者;甲状旁腺功能亢进疾病者;心、肝等脏器功能障碍者;骨转移瘤疾病者;神经性疾病患者。
1.3 方法 所有患者均使用德国费森4008s血透机、日本尼普诺透析器(醋酸膜,表面积1.5 m2)进行常规碳酸氢盐血液透析,血流量和透析液流量分别为220、500 ml/min。使用浓度为1.5 mmol/L的钙离子进行血液透析,2次/周,持续3个月;使用浓度为140 mmol/L的钠离子、110 mmol/L的氯离子、2.0 mmol/L的钾离子进行血液过滤,1次/周,治疗3个月。血液透析中嘱患者吃低磷饮食,口服磷酸钙维生素D3,600 mg/次,2次/d;与饭同服碳酸镧咀嚼片,500 mg/次,1次/d,持续3个月。
1.4 观察指标 ①于血液透析前、血液透析3个月后,抽取患者的静脉血检测血清钙、磷水平。②观察血液透析期间患者的并发症发生情况,予以对症处理后,观察并发症是否好转。
1.5 统计学方法 采用SPSS20.0统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 血液透析前后血清钙、磷水平比较 血液透析前后血清钙、磷水平比较 血液透析3个月后的血清钙水平为(2.25±0.21)mmol/L,与血液透析前的(2.19±0.20)mmol/L比较,差异无统计学意义(P>0.05);血液透析3个月后的血清磷水平为(1.61±0.39)mmol/L,低于血液透析前的(2.23±0.41)mmol/L,差异具有统计学意义(P<0.05)。见表1。
表1 50例患者血液透析前后血清钙、磷水平比较(,mmol/L)
注:与血液透析前比较,aP<0.05
2.2 血液透析期间并发症的发生及处理 50例血液透析患者中,有11例出现并发症,并发症发生率为22.0%,包括4例低血压、3例过敏反应、3例失衡综合征、1例发热。经对症处理后,病情好转,无致死性并发症。见表2。
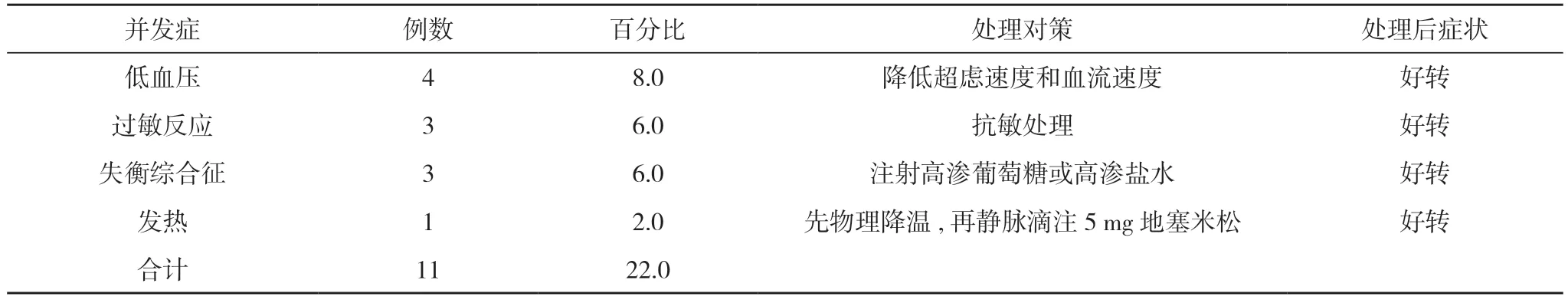
表2 血液透析期间并发症的发生及处理(n,%)
3 讨论
慢性肾小球肾炎发病机制有非免疫、非炎症机制、免疫介导炎症,其中免疫介导炎症是其主要发病机制。蛋白尿、高血压、水肿等是基本的临床症状,并伴有肾功能减退,随着病情的进展迁延,肾小球的滤过功能也明显降低,当降至15 ml/min以下即可确诊为终末期肾病,进而出现钙磷电解质紊乱,出现低钙血症和高磷血症。钙磷代谢紊乱作为矿物质代谢紊乱,已严重影响患者的生活质量,甚至生存率。钙磷代谢紊乱和慢性肾病互为因果,钙磷代谢紊乱虽是由慢性肾病发展至终末期肾病引起,但钙磷代谢紊乱却又加重了终末期肾病进程,增加了终末期肾病的死亡率。
低钙血症源于肝脏受损使1-α羟化酶分泌降低,D1-α-羟化酶和25-羟维生素合成减少,影响患者的骨骼系统、神经肌肉系统等。高磷血症源于肾功能受损,致磷排泄的能力降低,使血清中磷增加,刺激甲状旁腺激素的分泌,进一步影响磷钙代谢,进而加重继发性甲状旁腺功能亢进(SHPT),出现心血管钙化、皮肤瘙痒、软组织或关节钙化及骨质脆弱等,影响患者的生活质量和生命安全。有研究显示,血液中磷水平每升高1 mg/dl,死亡风险即增加18%、冠状动脉钙化增加21%、主动脉钙化增加25%、胸主动脉钙化增加33%、二尖瓣钙化增加62%[4]。可见终末期肾病患者防治至关重要。改善全球肾脏病预后组织(KDIGO)将终末期肾病导致的血清钙、磷紊乱统称为慢性肾脏病-矿物质和骨异常(CKD-MBD),其是患者死亡的重要诱发因素,虽然预后效果差,但通过有效的早期干预可减缓、避免甲状腺激素的分泌,改善预后。
对于终末期肾病患者主要通过肾移植、透析治疗以延缓患者的生命,但肾移植受到肾数量和费用的影响,通过肾移植治疗终末期肾病的患者数量有限。目前,通过半透膜将体液内的溶质、水分排出体外进行透析是治疗慢性肾小球肾炎导致终末期肾病患者的主要手段。透析方法包括血液透析和腹膜透析。钙磷代谢紊乱在血液透析腹膜透析中很普遍,尤其是高磷血症。血液透析被称为人工肾,利用半透膜原理,使血液与透析液同时流过透析膜两侧,并在两侧形成溶质梯度和水压梯度差,再通过弥散、对流、吸附来清除毒素、通过超滤清除体内的过多水份的同时,补充了溶质、纠正电解质和酸碱平衡,是治疗慢性肾小球肾炎导致终末期肾病患者的肾脏替代方式之一,在透析钙与磷这类小分子代谢废物上疗效显著,其清除率是间歇性腹透的4~5倍。腹膜透析的半透膜为腹膜,然后在腹透管内注入腹透液,接着利用弥散原理纠正电解质、清除毒素和纠正酸碱平衡紊乱,是肾脏替代治疗的另一种方式,因透析期间不需要其他设备、不使用抗凝药、无血液流动力改变、不需动静脉瘘、不共用透析机等诸多优点,在临床上得以广泛使用,尤其是在清除中分子物质的效果上显著优于血液透析。胡志伟[5]的研究中根据透析方式不同分为血透组、腹透组、非透析组,结果证实三组血钙达标率差异不明显,血磷达标率差异明显,腹透组最高为35.75%,其次是血透组30.23%,最后是非透析组2.27%,说明腹膜透析维持血磷达标率优于非透析组、血透组;在血钙水平上,非透析组<血透组<腹透组,三组比较差异具有统计学意义(P=0.000<0.05),血透组血钙水平(2.29±0.25)mmol/L和腹透组血钙水平(2.34±0.29)mmol/L均在标准内(2.10~2.55 mmol/L),两组比较差异无统计学意义(P=0.470>0.05);在血磷水平上,血透组<腹透组<非透析组,三组比较差异具有统计学意义(P=0.006<0.05),血透组血磷水平(1.75±0.56)mmol/L和腹透组血磷水平(1.88±0.61)mmol/L虽未达到标准磷水平(0.81~1.45 mmol/L),两组比较差异无统计学意义(P=0.386>0.05),但较非透析组降低明显,尤其是血透组,说明血透降磷效果更优。薛志强等[6]研究中,通过1年的随访治疗,证实腹膜透析较血液透析控制钙磷紊乱效果更显著。腹透在维持钙磷水平上较血透有一定优势,但在钙磷乘积上并无较大差异。如果腹膜透析做到随访跟踪,可能控钙磷水平更有优势,但腹膜透析因在院外实施,缺乏与医务人员和病友之间的沟通,长期来说,不利于透析情况、效果的跟踪,加之每个透析日都要换透析液3~4次,患者在长期换液过程中存在执行不到位等情况,影响透析效果。而血液透析在医院透析,有医护人员、完善的医疗设备,短时间就可改善血钙、血磷水平,大大的节省了人力和时间。
在本次研究中通过血液透析,结果显示,血液透析3个月后的血清钙水平为(2.25±0.21)mmol/L,与血液透析前的(2.19±0.20)mmol/L比较,差异无统计学意义(P>0.05);血液透析3个月后的血清磷水平为(1.61±0.39)mmol/L,显著低于血液透析前的(2.23±0.41)mmol/L,差异具有统计学意义(P<0.05)。这与多篇文献报道[7,8]一致,说明患者血清钙水平可通过血液透析来改善。血清钙水平未降低是因为透析期间给予患者补充了磷酸钙维生素D3,磷酸钙维生素D3为复方制剂,可补充血液和骨骼中的钙。但同时也应注意避免钙过多的摄入增加血管钙化和心血管事件的发生。血液透析虽在一定程度上起到肾的作用,但每天的食物都会有一定量的磷通过小肠被血液吸收,而血液透析次数和腹膜透析清除磷的能力都有限,单纯的血液透析却不能保持血磷平衡,血磷始终处于升高的状态[9]。因此在血液透析期间,还应通过进食低磷饮食和给予磷结合剂来减少磷被血液吸收,降低血磷、血钙乘积,以保证每天从饮食中磷的摄入量在800~1000 mg。但有研究发现,给予低磷饮食的患者会出现一系列不良情绪,如恐怖、人际关系敏感、抑郁、敌对等。因此在给予患者低磷饮食时,临床医生应通过向患者解释高磷饮食对疾病的危害和好处,适当的让家属参与,以减少患者被认为受到歧视,以提高患者的遵医依从性,让患者能主动地进食低磷饮食。目前低磷蔬菜有海带、冬瓜、木耳、生菜等,水果有菠萝、木瓜、鸭梨、苹果等。尽量避免豆制品、花生、瓜子、可乐、动物内脏等的吸入。磷结合剂包括含钙磷结合剂和不含钙磷结合剂两种类型,含钙磷结合剂包括碳酸钙和醋酸钙,可直接在肠道结合磷,避免磷被吸收,在降低磷水平上有一定优势,但醋酸钙容易引起胃肠道不适,碳酸钙增加了高钙血症,使终末期肾病组织出现钙化。不含钙磷结合剂包括碳酸镧,相较于含钙磷结合剂,减少了约22%的死亡率,另外,也减少了高钙血症的发生率,在改善异位钙化患者的血钙水平方面效果显著,但不足是的价格昂贵[10]。本次研究通过血液透析、低磷食物干预、碳酸镧(不含钙磷结合剂)使患者的磷水平明显改善。血液透析虽改善了患者的钙磷功能紊乱,但并发症不可避免,本研究结果显示,50例血液透析患者中,有11例出现并发症,并发症发生率为22.0%,包括4例低血压、3例过敏反应、3例失衡综合征、1例发热。说明血液透析期间,并发症不可避免,并发症病情重、发生快,需密切观察给予对症治疗,以减少血液透析风险,提高血液透析疗效。
综上所述,在对慢性肾小球肾炎导致终末期肾病患者给予血液透析的同时,辅以饮食干预、钙和磷结合剂可有效改善患者的血磷水平,透析期间密切观察患者的并发症并及时给予干预,可提高临床疗效,值得推广应用。
