奥卡西平引起药物不良反应的预后分析
2021-05-19赵思雨张阳鑫张海萍
赵思雨,刘 琛,张阳鑫,张海萍
随着临床应用的增多,奥卡西平引起的不良反应越来越受到临床医师的关注。其不良反应主要表现在皮肤、中枢神经系统、消化系统、免疫系统等方面。对于其发生机制,目前认为由于奥卡西平对于癫痫控制的有效性及不可替代性,尽可能明确不良反应的机制,将有助于指导临床医生选择正确的药物。为此,笔者收集了首都医科大学宣武医院近年关于奥卡西平引起不良反应的资料,对其作回顾性分析。
1 资料和方法
1.1 资料
收集首都医科大学宣武医院关于奥卡西平引起的不良反应临床资料,记录患者药物不良反应的既往史、家族史,联合用药情况,奥卡西平的生产厂家,实际药物的用法、用量,不良反应的具体表现,预后等信息;并对本研究中的患者进行回访。
1.2 统计学方法
对计量资料如年龄、时间,统计其最小值、最大值、中位数及均数,对计数资料如性别,统计相应人数。
2 结果
2.1 一般情况
共收集首都医科大学宣武医院2005—2017 年奥卡西平引起的不良反应患者38 例,其中男19 例,女19 例,年龄6 ~71 岁,平均年龄(26.8±13.4)岁;<18 岁10 例,19 ~65 岁27 例,>66 岁1 例。7 例患者曾经有药物不良反应史,具体用药情况不详,31 例患者无药物不良反应史。
2.2 奥卡西平用药情况
38例患者在不同阶段使用了不同厂家生产的奥卡西平,服用曲莱(诺华制药有限公司,2005—2017 年)30 例,服用仁澳(北京四环制药有限公司,2013—2017 年)7 例,服用万仪(武汉人福药业有限责任公司,2007 年)1 例。38 例患者中23 例患者属合理用药,15 例患者未按说明书用药,其中起始剂量较高的患者10 例,药物剂量增加较快的患者4 例,二者均有的患者1 例。奥卡西平引起的不良反应:皮损26 例、低钠血症5 例、白细胞减少症4 例、头晕3 例、嗜睡1 例,肢体麻木2 例,部分患者出现单系统症状,部分患者出现多系统症状,见表1。
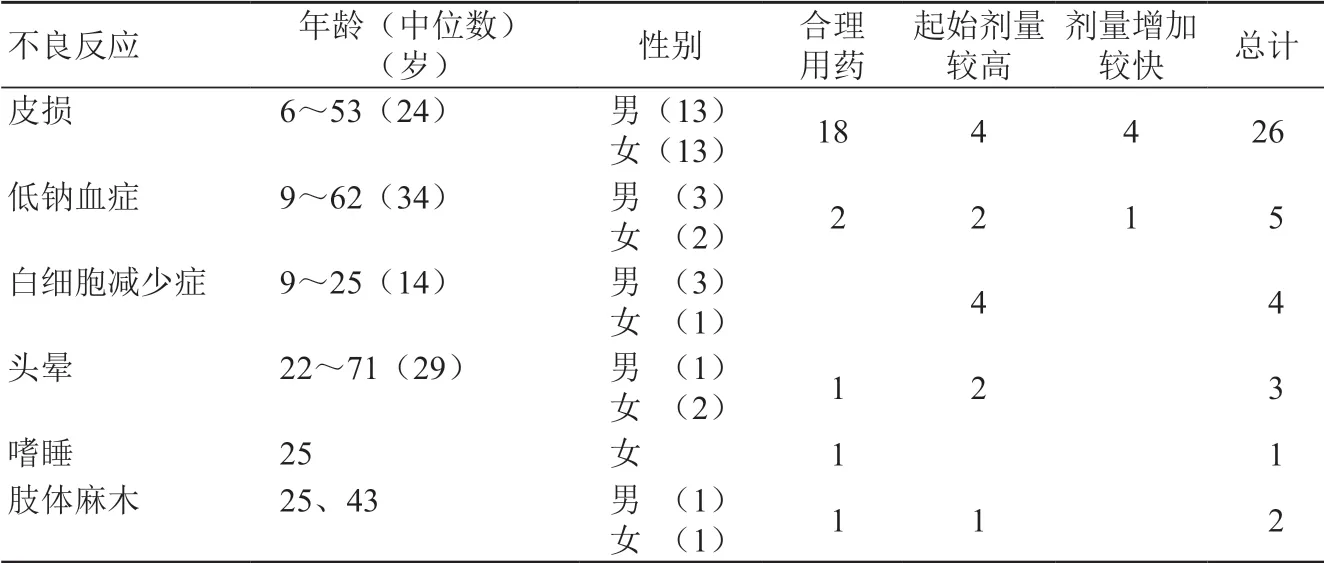
表1 38例患者各种不良反应与药物剂量和用法之间的关系 (例)
2.3 皮损表现及转归
38 例患者中,有26 例患者出现皮损,几乎所有患者均表现为躯干、四肢的斑丘疹,伴轻中度瘙痒。26 例患者中有10 例停用奥卡西平后未服用抗过敏药,皮损出现后,平均2.8 d(0~7 d)后缓解或消退;8例患者停用奥卡西平后,服用抗过敏药及其他外用药物治疗,平均6 d(1 ~14 d)后皮损缓解或消退;5 例患者停用奥卡西平换用其他抗癫痫药物,平均5.4 d(1 ~10 d)后皮损缓解或消退,其中1 例患者换用卡马西平治疗,5 d 后皮损消退;2 例患者停用奥卡西平换用其他抗癫痫药物且服用抗过敏药物治疗,平均4 d(2 ~6 d)后皮损消退;1 例患者具体治疗不详,见表2。
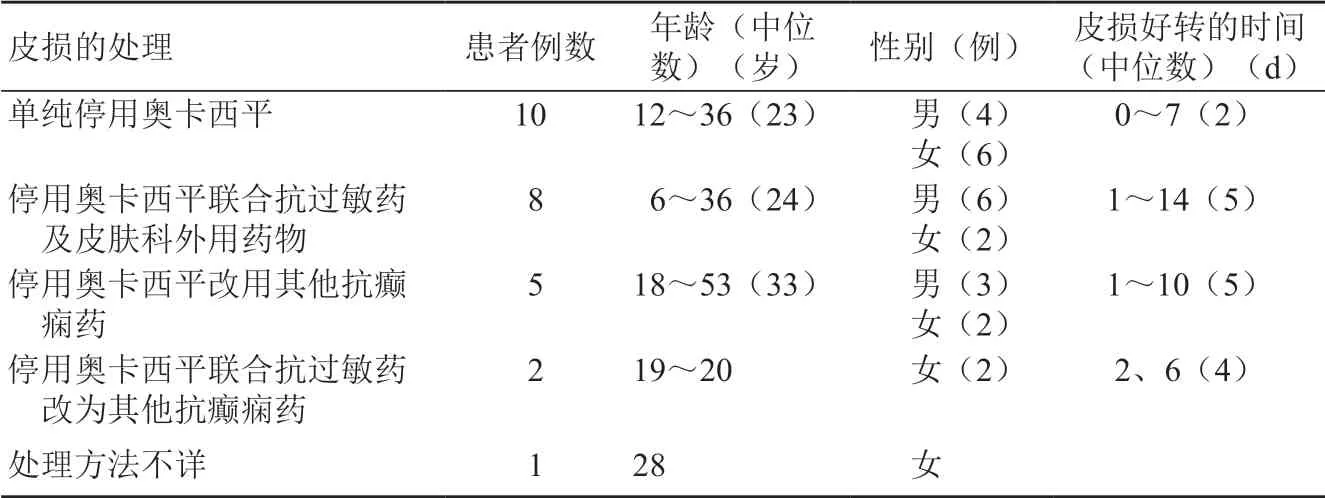
表2 26例出现皮损的患者治疗及转归
2.4 回访
对38 例患者进行回访,成功收到14 例患者的回访信息,其中11 例服用奥卡西平后出现皮损的患者,回访时间距不良反应出现的时间1 ~11 年(中位数4 年);3 例服用奥卡西平后出现其他不良反应的患者,回访时间距不良反应出现时间分别为2 年、2 年、13 年。11 例服用奥卡西平后出现皮损的患者,有3 例停用抗癫痫药物,4 例分别换用德巴金、开浦兰、利必通联合开浦兰控制癫痫, 2 例换用卡马西平控制癫痫,1 例症状消退后继续服用奥卡西平控制癫痫,1 例症状消退后继续服用奥卡西平和德巴金控制癫痫。所有患者停药或换药后,均未出现先前的不良反应。服用奥卡西平后出现其他不良反应的3 例患者,1 例停用奥卡西平换用德巴金控制癫痫,不良反应消退,1 例不良反应消退后继续服用奥卡西平控制癫痫,再未出现不良反应,1例停用奥卡西平后换用其他药物(具体不详),再未出现先前的不良反应。
3 讨论
奥卡西平引起中枢神经系统的不良反应多为头晕、头痛、嗜睡等;消化系统的不良反应多为恶心、呕吐[1];免疫系统的一个重要的不良反应是抗癫痫药超敏反应综合征(ahtiepileptic hypersensitivity syndrome,AHS),可引起终末器官损伤而危及生命[2]。此外,部分患者会出现低钠血症[3]。据文献所述,奥卡西平的皮损发生率为4%~9%,皮损大多数较轻,为斑丘疹,少数患者可出现严重的皮肤不良反应,如Steven-Johnson 综合征和大疱性表皮坏死松解型药疹,大部分情况下需要停药[4]。B aszczyk 等[5]关于抗癫痫药物不良反应的20 年单中心研究中,300 例癫痫患者中30 例至少对一种抗癫痫药物产生了皮肤反应,95%的皮肤反应发生在卡马西平、苯妥英钠、莫三嗪或奥卡西平治疗时,其中1 例患者出现了Steven-Johnson 综合征。
有文献提出,抗癫痫药物引起皮肤不良反应的风险与性别和年龄相关,有一种趋势是女性较男性风险更高。一项对3 793 例中国癫痫患者的回顾性分析发现,服用抗癫痫药物后发生皮损的女性是男性的2 倍,差异最大的是卡马西平相关皮损。这种差异可能是由于女性性激素在生理状态和病理状态下,可增加免疫反应,而雄激素在抑制炎症反应方面甚至比内源性糖皮质激素更有效。一般来说,老年患者经抗癫痫药物治疗后,皮肤不良反应发生率更高。在一个随机、对照、多中心试验中,卡马西平引起的皮损发生率高达25%,导致>65 岁的新发癫痫患者中19%的患者因皮损而停药。这似乎与老年男性的睾丸激素水平下降有关[5,6]。而在本文中,发生皮肤不良反应的患者男女人数相当,>50 岁的患者仅有3 例,可能与病例数较少,疾病发作的年龄分布有关,亦可能与不同年龄段人群的就诊率不同有关。
奥卡西平引起的不良反应中,以皮损所占的比例最高,为68%,不管用药合理与否,皮损均为最常见的不良反应,多为轻度,表现为躯干和四肢的斑丘疹,伴瘙痒。本文患者中未见到Stevens-Johnson 综合征和大疱性表皮坏死松解型药疹。
Jangsup 等[4]研究表明,HLA-B 40:02 和DRB1 04:03等位基因是奥卡西平引起斑丘疹的危险因素,而HLA-B 15:01 等位基因可能对奥卡西平引起斑丘疹有保护作用。研究表明,HLA-A 31:01 单倍型增加卡马西平引起皮肤不良反应的风险,此类患者应避免使用卡马西平。由于交叉反应,奥卡西平也应尽量避免使用,此时,醋酸艾司利卡西平(ESL)可能是一种不错的选择[7]。因此在癫痫患者用药前对其进行等位基因的检测,可以在一定程度上预测奥卡西平引起斑丘疹的风险大小,这将有利于抗癫痫药物的选择。 奥卡西平和其他芳香族抗癫痫药物之间存在交叉过敏反应,Alvestad 等[8]报道,曾因应用其他抗癫痫药物出现皮损的患者中,有27%~35%的患者在应用苯妥英,卡马西平和奥卡西平后出现了皮损。亦有文献报道芳香族抗癫痫药物之间交叉过敏反应的发生率约20%~30%[1]。也有文献报道这种交叉过敏反应的风险可高达40%~80%[9]。因此癫痫患者在临床用药时,也应考虑到交叉过敏反应的存在,警惕其发生。分析数据发现奥卡西平引起皮损的快慢可能与用药剂量有关,由于起始剂量较高引发皮损的患者均在一次用药后数小时内出现皮损;而合理用药时,67%的患者在1 周内出现皮损,22%的患者在1 ~2 周内出现皮损,11%的患者在2 ~3 周内出现皮损。
因此,临床医师使用奥卡西平时,应足够的重视其引起的不良反应。为了减少不良反应的发生,应严格按照药物说明书用药,特别是注意起始剂量不应过高,剂量增加不宜过快。对出现皮损的患者要及时停药或换药,可应用抗过敏药物和局部外用药物治疗;因出现低钠血症的患者大多数无临床症状,所以对服用奥卡西平的患者定期进行血钠浓度监测,尤其对老年人[10],如出现了严重的有症状的低钠血症,应及时补钠治疗,必要时需停药。
研究表明,如果奥卡西平疗效良好,但由于轻度皮肤不良反应不得不停止服药的患者,对其他替代药物耐受性差或治疗无效时,可以谨慎地考虑奥卡西平的脱敏治疗。文献中推荐的脱敏治疗以0.1 mg/d 开始,逐渐加量,第31天时达到120 mg,遂后以12 mg/d 的剂量增加。其成功的关键在于较小的起始剂量、较低的增长率和较长的持续时间。奥卡西平的脱敏治疗在大多数患者中均是成功的,并且脱敏过程中的皮肤反应轻微且易于管理[11]。
一些患者在奥卡西平脱敏过程中出现轻度皮损,在剂量低于以前引起皮损的剂量下出现,这意味着奥卡西平引起的皮损可能与迟发型超敏反应有关。然而本研究回访的14 例服用奥卡西平后出现不良反应的患者中,有5 例患者在症状消退后,选择了再次服用奥卡西平或卡马西平,均未再次出现不良反应。这在一定程度上说明了芳香族抗癫痫药物引起轻度不良反应后,在度过敏感期后患者继续用药是安全的,也说明除了药物本身之外的其他因素可能会改变患者对这种不良反应的敏感性。本文研究分析结果显示,奥卡西平引起皮损的患者,单纯停用奥卡西平,其皮损的缓解及消退时间均短于停用奥卡西平并采用抗过敏药治疗的患者,这可能也从侧面证实了除超敏反应机制外还有其他机制存在的可能性,但仍需进一步的探究证实,这将为既往服用奥卡西平出现不良反应的患者带来新的曙光。
综上所述,奥卡西平引起不良反应后,应及时停药,给予抗过敏治疗,换用其他抗癫痫药物治疗,这有助于减轻症状,帮助患者度过敏感期。此后可以继续使用其他抗癫痫药物治疗,必要时也可以从小剂量开始谨慎地应用芳香族抗癫痫药进行治疗,并对可能出现的不良反应进行严密监测。
