普通型2019冠状病毒病的临床特征和HRCT表现
2021-05-13孙中茹夏建国王秀平朱明明王忠明田为中
孙中茹,张 继,夏建国,王秀平,朱明明,王忠明,田为中
(1.泰州市人民医院 医学影像科;2泰州市第二人民医院 医学影像科,江苏 泰州 225300)
2019 冠状病毒病(coronavirus disease 2019,COVID-19)是一种传染性很强的由β属的新型冠状病毒引起的肺部炎症[1],其首次刊登于12 月31日的ProMED-mail。自此之后的一个多月时间内病情发展迅速,从湖北武汉逐渐蔓延至全国乃至全球。根据国家卫生健康委员会印发的第8版COVID-19诊疗方案,该肺炎分为四型:轻型、普通型、重型和危重型。笔者通过对本院确诊的25例普通型患者临床及高分辨率CT(high-resolution CT,HRCT)表现特征进行分析,以期对临床诊断及评估提供有效的参考价值。
1 资料与方法
1.1 一般资料回顾性分析在我院收治的27例确诊COVID-19患者,其中2例新型冠状病毒核酸检测阳性,但胸部HRCT检查无明显肺部异常征象,属于轻症患者,故未入组。入组标准:(1)两次病毒核酸检测均为阳性;(2)行胸部HRCT检查,结果显示肺部有病变。最终入组25例,其中男13例,女12 例,年龄为19~76 岁,平均年龄为48±16。本研究经泰州市人民医院伦理委员会批准。
1.2 检查方法采用Siemens 16 排或Siemens SOMATOM Definition Flash CT 扫描仪进行检查。 扫描参数:管电压120kV,管电流110mAs,层间距5mm,采集层厚1mm,扫描时间小于5s,扫描范围取胸廓入口至肺底,并进行薄层冠状面及矢状面重建。
1.3 图像分析由2 名经验丰富的副主任以上医师进行单独阅片,意见不一致时经协商讨论并由第3 名主任医师进行复阅达成一致。通过对病变的分布、数目、形态、密度进行描述分析,包括病灶分布(左右肺、肺外周/中心)、病灶数目、病灶形态(单纯磨玻璃影、磨玻璃影伴局灶性实变影及实变影等,伴随粗大血管影或支气管充气征,铺路石样改变)。
1.4 统计学分析所有数据应用SPSS 22.0 统计学软件进行分析。年龄、出现临床症状到CT检查阳性时间及平均住院时间符合正态分布计量资料,用均数±标准差(±s)表示;临床特征及影像表现等计数资料,采用频数和率表示。
2 结果
2.1 临床及实验室检查(见表1)25 例COVID-19 患者中男性患者13 例(52%),女性患者12 例(48%),平均年龄为48±16 岁(19~76 岁)。其中12例均有武汉旅居史,10例为与武汉确诊病例密切接触者,余3例患者均无明确武汉接触史。
根据国家卫生健康委员会印发的第8 版COVID-19诊疗方案,我院收治的25例COVID-19患者均为普通型,临床症状相对较轻,最常见的症状为发热(19/25,76%)及干咳(18/25,72%),其他症状包括胸闷、肌肉酸痛、乏力、头痛、腹泻等。其中9 例(36%)患者并发高血压、糖尿病、乙肝、慢性支气管炎及冠心病史。
实验室检查中,所有患者白细胞计数均正常,15 例(60%)患者淋巴细胞计数不同程度减少,12 例(48%)患者血沉(erythrocyte sedimentation rate,ESR)增快,10 例(40%)患者C 反应蛋白(C-reactive protein, CRP)升高,2 例(8%)患者降钙素原降低。
本项研究截止到2020年2月27 日确诊病例均达到国家卫健委通报的出院标准,25 例出院患者平均住院日为19.8±3.9天(12~29天),从出现临床症状到出院平均时间为20.3±4.4天(13~29天),患者平均行CT检查为4±1次。
2.2 HRCT 表现所有入组的25 例普通型COVID-19患者均行≥2次HRCT检查,其中2例患者首次HRCT 检查中表现为阴性,后复查时出现阳性结果,故以出现阳性结果进行分析。25例患者中,首次检查主要表现(表2) 为单纯磨玻璃影(ground glass opacity,GGO)、GGO 伴局灶性实变影(图1a)及片状实变影,部分伴有血管增粗(图1b)、充气支气管影及铺路石样改变(图1c)。25 例患者共240 处病灶,其中单纯GGO 为25 例(223/240)(图2a),GGO 伴局灶性实变影为5 例(11/240),片状实变影为4例(6/240),多数GGO边缘不清,部分边缘清楚。在第二次HRCT 检查中,病灶数目增至354处,大部分患者病灶增多、范围变广、局部融合,出现GGO 伴局灶性实变影或片状实变影,支气管充气征常见(图2b-c)。首次检查中,出现粗大血管影11例(44%)、出现充气支气管征者8 例(32%)及铺路石样改变5 例(20%),第二次检查中此征象分别增加至12 例(48%)、13 例(52%)、9 例(36%)。大部分患者于第3 或4 次检查中出现病灶数量减少、范围缩小、纤维化等征象(图3),少数患者第三次检查病灶仍有少许进展。
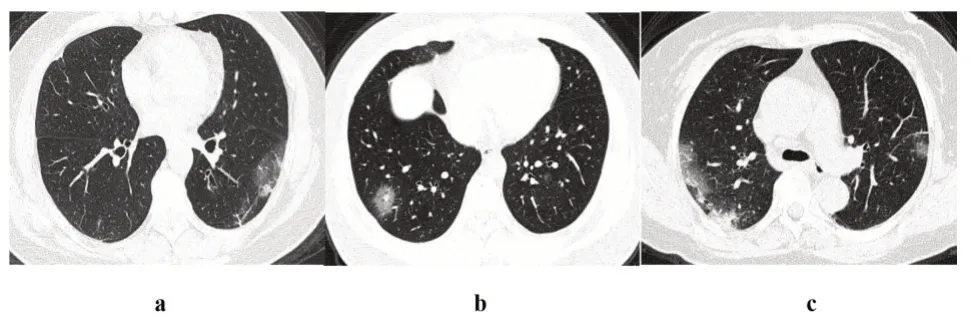
图1
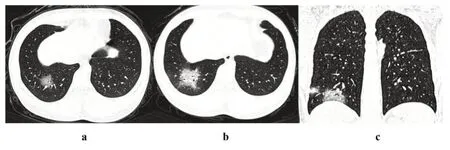
图2
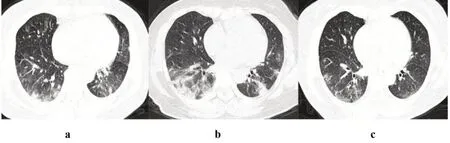
图3
病灶分布情况(表1),在首次CT 检查中,9例(36%)累及单侧肺叶(左肺4/25,16%;右肺5/25,20%),16 例(64%)累及双侧肺叶。一般以胸膜下为主,20 例(80%)位于周边,5 例(20%)周边及中心同时受累;在第二次CT 检查中,累及双侧肺叶者(21/25,84%)较前增加。在两次检查中,下叶病灶数(117/240,49%;175/354,49%)均较上叶、中叶多,范围广。
在病灶数量上(表1),首次检查中1个肺叶为8例(32%)、2个肺叶为2例(8%)及多发病灶15例(60%);第二次检查中1个肺叶为4例(16%)、2个肺叶为1例(4%)及多发病灶20例(80%)。
25 例普通型COVID-19 患者中,从出现临床症状到CT 检查阳性平均时间为4.9±2.7 天(1-10天)。我们将25 例患者分为2 组(≤5 天组及>5 天组),首次CT 检查中在≤5 天组中,单纯GGO(175/223,78%)较>5 天组更为多见,而在>5 天组中,GGO 伴局灶性实变或实变者为(12/17,70%)较≤5天组常见。
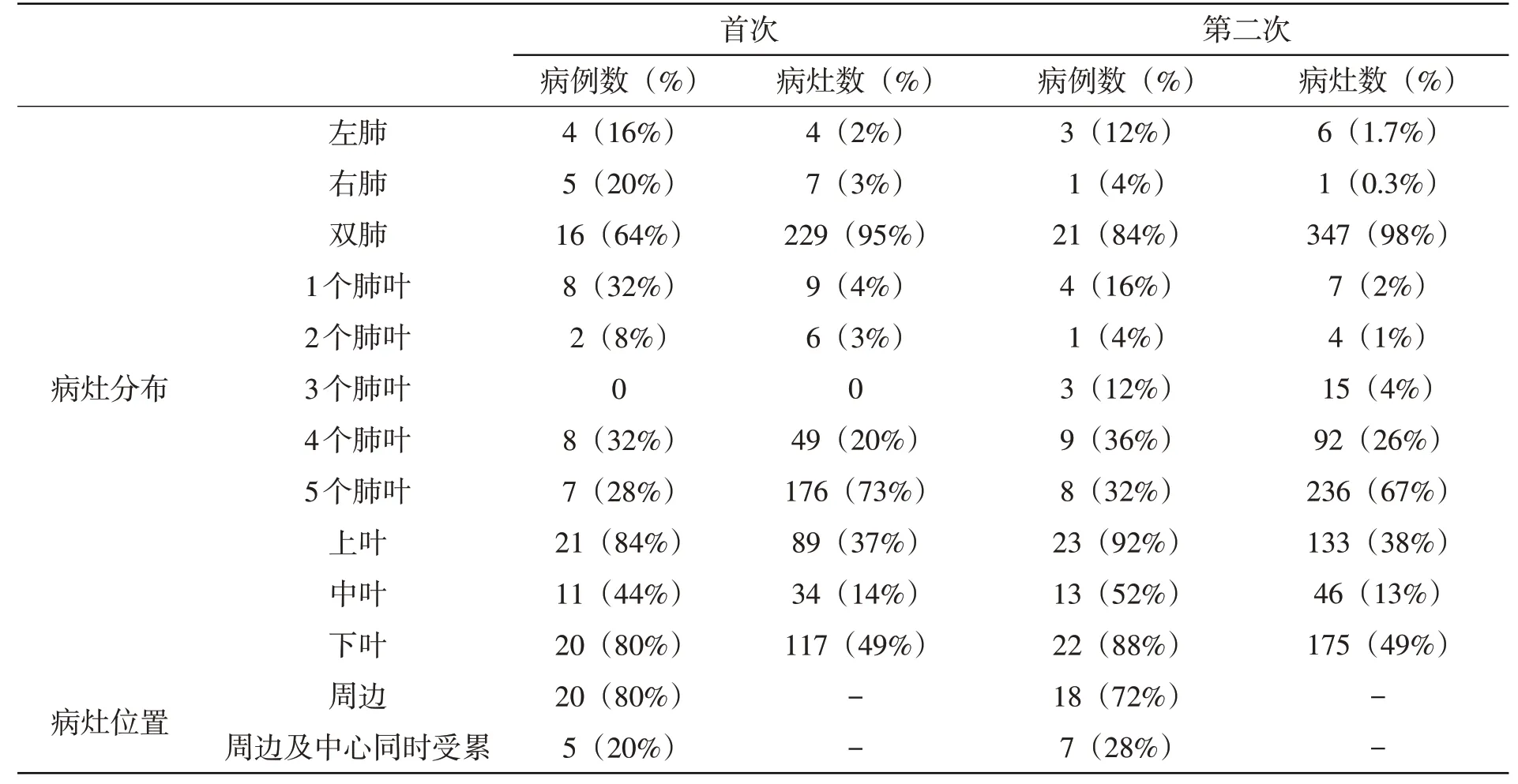
表1 COVID-19患者首次及第二次病灶分布比较
3 讨论
SARS-CoV-2属于β属的新型冠状病毒,目前研究显示与蝙蝠SARS 样冠状病毒(bat-SLCoVZC45)同源性达85%以上[3]。该病的潜伏期为1~14 天,多为3~7 天,而钟南山院士等人通过对1099 例COVID-19 患者的临床特征进行分析时发现一例潜伏期长达24 天的COVID-19 患者。在发病年龄上,人群普遍易感,但儿童少见[2]。在流行病学史中,本研究中22 例(88%)COVID-19患者均有14天内武汉旅居或接触史。实验室检查结果表明发病早期外周血白细胞总数正常或减少,淋巴细胞计数减少,多数患者CRP 和ESR 升高,降钙素原正常。本研究中所有患者白细胞计数正常,淋巴细胞计数减少,CRP及ESR升高,2例出现降钙素原降低。病毒核酸检测的标本常来源于咽拭子,容易出现一定的假阴性率,临床常需两次检测。故COVID-19 病例的确诊需结合流行病学接触史、临床表现、实验室检查、病毒核酸检测及影像学检查,而影像学检查中,HRCT 灵敏度高、分辨率高,能够发现细微病灶,是COVID-19筛查和诊断的重要手段。
在临床表现中,普通型COVID-19 患者多症状相对较轻,常表现为发热、干咳、四肢乏力等,其他表现包含鼻塞、头痛、咽痛等。另有少部分患者可能会出现腹泻等呼吸道以外的表现[3]。部分患者仅表现为低热、轻度乏力,无肺炎表现,在国家卫生健康委员会印发的第8版COVID-19诊疗方案中将其纳入轻症患者。本研究中大部分患者表现为发热、干咳、乏力,其他症状轻微。
在CT 表现中,极少数普通型患者起病早期HRCT 可无异常发现,随着病情进展,肺内出现影像表现。本研究中有2例患者在首次HRCT检查中表现为阴性,在三天后复查时出现阳性结果。而大部分的普通型COVID-19 患者CT 表现多为早期,常表现为单侧或双侧、单发或多发的单纯GGO 或GGO 伴实变影,以胸膜下、肺外带为主,这可能与病毒性肺炎早期易累及终末细支气管和呼吸细支气管周围肺实质、进而累及整个肺小叶以及弥漫性肺泡损伤等病理机制有关。单纯GGO可能是由于感染导致肺泡肿胀、肺泡腔渗出、肺泡壁或肺泡间隔炎症或增厚导致肺内密度增高所致[4]。随着病情进展,肺泡内的气体被病理性液体、细胞或组织取代,肺实质密度增高,出现实变影。在本组研究中首次CT 检查中单纯GGO 为25 例(80%),GGO 伴 局 灶 性 实 变 影 为5 例(20%),片状实变影为4 例(16%)。首次检查中伴有血管增粗11 例(44%)、充气支气管影者为8例(32%),这可能与病毒导致支气管和血管边缘增厚、间质性病变等有关[5]。从出现临床症状到CT 检查阳性时间分组中,≤5 天组中单纯GGO 数较>5天组更为多见,而在>5天组中,GGO伴局灶性实变或实变数则较多,由此可见随着时间的推移,肺部影像表现逐渐进展,不同的影像表现代表了肺部不同的炎症改变,可以客观地评价其病程的进展[6]。在本组研究中未出现明显的胸腔积液,而胸腔积液多出现于重症及危重症患者中,可作为提示重症肺炎的一个重要征象。而单侧单发的单纯GGO 也是早期肺腺癌的表现之一[7],需结合其他影像特征,如胸膜凹陷或牵拉等征象进行鉴别。严金岗等[8]认为胸膜凹陷征能反映间质受浸润的情况,对于磨玻璃结节诊断与鉴别有重要价值。
本研究25例患者中,大部分均行HRCT检查≥3 次,平均在第2 次CT 检查时肺部影像处于最严重的状态,从出现症状到CT上表现出最严重的状态平均时间为8.5±4.2 天,而文献报道[9]称大多数从COVID-19 肺炎恢复的患者在最初症状出现后约10天时间内在CT上表现出最严重的状态。本研究中部分患者于第3或4次检查中出现病灶数量减少、范围缩小、纤维化等征象,与蒋南川等[10]报道部分一致。根据国家卫健委通报出院标准,25例患者平均住院日为19.8±3.9 天,从出现临床症状到出院平均时间为20.3±4.4天。
本研究尚存在一定的局限性和不足,一是样本量较小,存在一定的研究偏倚;二是随访时间较短,对于后期的临床表现和影像转归我们将进一步研究。
综上所述,普通型COVID-19 患者临床表现相对较轻,HRCT 是重要的诊断和评估手段,对于核酸检测阴性的疑似患者中,HRCT 可作为临床确诊的一个重要辅助手段。胸部HRCT 常表现为单纯GGO、GGO 伴局灶性实变影及片状实变影,部分伴有血管增粗、充气支气管影,局部呈铺路石样改变,常位于胸膜下及肺外带,其中实变病灶可作为疾病进展的一个重要征象。
