改良悬雍垂腭咽成形术对重度阻塞性睡眠呼吸暂停低通气综合征患者的疗效
2021-05-12韩鹏飞谷雷
韩鹏飞,谷雷
(镇平县烧伤医院 耳鼻喉科,河南 南阳 474250)
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)是常见呼吸内科疾病,临床主要表现为白天嗜睡、打鼾、睡眠结构紊乱等,严重影响患者健康[1]。悬雍垂腭咽成形术(uvulopalatopharyngoplasty,UPPP)是OSAHS的有效治疗方式,可有效改善病情,提高生活质量。但长期临床实践表明,传统UPPP创伤大,易出现鼻腔反流、创面疼痛等不良反应,影响手术效果及术后腭咽功能[2]。本研究选取2018年7月至2019年6月镇平县烧伤医院收治的86例重度OSAHS患者作为研究对象,探讨改良悬雍垂腭咽成形术(Han-uvulopalatopharyngoplasty,H-UPPP)的疗效。
1 资料与方法
1.1 一般资料选取2018年7月至2019年6月镇平县烧伤医院收治的86例重度OSAHS患者作为研究对象,依照手术方式分为H-UPPP组与UPPP组,各43例。H-UPPP组男26例,女17例,年龄27~64岁,平均(45.74±8.86)岁,体质量指数(body mass index,BMI)21~27 kg·m-2,平均(24.12±1.38)kg·m-2,病程2~10 a,平均(5.87±1.85)a。UPPP组男24例,女19例,年龄28~65岁,平均(46.23±8.67)岁,BMI 22~26 kg·m-2,平均(23.96±0.89)kg·m-2,病程1~11 a,平均(6.13±2.34)a。两组性别、年龄、BMI、病程比较,差异无统计学意义(P>0.05),具有可比性。本研究经镇平县烧伤医院医学伦理委员会审核批准。
1.2 选取标准(1)纳入标准:①经多导睡眠监测系统确诊为OSAHS,符合《成人阻塞性睡眠呼吸暂停基层诊疗指南》标准[3];②扁桃体肥大Ⅱ~Ⅲ度,可见日间瞌睡、睡眠时打鼾、憋气、惊厥等典型症状;③签署同意书。(2)排除标准:①合并上呼吸道感染、严重心律失常;②合并鼻部外伤史、精神疾病、心肾功能异常;③认知障碍。
1.3 治疗方法H-UPPP组接受H-UPPP治疗,局麻,切除扁桃体,咽侧壁、咽后壁黏膜松弛患者,清除部分黏膜,止血,缝合腭咽弓、腭舌弓,扩张咽腔左右径;于无菌单上固定腭垂缝线,腭垂位于中线位,软腭黏膜上做切口,切开口咽侧黏膜至腭舌弓、腭咽弓与软腭交汇处,清除脂肪,切开鼻咽侧黏膜,缝合口咽侧黏膜、软腭鼻咽,闭合腭垂根部。UPPP组接受传统UPPP治疗,局麻,向后推压软腭,咽后壁与软腭交接处为软腭切除边界,经腭舌弓外缘向上切开黏膜,腭垂黏膜行向内切开,切除两侧腭垂、扁桃体、部分软腭及黏膜下组织,保留肌层,缝合扁桃体窝,闭合切口。
1.4 疗效评估标准临床症状消失,睡眠时最低血氧饱和度(percutaneous arterial oxygen saturation,SpO2)升高>20%,呼吸暂停时间缩短>50%为显效;临床症状明显缓解,最低SpO2升高10%~20%,呼吸暂停时间缩短20%~50%为有效;不符合上述标准为无效。显效、有效纳入总有效。
1.5 观察指标(1)疗效。(2)采用多导睡眠扫描仪(美国百若代9600型)监测记录两组术前、术后1 d SpO2、呼吸暂停低通气指数(apnea hypopnea index,AHI)。(3)采用嗜睡量表(Epworth Sleepiness Scale,ESS)评估两组术前、术后7 d嗜睡状态,ESS分值0~24分,分值越高,嗜睡越严重。(4)以呼吸暂停生活质量指数(the sleep apnea quality life index,SAQLI)评定两组术前、出院时生活质量,内容包括症状、治疗有关消极影响、情感活动、社会影响、日常活动5方面,共133个题目,每个题目7个选项,采用7级(1~7分)记分法,1分为最大损害,7分为无损害,取各方面及全部问题得分平均值,分值越高预示生活质量越好。

2 结果
2.1 疗效H-UPPP组总有效率(97.67%)高于UPPP组(81.40%),差异有统计学意义(P<0.05)。见表1。

表1 两组治疗总有效率比较[n(%)]
2.2 AHI和SpO2术前,两组AHI、SpO2比较,差异无统计学意义(P>0.05);术后1 d ,两组AHI下降,SpO2升高,且H-UPPP组AHI低于UPPP组,SpO2高于UPPP组,差异有统计学意义(P<0.05)。见表2。

表2 两组AHI、SpO2比较
2.3 ESS评分术前,两组ESS评分比较,差异无统计学意义(P>0.05);术后7 d, 两组ESS评分降低,且H-UPPP组低于UPPP组,差异有统计学意义(P<0.05)。见表3。
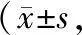
表3 两组ESS评分比较分)
2.4 SAQLI评分术前,两组社会影响、日常活动、症状、情感活动及总分比较,差异无统计学意义(P>0.05);出院时,两组社会影响、日常活动、症状、情感活动及总分升高,且H-UPPP组高于UPPP组,差异有统计学意义(P<0.05)。见表4。
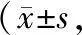
表4 两组SAQLI评分比较分)
3 讨论
研究显示,OSAHS会损害患者心、肺、脑血管,影响生活质量,且随人口老龄化进展,OSAHS发病率呈上升趋势,若未得到及时正确治疗,会危及患者生命健康安全[4]。故临床应及时采取有效方案,以改善病情,提高患者生活质量。
UPPP可增加软腭高度,扩大腭咽气道横径,进而改善患者症状,但其术后易出现鼻腔反流、创面疼痛等不良反应,极易导致复发,不利于预后,会导致患者生活质量降低,难以达到预期效果[5]。有研究指出,OSAHS患者接受UPPP术治疗后易出现咽腔瘢痕狭窄、误咽、腭咽关闭不全等并发症,影响生活质量改善[6]。H-UPPP是针对腭咽平面阻塞治疗,能扩大软腭形成范围,维持咽部整体解剖结构,扩张患者鼻咽腔、咽腔,提高疗效;与传统UPPP比较,具有创伤小、价格低、安全性高、疼痛低等优势[7]。研究表明,H-UPPP术治疗OSAHS患者的有效率可达97.5%,且术式简单,并发症少,便于临床推广使用[8]。本研究结果显示,H-UPPP组总有效率(97.67%)高于UPPP组(81.40%),术后1 d AHI低于UPPP组,SpO2高于UPPP组,术后7 d ESS评分低于UPPP组,可见H-UPPP治疗OSAHS患者效果显著,能改善AHI、SpO2,缓解嗜睡状态。另外本研究还显示,出院时H-UPPP组SAQLI各方面评分及总分高于UPPP组,提示应用H-UPPP术治疗OSAHS患者有助于提高术后生活质量。分析其可能与H-UPPP术创伤轻,安全性高,有利于减少术后并发症发生,促进术后康复有关。行H-UPPP需注意:术前应充分评估患者病情,适当切除腭垂、软腭,过度切除易造成永久性鼻腔反流和开放性鼻音,切除过少会导致咽腔扩张不足,影响治疗效果。
综上所述,H-UPPP治疗OSAHS患者的效果显著,可提高SpO2,降低呼吸暂停频率,改善嗜睡情况,提高生活质量。
