糖尿病合并肾脓肿漏诊1例报告
2021-05-11安淑媛王美霞
安淑媛 王美霞 张 涛
山东省青岛市阜外心血管病医院内科,山东青岛 266000
糖尿病是以血糖升高为主的代谢性疾病,而且年龄较大、糖尿病均是尿路感染(urinary tract infection,UTI)的独立危险因素[2],UTI 为糖尿病的第2 大并发症且女性多见[3],糖尿病合并肾脓肿近几年国内外较少报道。肾脓肿起病急,常伴有腰痛,食欲不振、寒颤、菌血症等,脓肿穿破肾盂肾盏有膀胱刺激症状,形成肾痈会有腰痛[4],若患者症状及影像学检查不典型,极易漏诊。钠-葡萄糖协同转运蛋白2(sodium-dependent glucose transporters 2,SGLT-2)抑制剂是一种新型降糖药物,UTI 是这类药物的主要不良反应之一,许多临床研究和荟萃分析评估了SGLT-2 抑制剂和UTI 之间的关系,SGLT-2 抑制剂组较安慰剂组UTI 的发病率高,且UTI 为轻中度,但易复发导致用药中断,严重的不良反应较少[5-8]。本文主要讨论了1 例高龄2 型糖尿病男性患者服用SGLT-2 抑制剂后加重了泌尿系感染,引发肾脓肿的病例,但初期漏诊,随着病情进展,出现了脓毒血症,明确诊断后,给予抗炎联合经皮肾穿刺治疗后症状好转。现报道如下。
1 病例资料
患 者男,89 岁,于2020 年3 月5 日因 纳 差、消瘦20 d 入院,仅有尿频,无尿急、尿痛、发热、腰痛,既往有高血压病、冠心病、阵发性房颤、肾功能不全的病史。3 月6 日糖化血红蛋白9%,根据尿常规于3 月6 日诊断为UTI,给予口服磷霉素氨丁三醇散抗炎治疗3 d。3 月8 日腹部CT 结果为“双肾形态欠自然,边缘欠光整,多发低密度灶,最大直径约1.8 cm,CT 值约6.7 Hu”(图1),初步诊断为肾囊肿。3 月18 日加用达格 列 净(10 mg/d)控 制 血 糖。3 月25 日 夜 间20 点患者出现寒颤、发热,体温最高39.0 ℃,无咳嗽、咳痰,无尿急、尿痛,无腹痛、腹泻,血培养为克氏柠檬酸杆菌,中段尿培养2 d 无细菌生长,3 月26 日停用达格列净,头孢哌酮钠舒巴坦钠3 g,每12 小时一次用药1 d,仍有发热,3 月27 日腹部CT为“右肾上极低密度灶,直径约2.6 cm,CT 值约14.1 Hu”(见图2),开始静滴美罗培南0.5 g,每8 小时一次,7 d 改为0.5 g,2 次/d 抗炎治疗2 d,复查血常规、尿常规、CRP、PCT 及血培养、尿培养正常后于4 月5 日出院。居家期间无发热、尿痛、腰痛。2020 年4 月22 日因发现血糖升高30 余年,胸闷、憋气半月再次入院,尿常规异常,尿红细胞、白细胞及细菌计数均高于正常(表2),考虑仍有UTI,静滴莫西沙星0.4 g,1 次/d,3 d,4 月24 日腹部CT 为“右肾上极低密度灶直径增至3.8 cm,CT 值约8.7 Hu”(图3),当日夜间再次发热,体温最高40.1 ℃,血培养及尿培养均未见致病菌,复习患者2 次住院期间3 月8 日、3 月27 日、4 月24 日腹部CT,4 月27 日泌尿系彩超(右肾上极混合回声4.7 cm×3.3 cm)考虑右肾上极囊性占位为肾脓肿,4 月25 日改静滴美罗培南1 g,每8 小时一次,8 d,并于4 月27 日行CT 引导下经皮肾脓肿穿刺引流,CT 可见右肾上极低密度灶直径增至4 cm,CT 值约7 Hu,右肾周有少量气体密度影(见图4A、4B),引流出黄白色脓液45 ml,培养结果为克氏柠檬酸杆菌,每日用100 ml生理盐水稀释硫酸庆大霉素4 ml 冲洗病灶,患者体温逐渐降至正常,4 月30 日复查腹部CT 提示右肾病灶明显缩小(图5)。5 月1 日美罗培南减至0.5 g,每8 小时一次静滴10 d,5 月4 日拔除引流管。5 月11 日复查泌尿系彩超,右肾上极探及混合回声,大小0.6 cm×0.4 cm,患者无发热,各项炎性指标趋于正常,右肾病灶明显减小,于5 月11 日出院。两次住院期间查体均无肾区叩击痛,未出现感染性休克,影像学检查未见尿路梗阻。住院期间检验结果见表1、2,肾脓肿影像学改变见图1 ~5,住院期间所用药物的具体信息见表3。

表1 第一次住院期间检验结果

表2 第二次住院期间检验结果
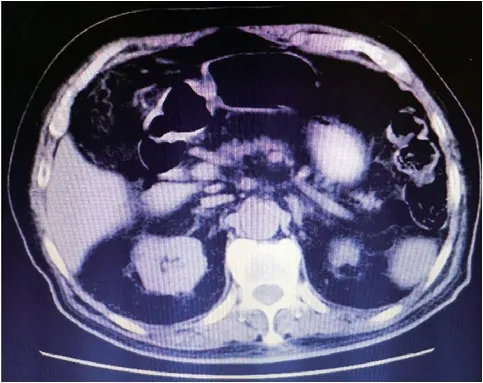
图1 3 月8 日腹部CT
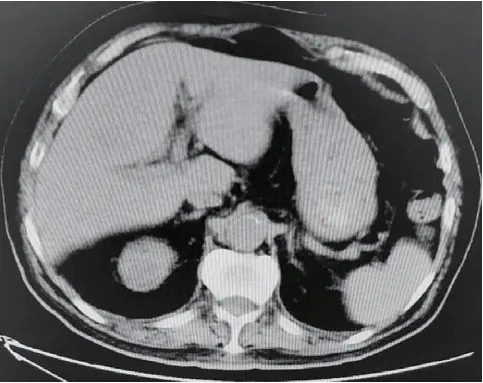
图2 3 月27 日腹部CT

腹部CT 右肾上极层面

图4B 4 月27 日腹部CT 肾门层面

图5 引流后复查腹部CT
2 讨论
2.1 糖尿病合并UTI的原因
①自主神经功能障碍,膀胱扩张迟缓,残余尿量增多,有利于细菌滋生。前列腺肥大导致尿路梗阻,排尿困难,易使细菌滋生。②糖尿病合并肾功能不全易并发感染,可能因为蛋白随尿液排出,使血清蛋白降低,导致免疫力低下。③高血糖使白细胞趋化作用、吞噬功能、杀菌作用减弱[9]。④达格列净是一种SGLT-2 抑制剂,其最常见的不良反应之一为UTI[10],机制尚不清楚,可能与其增加尿糖为细菌及微生物生长提供良好环境有关,但尿糖是否为UTI 实际危险因素有待研究[11]。
2.2 肾脓肿的诊断和鉴别诊断
多层螺旋CT 对肾脓肿的诊断具有重要的临床价值[12],肾脓肿早期,病灶未液化坏死时,CT 平扫为等或略低密度影,边缘模糊,密度大多较均匀;随着病情进展,出现液化坏死,CT 为不均匀的更低密度灶,若行增强CT 可见液化坏死区无增强,脓肿周围有环状强化[13],患者因肾功能不全未行增强CT,改用彩超也有助于肾脓肿的诊断,同时要注意与肾肿瘤鉴别。该病例初期未出现典型的气液平面[14],应结合体温、实验室检查结果判断右肾囊性占位的性质。
2.3 糖尿病合并UTI的致病菌
糖尿病合并尿路感染的致病菌与其他原因尿路感染的病原菌无明显区别,以肠道菌群为主[15],以格兰阴性杆菌多见,大肠埃希菌占大多数[9]。克氏柠檬酸杆菌属于柠檬酸杆菌属,是一种条件致病菌,较多见于下呼吸道、泌尿系及外科伤口感染,免疫力低下者易感,有文献报道其对青霉素和氨苄西林耐药[16],未发现其对哌拉西林/他唑巴坦、亚胺培南、美罗培南耐药[17]。本例患者第一次住院出现菌血症,肌酐清除率59.19 ml/min,给予美罗培南常规剂量静滴7 d 后,体温、尿培养及血培养正常后出院,家中血糖控制欠佳,第二次住院肾脓肿较前变大,静滴莫西沙星3 d 未能控制病情,4 月25 日肌酐清除率35.69 ml/min,超剂量使用美罗培南联合CT 引导下经皮穿刺引流,病情逐渐得到控制,密切监测肾功能变化,患者未出现肾功能加重及药物不良反应。

表3 患者住院期间用药具体信息
2.4 糖尿病合并尿路感染的治疗
此类患者除了将血糖控制在目标范围,需要给予强有力的抗炎治疗,对预计要发生严重感染的患者,要尽早使用覆盖面广、杀菌力强的抗生素[18],必要时需要介入科医生的参与。对非高龄的患者,药物保守治疗可以缓解症状,文献亦有相关类似报道[19],但对于血糖控制欠佳,肾功能不全且尿路感染反复发作的高龄患者,需尽快给予经皮肾穿等治疗措施,以免延误病情。
糖尿病患者易并发感染,特别是老年高龄患者,若并发肾脓肿,要尽早明确诊断及致病菌,起用敏感抗生素,给予足量、足疗程治疗,必要时联合有创治疗,可以使病情尽快得到控制,避免复发。SGLT-2 抑制剂和尿路感染之间有关联,因此使用该类药物时要密切关注患者病情变化。老年高龄有尿路感染病史的患者要尽量避免使用此类药物。
