早期踝泵运动联合围术期综合护理干预在全髋关节置换术后预防下肢深静脉血栓形成中的应用效果
2021-05-11黄雪娟谢间莲卢向莉
黄雪娟 谢间莲 卢向莉
广东省肇庆市第一人民医院骨科,广东肇庆526020
近年来随着高速公路、铁路等交通的快速发展,老年群体的髋部骨折发病率上升,髋部神经、血管丰富,车祸导致发生率升高[1]。而由此所引发的骨折亦呈多样性。而人工关节置换并非完美无缺,术后预防并发症尤其是骨科手术后重要危险因素[2-3]。尤其是静脉血栓形成(venous thromboembolism,VTE)以 及 肺 动 脉 栓 塞(pulmonary embolism,PE)影响患者术后康复[4]。目前认为术后护理、早期运动也有着较为明显的改善效果,而本研究将我院收治216 例拟行全髋关节置换术者进行干预比较,现报道如下。
1 资料与方法
1.1 一般资料
将我院2019 年1 月至2020 年6 月收治216 例拟行全髋关节置换术者,采取随机数字表法分成对照组(108 例)与试验组(108 例),对照组男41 例,女67 例,年龄46 ~78 岁,平均(64.6±3.2)岁,合并基础疾病0 ~3 种,平均(1.1±0.2)种。试验组对照组男42 例,女66 例,年龄45 ~79 岁,平均(65.1±3.4)岁,合并基础疾病0 ~3 种,平均(1.2±0.1)种。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准
纳入标准[5]:经X 线下明确髋部骨折;符合手术指征;对本研究的方法与目的表知情并签署知情同意书。排除标准[6]:手术、麻醉禁忌证;术前下肢肢体功能缺损无法配合康复干预;认知能力障碍等不能配合者。本研究经我院医学伦理委员会批准。
1.3 方法
对照组仅在围术期实施围术期综合护理,而试验组实施围术期综合护理+早期踝泵运动。(1)围术期综合护理。①术前。1 d 积极健康宣教,完善术前访视,重点讲解 DVT 发生的注意事项和高危因素,并对患者进行高危因素的正确评估。②术中。环境准备室温、湿度适宜。液体准备常温液体,并保障手术中的保暖工作。保持下肢约束带松紧要处于适中,避免过度牵引。③术后。协助平卧,禁忌推、拖和拉等。患肢垫高处于 15°~30°,并定期观察下肢情况。(2)早期踝泵运动。踝关节的最大外旋和内旋运动、跖屈和最大背伸,背伸 10 s 然后再跖屈 10 s,踝关节环绕运动指踝关节的最大向内、向外旋转,10 次/h,10 组/次,不少于 90 次/d,持续 8 周左右。
1.4 评价标准[7]
对照两组患者干预前、后下肢血流速度、髋关节功能评分,干预后不同时间段静息、被动屈髋15°时疼痛评分,下肢肿胀、深静脉血栓(DVT)形成率、PE 发生率及其他并发症发生情况。超声下肢静脉多普勒检测下肢静脉血流速度。髋关节Harris 评分评价,100 分为满分,其中90 ~100 分证明髋关节无疼痛或功能正常;80 ~89 分证明髋关节基本无疼痛或功能基本不受限;70 ~79 分证明髋关节轻微疼痛或功能轻度受限;<70 分证明髓关节疼痛严重或重度的活动受限。疼痛评分采取疼痛管理评分法,分为0 ~10 分,或者根据面部表情评估。统计下肢肿胀、深静脉血栓形成率、肺栓塞发生率及其他并发症发生情况。
1.5 统计学方法
应用SPSS 17.0 分析,计量资料用()表示,组间比较用t检验;计数资料用[n(%)]表示,组间比较用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组干预前后下肢血流速度、髋关节Harris功能比较
干预前两组下肢血流速度、髋关节Harris 功能比较,差异无统计学意义(P>0.05)。经干预后两组下肢血流速度、髋关节Harris 功能明显较干预前提升,且试验组明显高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组干预前后下肢血流速度、髋关节Harris功能比较(±s)
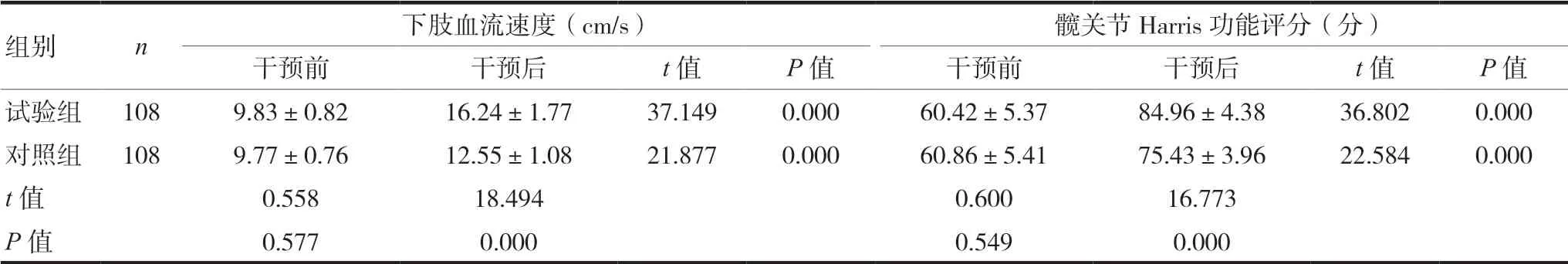
表1 两组干预前后下肢血流速度、髋关节Harris功能比较(±s)
组别 n 下肢血流速度(cm/s) 髋关节Harris 功能评分(分)干预前 干预后 t 值 P 值 干预前 干预后 t 值 P 值试验组 108 9.83±0.82 16.24±1.77 37.149 0.000 60.42±5.37 84.96±4.38 36.802 0.000对照组 108 9.77±0.76 12.55±1.08 21.877 0.000 60.86±5.41 75.43±3.96 22.584 0.000 t 值 0.558 18.494 0.600 16.773 P 值 0.577 0.000 0.549 0.000
2.2 两组干预后不同时间段静息、被动屈髋15°时疼痛评分比较
干预前两组下肢静息、被动屈髋15°时疼痛评分比较,差异无统计学意义(P>0.05)。经干预后不同时间段,试验组静息、被动屈髋15°时疼痛评分均低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组干预后不同时间段静息、被动屈髋15°时疼痛评分比较(±s,分)
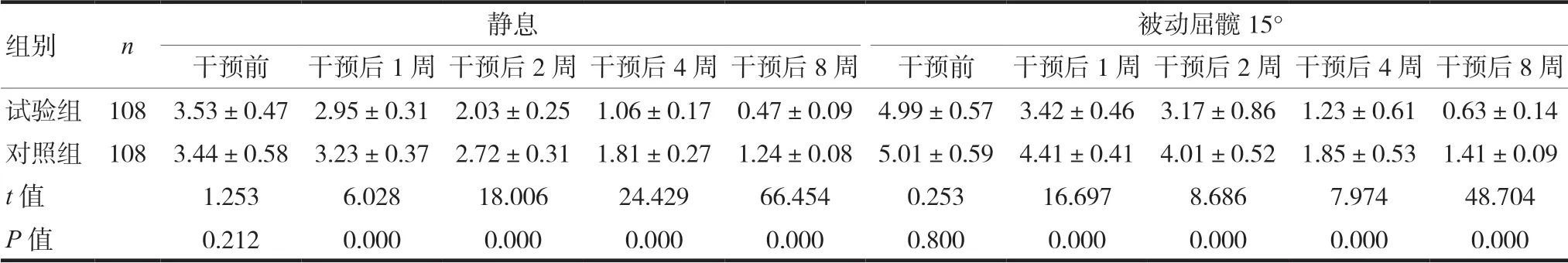
表2 两组干预后不同时间段静息、被动屈髋15°时疼痛评分比较(±s,分)
组别 n 静息 被动屈髋15°干预前 干预后1 周 干预后2 周 干预后4 周 干预后8 周 干预前 干预后1 周 干预后2 周 干预后4 周 干预后8 周试验组 108 3.53±0.47 2.95±0.31 2.03±0.25 1.06±0.17 0.47±0.09 4.99±0.57 3.42±0.46 3.17±0.86 1.23±0.61 0.63±0.14对照组 108 3.44±0.58 3.23±0.37 2.72±0.31 1.81±0.27 1.24±0.08 5.01±0.59 4.41±0.41 4.01±0.52 1.85±0.53 1.41±0.09 t 值 1.253 6.028 18.006 24.429 66.454 0.253 16.697 8.686 7.974 48.704 P 值 0.212 0.000 0.000 0.000 0.000 0.800 0.000 0.000 0.000 0.000
2.3 两组住院期间的并发症发生率比较
试验组住院期间并发症总发生率为1.85%,低于对照组(5.56%),但差异无统计学意义(P>0.05)。见表3。
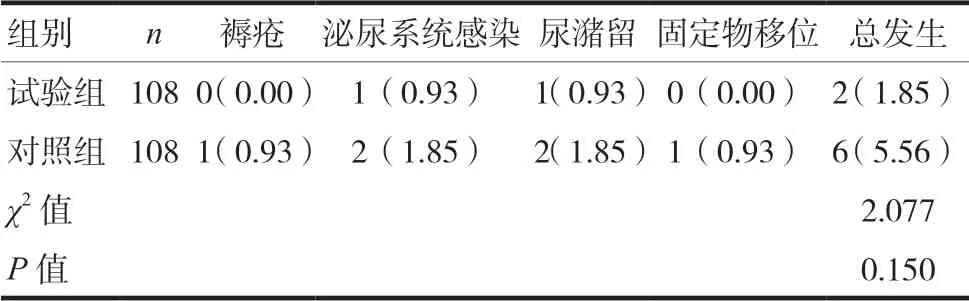
表3 两组住院期间其他并发症发生率比较[n(%)]
2.4 两组下肢肿胀、DVT形成率、PE发生率比较
试验组下肢肿胀率为2.78%,DVT 形成率为0.00%,均低于对照组,差异有统计学意义(P<0.05)。试验组PE 发生率为0.00%,低于对照组(1.85%),但差异无统计学意义(P>0.05)。见表4。
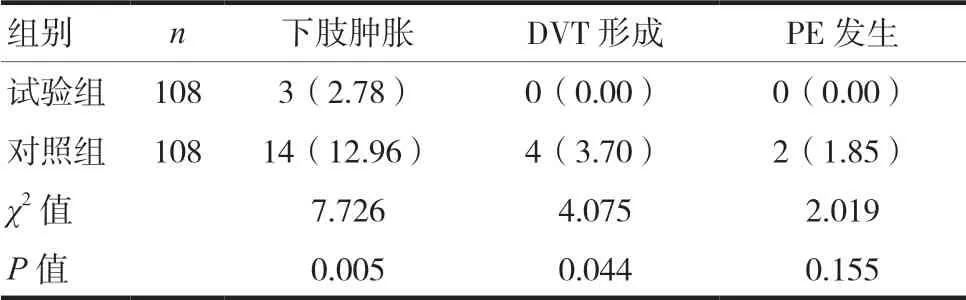
表4 两组下肢肿胀、DVT形成率、PE发生率比较[n(%)]
3 讨论
当今社会老龄化步伐加快,而老年人多伴有骨质疏松,轻微的外力就可以导致骨折,尤其以髋部、脊柱及桡骨远端骨折为常见[8-9]。患者肢体关节破坏不能修复,用假肢体进行替代,替代的假体一般用人工材料制成,取代受损的关节[10]。髋关节周围性骨折常见由于外力作用所造成,或骨质疏松症、生理机能退化所引发。目前全髋关节置换效果好,应用广泛。但在术后有很多患者有血栓形成,深静脉血栓的发生率可以达到 88%,可引起患侧肢体肿胀、疼痛甚至坏死,严重者需要截肢[11-12]。多考虑外伤后手术血液呈高凝状态,需长期卧床,运动减少,下肢活动受限,全身性静脉回流动力减退。手术中牵拉,损伤下肢静脉血管。心输出量减少,静脉的回流量减少,局部静脉回流动力减弱且流速减慢,增加血液的黏稠度等。围术期的干预可以有效减少并发症的发生,但是无法阻止[13-14]。踝泵运动包括最大的内旋与外旋运动、跖屈和踝关节的最大背伸等,通过肌肉规律松弛(周围血液进行补充)和收缩(将淋巴液和血液进行挤压回流),改善患者下肢静脉局部组织代谢和血液淤滞,加速修复局部损伤组织,防止肌肉发生萎缩[15-16]。
本研究中干预前两组下肢血流速度、髋关节功能比较,差异无统计学意义(P>0.05)。经干预后两组下肢血流速度、髋关节功能明显较干预前提升,且试验组明显高于对照组,差异有统计学意义(P<0.05)。干预前两组下肢静息、被动屈髋15°时疼痛评分比较,差异无统计学意义(P>0.05)。经干预后不同时间段,试验组静息、被动屈髋15°时疼痛评分均低于对照组,差异有统计学意义(P<0.05)。并发症率低于对照组,但差异无统计学意义(P>0.05)。试验组下肢肿胀率、DVT 形成率,均低于对照组,差异有统计学意义(P<0.05)。试验组PTE 发生率低于对照组,但差异无统计学意义(P>0.05)。
综上所述,在全髋关节置换术后,采取早期踝泵运动联合围术期综合护理干预,可以较为明显地提升患者的下肢血流速度,改善髋关节功能,减少术后的疼痛感,有效减少术后发生下肢肿胀、深静脉血栓等发生率。
