婴儿痉挛症影像学特征及对治疗效果影响的回顾性研究
2021-05-06贾天明
徐 兆 董 燕 贾天明
郑州大学第三附属医院,河南 郑州450052
婴儿痉挛症(infantile spasm,IS)是婴幼儿期特有的、常见的癫痫性脑病,活产婴儿发病率为2.0/10 000~3.5/10 000,90%发生在出生后第1年内[1]。IS 患者的痉挛发作药物难以控制,远期预后差[2],流行病学研究发现83%患者伴不同程度的发育落后[3],给患者的生活质量带来极大影响。可导致IS 的病因复杂多样,2017 年国际抗癫痫联盟(ILAE)癫痫发作和癫痫新分类中,将癫痫病因分为结构性、遗传性、感染性、代谢性、免疫性及病因不明[4]。根据不同病因选择治疗方案对于治疗效果及预后影响深远。影像学检查对IS 病因诊断具有重要价值,可以发现先天性及获得性结构性病因[5],并结合电-临床评估,使临床医师能够很好地判断结构性改变与癫痫的相关性[6-7]。影像学异常的IS 患者颅内存在明确且严重的脑组织结构性改变,影响对药物治疗的反应及预后[8]。然而除结节性硬化外,是否存在某种结构性异常改变与IS 发病高度相关?本研究通过影像学技术,将存在脑结构性异常且认为与IS 发生、发展相关的患者纳入观察组,无结构性明显异常的患者为对照组,分析IS的影像学特点,观察2组患者药物治疗效果。
1 资料与方法
1.1 入组及排除标准 研究对象为2014-01—2019-06 于郑州大学第三附属医院首次确诊且既往无相关药物治疗的婴儿痉挛症患者。纳入标准:(1)符合IS 诊断标准[1],存在痉挛发作核心症状,脑电图符合高度失律的特征;(2)诊断IS 时的年龄<1岁;(3)应用甲泼尼龙冲击治疗。
排除标准:(1)未规律应用药物者;(2)治疗首选非甲强龙的病因:维生素B6治疗有效的维生素B6反应性癫痫,确诊为代谢性病因的患儿,确诊为结节性硬化患儿;(3)患儿家属拒绝配合随访或病历资料不全者。
分组标准:观察组:有或无脑损伤病史,颅脑影像学检查明显异常,脑组织存在结构性改变,结合电-临床评估认为结构性异常与IS 发病有明确关系的病例,其中包括新生儿低血糖脑损伤,诊断标准为静脉或末梢全血血糖<2.20 mmol/L;新生儿缺氧缺血性脑病(hypoxic-ischemic encephalopathy,HIE),符合中华医学会于2005 年制定的标准。对照组:(1)产前及出生史正常,头颅影像学检查(CT、MRI)正常;(2)在出现痉挛发作前,无局灶性发作特征;(3)EEG 在发作间期表现为双侧高度失律,发作期可打断高度失律,发作后仍可恢复双侧高度失律,且EEG 无局灶性异常表现。本研究经郑州大学第三附属医院伦理委员会审批通过(2020 医伦申第202号),患儿家长均知情同意。
1.2 病史资料采集 收集患儿的基本信息,包括性别、年龄、出生史、家族史及生长发育史等,重点回顾围生期有无早产、低出生体质量、窒息、低血糖、高胆红素血症等病史及之后的脑病症状(如昏迷、惊厥);记录患儿发病信息,包括起病年龄、治疗前痉挛发作持续时间与频率、痉挛发作类型及脑电图、使用抗癫痫药物种类及辅助检查结果,包括遗传代谢筛查、染色体、基因、头颅影像学检查等;电话随访或门诊随诊患儿治疗后情况,记录甲强龙治疗后2周、24周及口服抗癫痫药物24周后患儿情况。
1.3 药物治疗 甲泼尼龙20 mg/(kg·d)静脉连续应用5 d,后改为口服泼尼松片1~2 mg/(kg·d),06:00~09:00 空腹服用,2 周后开始减量,总疗程8~12 周。治疗开始即根据患者病情个体化选择抗癫痫药物,用量用法:丙戊酸钠(VPA,商品名:德巴金,杭州赛诺菲安万特民生制药,规格:300 mL:12 g)维持剂量20~40 mg/(kg·d);托吡酯(TPM,商品名:妥泰,西安杨森制药有限公司生产,规格:每片25 mg)维持剂量4~6 mg/(kg·d);左乙拉西坦(LEV,商品名:开浦兰,比利时联合化工企业有限公司,规格每片0.25 g)维持剂量30~50 mg/(kg·d);拉莫三嗪(LTG,商品名:利必通,GlaxoSmithKline Pharmaceutical S.A.波兰,规格:每片50 mg)维持剂量5~15 mg/(kg·d);氯硝西泮(CZP,规格:每片2 mg)0.1~0.2 mg/(kg·d);氯巴占(Lundbeck Inc,规格:每片10 mg)维持剂量0.3~1 mg/(kg·d)。
1.4 疗效评估 (1)痉挛发作频率:成串发作或单次发作均以痉挛发作次数(次/d)计算,以发病后药物治疗前发作次数为准,统计甲泼尼龙治疗后2~24周及口服药抗癫痫药物24 周后患儿病情。(2)疗效评估:①发作控制:治疗后无痉挛发作;②发作未控制:仍有痉挛发作。(3)脑电图检查:于甲强龙冲击治疗疗程结束后2周时第1 次复查脑电图,并1~3 个月复查1 次脑电图。采用8 h 或16 h 视频脑电图监测(VEEG),脑电图脑电活动判定标准参考刘晓燕主编的《临床脑电图学》。治疗后脑电图评估[9]:①恢复:表现为正常EEG 或界线性EEG;②好转:高度失律消失;③无改善:EEG 仍表现为高度失律或变异型高度失律,或与治疗前相比无明显变化。脑电图恢复与好转均判定为脑电图改善。
1.5 统计学分析 应用统计软件SPSS 26.0 进行统计学分析。计数资料以率(%)表示,2 组间比较采用χ2检验。脑结构性异常对痉挛发作短期控制率及脑电图缓解率的影响采用Logistic 回归模型分析。以P<0.05为差异有统计学意义。
2 结果
2.1 2 组一般情况 2 组患儿一般情况见表1。入组起病年龄0~12 个月,中位年龄6 个月。观察组包括先天性脑发育畸形10 例(9.8%),影像学特征:多小脑回畸形2 例(2.0%),无脑回-巨脑回畸形3 例(2.9%),先天性脑穿通畸形2 例(2.0%),灰质异位3例(2.9%);缺氧缺血性脑病58例(56.9%),影像学特征包括顶叶和(或)枕叶脑软化25 例(24.5%),基底节区和(或)丘脑脑软化9 例(8.8%),多发脑软化6例(5.9%),侧脑室周围脑白质软化18例(17.6%);新生儿低血糖脑病25 例(24.5%),影像学特征包括顶叶和(或)枕叶脑软化20 例(19.6%),多发脑软化5例(4.9%);中枢神经系统感染9例(8.8%),影像学特征包括多发脑软化。对照组包括遗传性15 例(14.0%),病因不明92例(86.0%)。
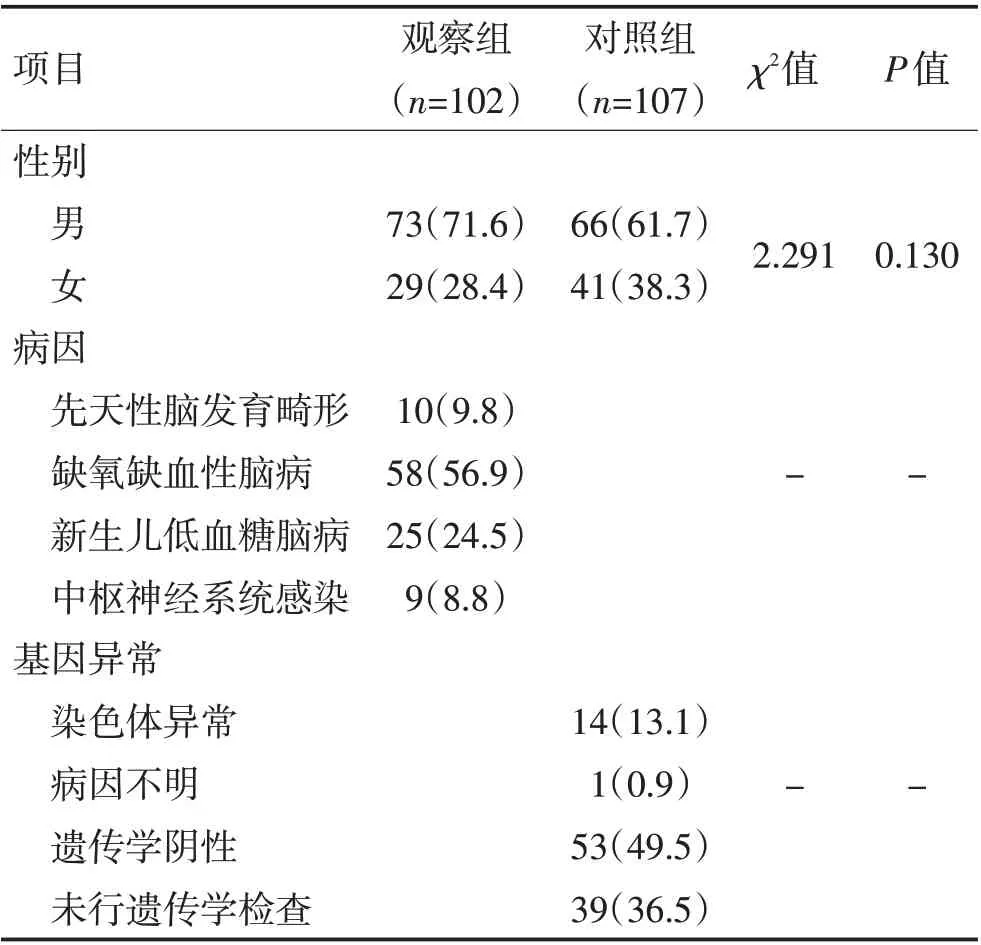
表1 2组一般情况比较 [n(%)]Table 1 Comparison of clinical characteristics of two groups [n(%)]
2.2 短期疗效评价 2 组短期疗效评价比较差异有统计学意义(χ2=3.957,P=0.047)。见表2。

表2 2组短期疗效比较 [n(%)]Table 2 Comparison of short-term curative effects in two groups [n(%)]
分别以痉挛发作是否控制(赋值:控制=1,未控制=0)及脑电图是否改善为因变量(改善=1,未改善=0),是否为观察组为自变量(赋值:是=1,否=0),采用Logistic 回归模型分析颅脑影像学异常对短期控制率及脑电图缓解率的影响(表3),结果提示观察组结构性异常为脑电图未改善的高危因素[P=0.048,OR(95% CI)=0.566(0.322~0.994)]。
2.3 长期用药观察 2组痉挛发作控制时间>24周的患者均以联合用药为主,患儿长期口服药治疗均以丙戊酸钠、托吡酯、左乙拉西坦为主(表4~5)。
3 讨论
本研究中观察组影像学异常包括脑软化(90.2%)及先天性脑发育畸形(9.8%),其中先天性脑发育畸形主要有无脑回-巨脑回畸形、多小脑回畸形、先天性脑穿通畸形、灰质异位;脑软化92 例,存在顶枕叶脑软化50 例(49%),在顶枕叶脑软化患者中可明确追溯到低血糖病史25 例(24.5%),可以得出顶枕叶脑软化为导致IS的高危因素。HIE伴顶枕叶脑软化的患者存在未监测到低血糖的可能,严重缺氧亦是引起低血糖的高危因素,不能排除围生期存在低血糖,且有研究指出HIE 所致脑损伤多位于中央灰质,基底神经节及丘脑损伤最常见,顶枕叶损伤罕见,而新生儿低血糖所致脑损伤多集中于顶枕叶[10-12]。研究发现IS患者中存在颞枕部病变患者比额部病变更常见,其中病变大多局限于右侧脑半 球[13]。ENDOH 等[14]研 究IS 的EEG 演 变 发 现,56%的结构性病因IS患者的痫样放电初始起源于枕区,波幅逐渐增加,形态转变为多棘波,虽逐渐扩散到多个区域,但枕部仍较明显,并最终转变为高度失律。UDANI 等[15]研究亦指出新生儿低血糖脑损伤是导致婴幼儿期发病的症状性癫痫最常见的病因,低出生体质量、新生儿喂养不良和剖宫产与低血糖有显著的相关性。因此,对于存在低血糖脑损伤、顶枕叶脑软化的患儿,应高度关注其发生IS 的可能。2 组患儿药物治疗后均有较高的痉挛发作短期控制率,整体的短期控制率(51.7%)与多项相关研究[16-18]结果相近。2 组间患者的痉挛发作短期及长期控制率对比无明显差异,对照组患者脑电图缓解率优于观察组。而脑电图的缓解情况与患者的预后相关,ITO 等[19]对98 例IS 患儿随访2 a 以上发现,隐源性IS、病初发作控制好、EEG 恢复快预后较好。

表3 结构性异常对短期控制率及脑电图改善率影响的Logistic回归分析Table 3 Logistic regression analysis of the effect of structural abnormality on short-term control rate and EEG improvement rate

表4 抗癫痫药物应用频数 [n(%)]Table 4 Frequency of application of anti-epileptic drugs [n(%)]

表5 联合用药情况 [n(%)]Table 5 Drug combination [n(%)]
影像学技术在婴儿痉挛症的病因诊断、预后判断中占有重要地位,早在1998 年OKUMURA 等[8]就有关于头颅MRI 异常与否对IS 治疗效果的研究,表明头颅MRI 正常的患者较存在脑异常结构及脑损伤的患者药物治疗效果更好,转变为其他癫痫发作类型少,且发育情况较好。SONG 等[20]对于IS 药物治疗效果的系统评价指出,托吡酯、左乙拉西坦、丙戊酸钠对于IS 均有一定疗效。由本研究可见,托吡酯、左乙拉西坦、丙戊酸钠为最常用于添加治疗IS的口服抗癫痫药物,且随访过程中发现部分患儿甲强龙冲击治疗控制后复发,给予口服抗癫痫药物治疗后仍可有患儿达到临床发作控制,且脑电图改善,认知及运动发育有进步。
婴儿痉挛症是一种严重的、难治性的癫痫性脑病,其治疗方案的优化一直为研究人员关注重点。由德语国家小儿神经病学学会协调开展,于2016 年跨学科指南委员会发布的《婴儿痉挛症诊疗指南》指出,促肾上腺皮质激素(ACTH)、氨己烯酸以及糖皮质激素均可作为IS 一线治疗药物[21-22],且多项研究表明ACTH 与糖皮质激素在疗效及安全性上未见差异[17,23-25]。而ACTH曾经于国内药物来源困难,借鉴国内外大剂量甲强龙冲击治疗癫痫性脑病、癫痫性电持续状态的临床经验,我科探索性应用甲强龙治疗IS 近20 a,疗效确切。近年来我科亦应用ACTH治疗IS,观察ACTH与甲强龙疗效及安全性的差异,为便于分析及科研同质性原则,本研究未将ACTH治疗病例纳入分析。
本研究的创新点:一方面,探索并发现了顶枕叶脑软化是导致IS 的高危因素,而新生儿低血糖脑损伤常累及顶枕叶,其意义在于可早期监测存在高危因素患儿EEG 情况,并可详细告知患儿家属痉挛发作的特征,密切观察患儿病情变化,可早期发现、诊断IS,从而早期治疗,对于预防性用药则有待进一步研究考证。而这可能使部分患儿在发病早期得到有效治疗并控制痉挛发作,从而有较好的远期预后,很大程度上避免或减少IS 这种癫痫性脑病发病后对患儿认知、运动发育的影响,提高患儿的生活质量。另一方面,发现存在结构性异常的患儿脑电图缓解率较小,一定程度上提示存在结构性异常对患儿药物治疗的反应及远期预后存在影响。这一结论对于治疗方案的制定有重要意义,如药物治疗的积极性,对于存在结构性异常的患儿是否需要更积极地去治疗,如相对延长疗程、增加药物用量或多药联合治疗,而这种治疗方案如何优化则需进一步研究。
本研究的局限性:(1)纳入对照组的病例有可能存在影像学检查不能辨认的细小结构性改变,因此在分组研究上同质性很难达到理想状态,研究结果可能存在偏倚。(2)本研究中有缺氧窒息病史诊断为缺氧缺血性脑病且存在顶枕叶脑软化的患儿,其可能有未监测到的低血糖因素。(3)样本量仍相对较小,有待大样本量的研究观察IS 患者影像学特征,分析顶枕叶脑软化与IS 发病的关系以及不同脑功能区损伤治疗效果的差异,进一步优化婴儿痉挛症的治疗方案。
