含贝达喹啉方案治疗耐多药/广泛耐药结核病的24周单组观察性研究
2021-05-06时正雨吴桂辉黄涛刘宇红高孟秋陈蕾李曦杨铭何畏陈艳鲁小莉高静韬李亮
时正雨 吴桂辉 黄涛 刘宇红 高孟秋 陈蕾 李曦 杨铭 何畏 陈艳 鲁小莉 高静韬 李亮
世界卫生组织[1]2020年发布的全球结核病年报数据显示,耐多药结核病(multidrug-resistant tuberculosis,MDR-TB)的全球平均治疗成功率仅为57%,治疗药物匮乏是造成治愈率低、疫情蔓延的重要原因之一。贝达喹啉(bedaquiline)作为40余年来首个上市的新型抗结核药物,在临床试验中表现出了良好的有效性和安全性[2-3]。2016年贝达喹啉在我国获批,其在正式商业上市之前仅允许在国家卫生健康委员会-盖茨基金会结核病防治项目(抗结核新药引入和保护项目——贝达喹啉的临床应用)框架内使用。目前,国内对贝达喹啉疗效与安全性的临床研究报道较少,成都市公共卫生临床医疗中心作为该项目全国首批6家使用单位之一,2018年3月至2019年8月已有50例患者完成含贝达喹啉方案治疗24周的中期临床观察。本研究将中期研究数据进行分析,为中国结核病一线工作者提供参考。
资料和方法
一、资料收集
1.研究对象:2018年3月至2019年8月成都市公共卫生临床医疗中心结核科收治的MDR-TB和广泛耐药结核病(extensively drug-resistant tuberculosis,XDR-TB)患者。
2.纳入标准:(1)MDR-TB/XDR-TB患者诊断依据文献[4],入组前2个月内结核分枝杆菌痰培养结果经表型药物敏感性试验(简称“药敏试验”)证实至少对异烟肼和利福平同时耐药。(2)年龄≥18岁。(3)患者难以组成有效的治疗方案,包括但不仅限于准广泛耐药结核病(Pre-XDR-TB;指在MDR-TB基础上至少对一种氟喹诺酮类或一种二线注射类抗结核药物耐药[5],但不同时对上述两类药物耐药)、XDR-TB(MDR-TB基础上至少对一种二线注射类和一种氟喹诺酮类药物同时耐药[4])、因其他原因不能使用氟喹诺酮类或二线注射类药物的新诊断为MDR-TB及既往治疗失败的MDR-TB患者。(4)心电图QTcF(按Fridericia法校正的QT间期)≤450 ms。(5)在治疗、随访期间能够按照项目要求服药,完成治疗监测,及时报告不良反应。(6)研究对象签署知情同意书。
3.排除标准:(1)对贝达喹啉过敏者;(2)近3个月内参加其他未上市新药临床试验者;(3)有高风险的心脏并发症病史(如室性心律失常、近期心肌梗塞等),出现过导致QT间期延长的一种或多种风险因素。
4.剔除标准:(1)患者不能耐受背景治疗方案,或调整背景治疗方案不能满足3种确定敏感药物或4种可能敏感药物;(2)患者要求退出治疗方案。
二、治疗方案
所有患者的治疗方案均由贝达喹啉联合背景抗结核药物(简称“背景方案”)组成联合化疗方案。贝达喹啉起始剂量为400 mg/次,1次/d,用药2周,随后改为200 mg/次,3次/周,用药22周,总疗程为24周[6-7]。背景方案中至少包含3~4种经药敏试验明确为对患者所感染的耐多药分离菌株敏感的抗结核药物,或在缺乏表型药敏试验结果时至少4种可能敏感的抗结核药物,可选择的药物有莫西沙星、左氧氟沙星、利奈唑胺、环丝氨酸、氯法齐明、阿米卡星、卷曲霉素、丙硫异烟胺、对氨基水杨酸、吡嗪酰胺、乙胺丁醇、高剂量异烟肼、美罗培南、亚胺培南、阿莫西林-克拉维酸,按照世界卫生组织《耐药结核病治疗整合版指南》[8]及我国《耐药结核病化学治疗指南(2019年简版)》[5]的相关原则,根据药敏试验结果及既往治疗史组成有效治疗方案。
三、观察与评价指标
1.有效性指标:主要指标为治疗24周结核分枝杆菌痰培养阴转率,开始治疗前1周内(基线),治疗4、8、12、16、20、24周监测痰结核分枝杆菌培养和进行菌种鉴定。结核分枝杆菌培养采用BACTEC MGIT 960系统或改良罗氏培养基,体外药敏试验采用微孔板法。结核分枝杆菌培养阴转指基线培养阳性的患者经抗结核药物治疗后连续2次培养结果为阴性,每次间隔至少30 d;阴转时间为患者第1次培养阴性的标本采集时间[5]。培养复阳指培养阴转后连续2次培养阳性,每次间隔至少30 d。治疗转归分为:治疗成功、未治愈、失访和死亡。治疗成功定义:患者完成24周治疗和随访,临床症状和肺部影像学表现好转或稳定,基线培养阳性的患者实现培养阴转,基线培养阴性的患者未发生培养复阳;反之则为未治愈。不良转归包括未治愈、失访和死亡。此外,治疗前1周内(基线)和治疗12、24周监测患者胸部CT成像的变化。
2.安全性指标:24周治疗期间同时监测患者心电图、血常规、尿常规、肝肾功能、电解质情况。其中,重点监测患者心电图QTcF。QTcF延长定义为经重复心电图证实QTcF≥450 ms或较基线延长≥60 ms;当发生QTcF>500 ms时停用贝达喹啉。治疗开始后记录不良事件和严重不良事件的发生情况。不良事件定义为患者开始治疗后出现的不良医学事件,但不一定与治疗有因果关系,包括但不限于药物不良反应;不良事件的分级标准参考《常见不良事件评价标准(CTCAE)5.0版》[9]。严重不良事件指治疗过程中发生需要住院治疗、延长住院时间、伤残、影响工作能力、危及生命或死亡、导致畸形等的事件。
四、检验功效
根据世界卫生组织 2020年全球结核病年报数据,MDR-TB的平均治疗成功率为57%[1],结合既往含贝达喹啉方案治疗MDR-TB的文献报道[2-3, 10-17],本研究期望治疗成功率达到75%以上。设α=0.05,本研究样本量为50例,经计算,把握度(power值)为74.8%。
五、统计学处理

结 果
一、一般资料
研究共计纳入50例患者,男36例,女14例;年龄21~63岁,中位年龄31(26,44)岁;体质量指数(body mass index,BMI)为19.9±3.8。患者一般资料见表1。
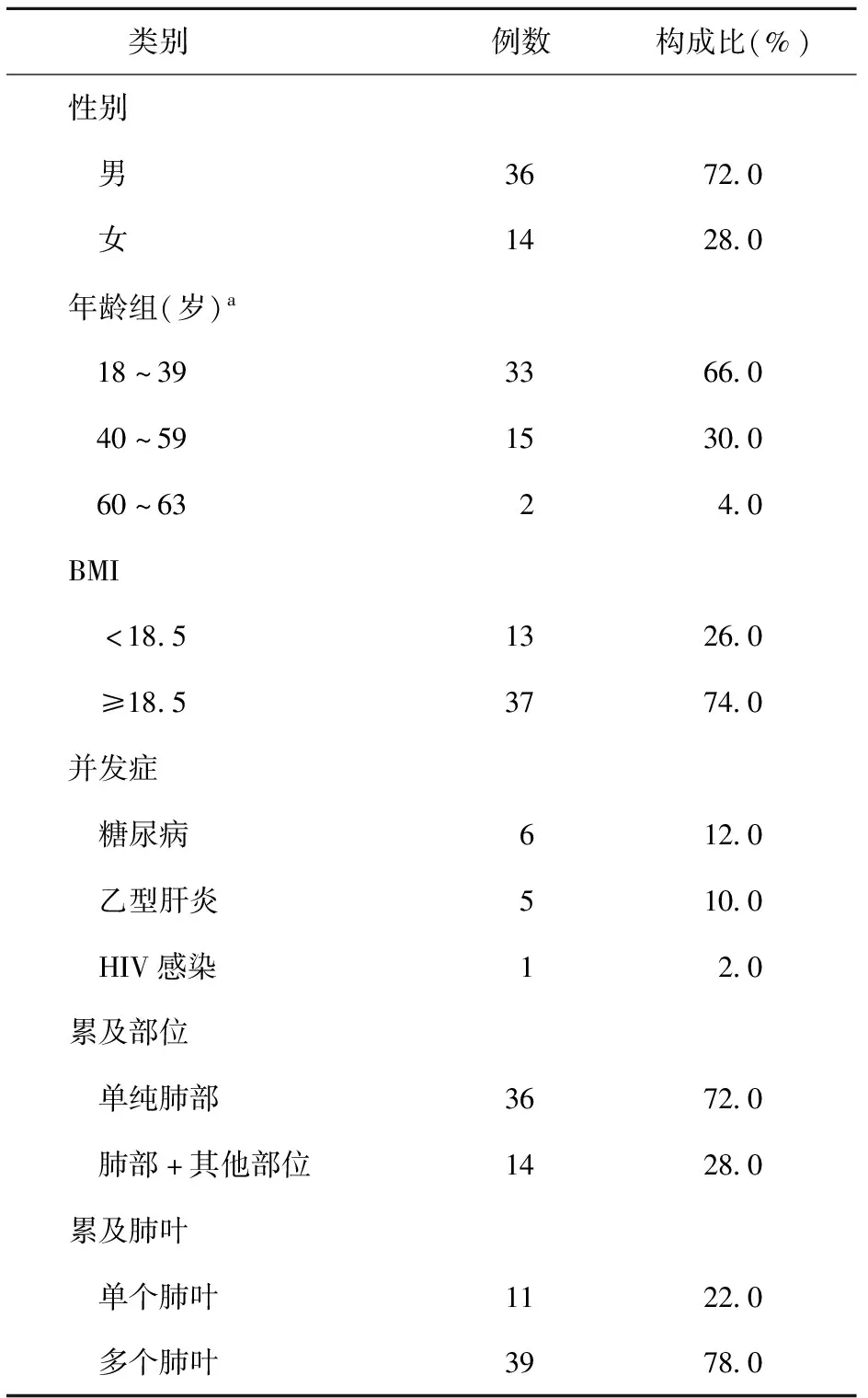
表1 50例患者的一般资料
二、治疗情况
50例患者既往接受抗结核治疗0~11次,中位治疗次数为2(1,4)次。本次研究中,背景方案的药物组成平均为(5.3±0.5)种,联合用药选用频率由高到低依次为利奈唑胺(94.0%,47/50)、环丝氨酸(72.0%,36/50)、氯法齐明(64.0%,32/50)、丙硫异烟胺(64.0%,32/50)、阿米卡星(60.0%,30/50)、对氨基水杨酸(58.0%,29/50)、吡嗪酰胺(40.0%,20/50)、莫西沙星(28.0%,14/50)、卷曲霉素(20.0%,10/50)、阿莫西林-克拉维酸(16.0%,8/50)、左氧氟沙星(10.0%,5/50)、乙胺丁醇(6.0%,3/50)。
三、有效性分析
1.培养阴转率:对38例基线结核分枝杆菌培养阳性的患者进行痰培养阴转率分析,结果显示24周治疗结束时有32例实现培养阴转,培养阴转率为84.2%(32/38),中位阴转时间为8(4,16)周。各监测时间的培养阴转率:4周时为36.8%(14/38),8周时为68.4%(26/38),12周时为73.7%(28/38),16周时为81.6%(31/38),20周时为84.2%(32/38),24周时为84.2%(32/38)。12例基线结核分枝杆菌培养阴性的患者中,仅有1例发生培养复阳。
2.治疗转归:50例患者中,45例完成了24周治疗和随访,其中42例治疗成功、3例未治愈;5例未完成随访,其中3例失访,2例死亡。总的24周治疗成功率为84.0%(42/50),不良转归率为16.0%(8/50)。单因素分析显示,BMI<18.5的患者治疗24周不良转归发生率较高(χ2=4.530,P=0.033),见表2。对治疗转归的影响因素进行多因素logistic回归分析,变量赋值情况见表3;结果显示,BMI<18.5是治疗成功的独立危险因素(OR=0.070,95%CI=0.005~0.922),见表4。
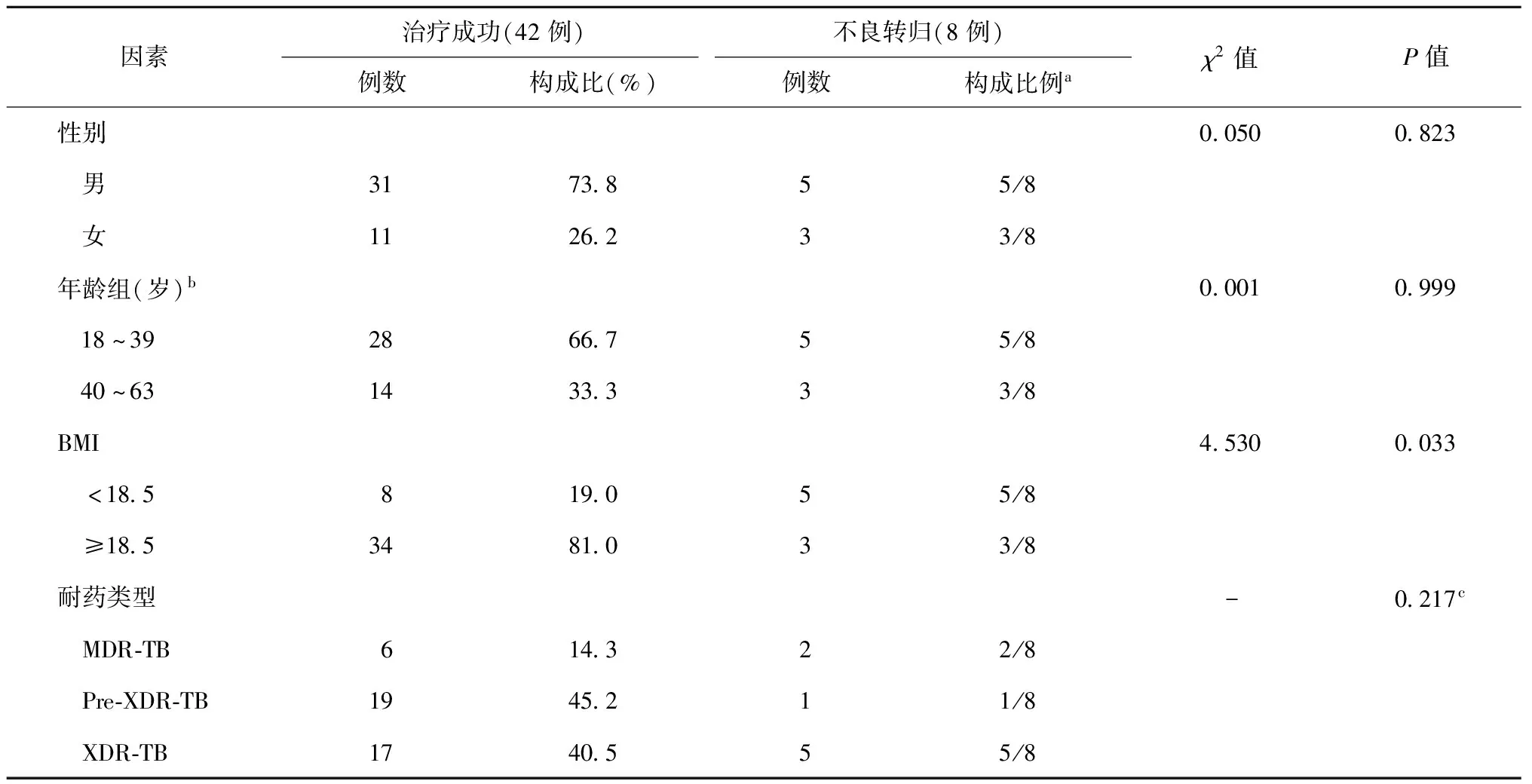
表2 50例患者治疗转归影响因素的单因素分析

表3 多因素logistic回归分析变量赋值表

表4 50例患者治疗转归影响因素的多因素logistic回归分析
3.临床症状和胸部CT表现:45例完成24周随访的患者主观症状均有改善,24周结束时均无发热,咳嗽等症状均较服药前减轻。42例患者胸部CT扫描显示肺部病灶有不同程度的吸收(93.3%,42/45)。41例存在肺部空洞的患者中,36例肺部空洞缩小(87.8%,36/41)。图1~6展示了患者胸部CT变化情况。
四、安全性分析
1.不良事件:47例(94.0%,47/50)患者在24周治疗期内发生过至少一次不良事件,累积发生不良事件221次。其中,1级不良事件104次(47.1%,104/221),2级55次(24.9%,55/221),3级 57次(25.8%,57/221),4级3次(1.4%,3/221),5级2次(0.9%,2/221);常见的不良事件有QTcF延长(34.4%,76/221)、肝脏毒性(29.4%,65/221)、血液系统损伤(6.8%,15/221)等。总计有5例不良事件被归为严重不良事件,分别为严重胃肠道反应、咯血、车祸伤后颅内出血、呼吸衰竭、肾功能衰竭(前3例患者因不良事件导致住院,后2例患者死亡)。除2例患者死亡外,没有患者因不良事件中断随访(3例失访者的中断随访原因未归为不良事件),2例死亡原因均考虑与贝达喹啉无关。
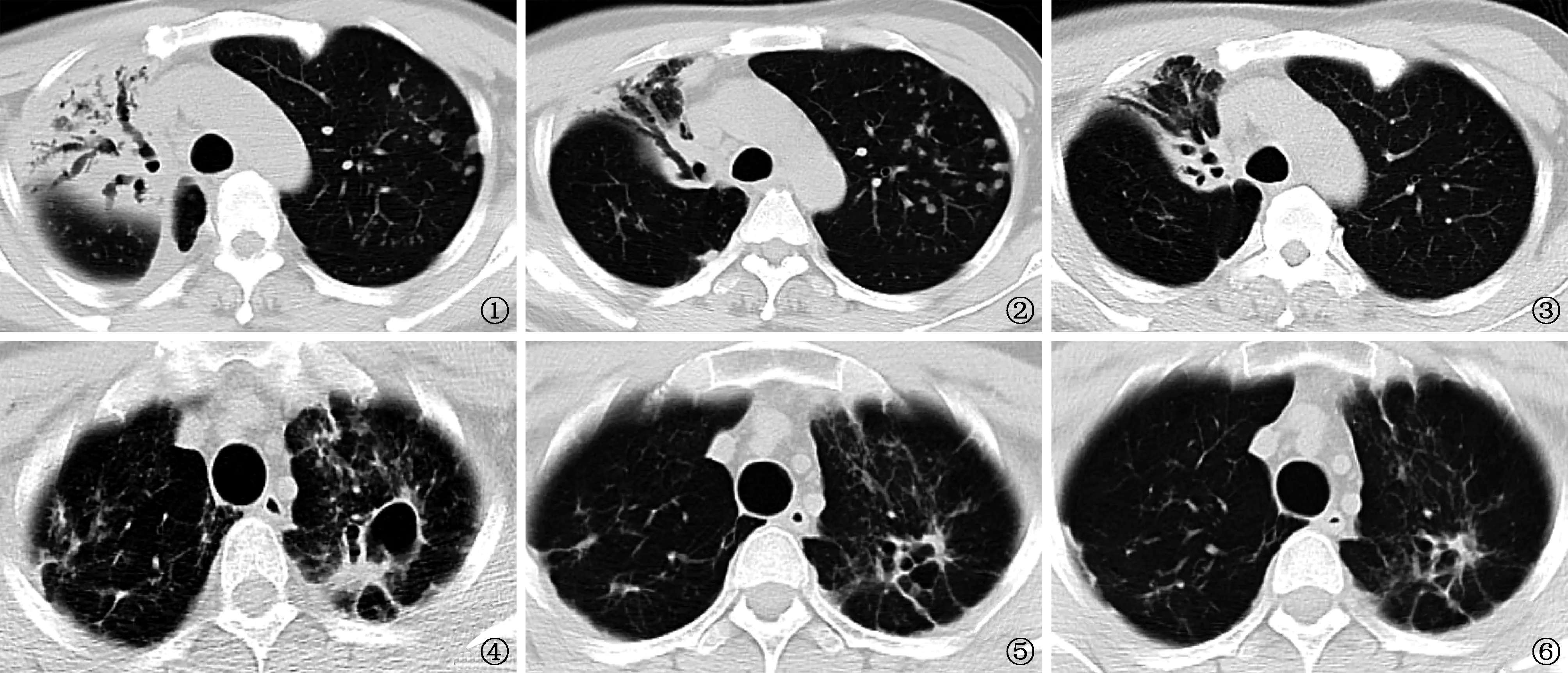
图1~3 患者,男,58岁,Pre-XDR-TB患者。图1为患者基线时胸部CT片,显示右肺上叶实变,左肺上叶多发结节、斑片影;图2显示治疗12周后,患者右肺上叶实变较基线时明显吸收;图3显示治疗24周后,患者左肺上叶病灶吸收好转 图4~6 患者,男,25岁,Pre-XDR-TB患者。图4为患者基线时胸部CT片,显示双肺上叶多发斑片、条索影,左肺上叶空洞形成;图5显示治疗12周后,患者左肺上叶空洞较基线时缩小;图6显示治疗24周后,患者左肺上叶空洞基本闭合,双肺上叶渗出性病灶吸收好转
2.QTcF的变化:24周治疗期内各监测时间的QTcF值见表5。配对样本秩和检验结果显示,治疗开始后各监测时间的QTcF值分别与基线QTcF值进行比较,差异均有统计学意义(P值均<0.05),见表5。24周内有6例(12.0%,6/50)患者发生QTcF>500 ms,因此永久停用贝达喹啉(背景治疗方案继续进行),停药后复查心电图QTcF恢复正常,没有患者发生严重心脏事件。此6例患者24周时均治疗成功。
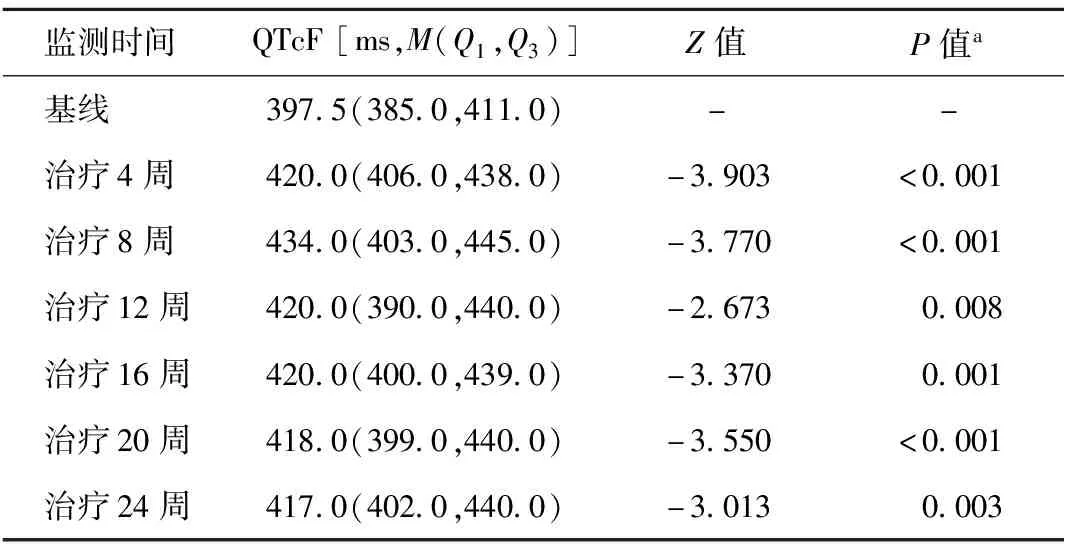
表5 50例患者各监测时间QTcF值与基线QTcF值的比较
讨 论
贝达喹啉通过抑制结核分枝杆菌三磷酸腺苷的活性发挥治疗作用[19],其全新的作用机制对活跃和非活跃的结核分枝杆菌均有效,在世界卫生组织和中国的耐药结核病治疗指南中均被作为A组药物首选推荐用于MDR-TB的治疗[5, 8]。目前我国使用贝达喹啉的时间尚短,经验还较少。本研究纳入的50例患者,均存在高度耐药或既往药物不耐受的情况,若非使用贝达喹啉则难以组成有效治疗方案,在接受了含贝达喹啉方案治疗24周后,痰结核分枝杆菌培养阴转率达到了84.2%,24周治疗成功率达到84.0%,没有患者因为贝达喹啉相关不良事件中断随访,取得了令人满意的中期治疗效果。
在Ⅱb期临床试验中,含贝达喹啉方案组治疗MDR-TB在痰结核分枝杆菌培养阴转率方面明显优于安慰剂对照组(24周时,79%vs.58%,P=0.008;120周时,62%vs.44%,P=0.040),培养阴转时间缩短(125 dvs.83 d,HR=2.44,95%CI=1.57~3.80,P<0.001)[2-3]。世界卫生组织[13]发布的一项荟萃分析结果显示,5项队列研究总计391例MDR-TB患者接受贝达喹啉方案治疗,24周末结核分枝杆菌培养阴转率为79.7%(95%CI=75.2%~83.5%),治疗成功率为69.3%(95%CI=59.7%~78.2%)。Gao等[20]的相关研究显示,使用含贝达喹啉方案治疗的中国MDR-TB患者,24周痰培养阴转率为85.3%,其中XDR-TB患者也达到了86.6%。一项多中心研究中,接受贝达喹啉治疗的患者痰培养阴转中位时间为60(33~90)d[14],与本研究结果相仿(8周)。以上研究和本次研究所得的结果均显示,含贝达喹啉方案治疗MDR-TB在痰结核分枝杆菌培养阴转方面优于既往全球平均水平[1]。有研究显示,对氟喹诺酮类药物耐药、肺部空洞是影响治疗成功的独立危险因素[12, 16],本研究还发现BMI<18.5的患者更容易出现不良转归,与Gao等[20]的研究结果相似。BMI是反映机体营养状态的指标,一方面考虑低营养状态下机体的免疫功能和药物耐受性存在不同程度的下降,容易导致不良治疗结局[21-22];另一方面,贝达喹啉的体内药代动力与脂代谢有关,低体脂比是否影响贝达喹啉发挥药理作用尚待进一步研究[20]。
既往研究显示,患者对贝达喹啉治疗的耐受性良好,尽管总体的不良事件报告率较高,但大多数程度轻微[2-3, 10-13, 23]。End TB项目(扩大新型抗结核药市场项目)监测了2257例使用贝达喹啉治疗的MDR-TB患者,有417例患者累积报告了626起严重不良事件,但只有约1/3考虑与贝达喹啉可能相关,其中18%(113/626)导致停用贝达喹啉,总体的停药率仅为5.0%(113/2257),绝大多数死亡事件与基础疾病相关[24]。本研究的2例死亡患者,1例因肺部病灶广泛并发呼吸衰竭死亡,另1例因急性肾功能衰竭死亡,均考虑与贝达喹啉无关。世界卫生组织[13]通过荟萃分析发现,接受贝达喹啉治疗的患者总体病死率下降了约40%~60%;另一项来自南非的研究显示,即使在HIV与MTB双重感染高负担地区,含贝达喹啉的治疗方案同样能够降低病死率(12.6%vs.24.8%,HR=0.35,95%CI=0.28~0.46)[15]。
需要重视的是,贝达喹啉存在心脏毒性,可引起QT间期延长[2, 7]。心电图QT间期反映心室肌动作电位去极化和复极化的过程,QT间期延长时,左心室更容易受到早搏影响,有发生尖端扭转型室性心动过速进而导致心源性猝死的风险[25]。本研究和其他多数研究均采用按Fridericia法校正的QT间期(即QTcF)值来评估QT间期延长的情况,当出现QTcF>500 ms时要考虑停用贝达喹啉[6-7]。Ⅱ期临床研究中贝达喹啉治疗组发生QTcF延长的比率高于对照组(26.6%vs.8.6%)[2-3]。本研究显示,开始进行贝达喹啉治疗后患者在各监测时间的QTcF较基线时均有明显升高(P值均<0.05),但发生QTcF>500 ms而永久停用贝达喹啉的仅有6例(12.0%),未发生严重心脏事件,且这些患者都有联合使用其他可能导致QTcF延长的抗结核药物,如莫西沙星和氯法齐明。不同地区的研究报告显示,发生QTcF>500 ms的比率有一定差异,在1.9%~28.6%不等[12, 16-17, 26-28]。一项系统评价归纳了13个研究共计1303例患者,仅有3.2%(42/1303)的患者发生过QTcF>500 ms[29]。其他治疗MDR-TB的药物如氟喹诺酮类(左氧氟沙星和莫西沙星)、氯法齐明、德拉马尼也可引起QT间期延长,目前尚不清楚同时使用这些药物是否会进一步加重QT间期延长,来自中国和韩国的研究并未发现联合用药与QT间期延长的程度存在相关性[30-31]。尽管如此,处于潜在风险的考虑,建议联合使用上述药物时仍应当充分评估患者的基础情况和密切监测心电图QT间期。
本研究存在一定局限性,作为单中心的数据,样本量较小,检验功效power值偏低,有待后续研究纳入更多样本进一步验证所得结论。
综上,使用含贝达喹啉方案治疗MDR/XDR-TB患者24周的疗效和耐受性良好,未发生与贝达喹啉相关的临床心脏事件或死亡。
