美沙拉嗪联合中药内镜下治疗轻、中度溃疡性结肠炎的临床研究
2021-04-30尹平李炜杨红梅董曼宋君宇
尹平 李炜 杨红梅 董曼 宋君宇
溃疡性结肠炎是一种病因尚不明确,以结直肠黏膜连续性、弥漫性炎症改变为特点的慢性非特异性炎症性肠病,其病变主要局限于大肠黏膜与黏膜下层,临床表现为腹泻、黏液脓血便、腹痛[1]。病情轻重不等,多呈反复发作的慢性病。主要与过敏、精神、自身免疫及感染等因素有关。可发于任何年龄段,尤其以青壮年居多。随着生活方式和饮食结构改变,溃疡性结肠炎的临床发病率逐年上升[2],已严重影响人们的生活质量。因此,寻求更好的治疗方法迫在眉睫。目前溃疡性结肠炎的主要治疗药物包括氨基水杨酸制剂、皮质类固醇激素、免疫抑制剂等,但因其复发率高、不良反应多等问题致疗效不甚满意。西医对溃疡性结肠炎病因的认识尚未完全清楚,在治疗上也缺乏针对性强的特效药物,近年来,中医外治法在治疗溃疡性结肠炎方面凸显优势,国内文献竞相报道中药保留灌肠治疗溃疡性结肠炎的成功经验。但不论是西药栓剂或中药保留灌肠的外治疗法,药物只能作用于直肠、乙状结肠等远端的病变部位,而对于较近端的病变,这些药物无法达到病变部位发挥作用。多数溃疡性结肠炎的病患部位不仅局限于远段大肠,近端部位亦常累及。为解决此问题的不足和缺憾,能将药液作用于结肠所有部位,包括近端结肠(脾曲以近至回盲部,这些部位是肛栓和灌肠不能达到的位置)。本研究团队以内镜作为媒介,通过结肠镜下引导,将美沙拉嗪联合自配的健脾化湿之中药复方合剂在内镜直视下喷注于病灶,使药物能精准的作用于直结肠的任何部位,不失为更好的靶向局部给药途径。本研究观察单纯应用美沙拉嗪与美沙拉嗪联合中药内镜下治疗轻中度溃疡性结肠炎的临床治疗效果,比较2组患者用药前后的差异,以期为溃疡性结肠炎提供有效的治疗方法。
1 资料与方法
1.1 一般资料 选取2013年9月至2017年4月衡水市人民医院消化内科门诊收治的200例初发型、慢性复发型的轻、中度溃疡性结肠炎患者,随机分为对照组和观察组,每组100例,进行回顾性研究。对照组中,男55 例,女45 例;年龄16~69岁,平均(32.93±4.68)岁;病程 4周~ 4年5个月,平均病程(2.65±1.46)年。病情分级:轻度38 例,中度62 例;病变范围:直肠20 例,左半结肠(累及脾曲以远的左半结肠)34例,广泛结肠(广泛病变累及脾曲已近乃至全结肠)46例。观察组中,男53 例,女47 例;年龄20~70岁,平均(33.16±4.53)岁;病程 5周~4 年半,平均病程(2.79±1.35)年。病情分级:轻度37 例,中度63 例;病变范围:直肠21 例,左半结肠(累及脾曲以远的左半结肠)33例,广泛结肠(广泛病变累及脾曲已近乃至全结肠)46例。2组性别比、年龄、病程、病情分级、病变范围等资料差异均无统计学意义(P>0.05)。本研究符合医学伦理学标准,并经医院医学伦理委员会批准,取得患者及家属的知情同意。
1.2 诊断标准 入组患者均参照2012年中华医学会消化病学分会炎症性肠病协作组制定的炎症性肠病诊治共识意见[3]中的诊断标准:①临床表现为持续或反复发作的腹泻、黏液脓血便伴腹痛、里急后重和不同程度的全身症状,病程多在4~6周。可有皮肤、黏膜、关节、眼和肝胆等的肠外表现。②结肠镜检查示从直肠开始呈连续性、弥漫性分布的黏膜血管充血水肿和脓性分泌物附着。病变明显处可见弥漫性多发性糜烂或溃疡。③黏膜活检呈炎性反应,同时可见有糜烂或隐窝脓肿结构改变及上皮变化。
1.3 病变部位(范围) 采用蒙特利尔分类:分为E1-直肠(局限于直肠,未达乙状结肠)、E2-左半结肠(累及脾曲以远的左半结肠)、E3-广泛结肠(广泛病变累及脾曲已近乃至全结肠)
1.4 病情严重程度 UC病情分为活动期和缓解期,活动期的疾病按严重程度分为轻、中、重度。本研采用改良的Mayo评分系统[4]和结肠镜评分系统[5]。①观察并记录治疗前后排便次数、便血及内镜下腹痛、腹泻、黏液脓血便等症状,参照的Mayo评分标准由两名医师独立进行评分,评分≤2分且无单个分项评分 >1分为临床缓解,3~5分为轻度活动,6~10分为中度活动,11~12分为重度活动。②结肠镜评分:所有患者于治疗12周前后进行结肠镜检查,根据Azzolini内镜下溃疡性结肠炎活动度分级标准记录积分。见表1、2。

表1 评估溃疡性结肠炎活动性的改良Mayo评分系统

表2 Azzolini内镜下溃疡性结肠炎活动度评分标准
1.5 纳入与排除标准
1.5.1 纳入标准:①年龄16~70岁;②符合上述诊断标准;③所有患者经内镜及病理确诊;④病变程度为UC的轻中度活动期患者。⑤要求所有患者在治疗前6个月内未使用过皮质激素或免疫抑制剂;
1.5.2 排除标准:①不能耐受结肠镜检查者;②孕妇、哺乳期女性以及对水杨酸制剂过敏者;③合并严重的心肺肝肾等重要脏器的功能不全者;④精神病患者;⑤重度溃疡性结肠炎患者;⑥各种肠道病毒细菌或寄生虫感染者。
1.6 治疗方法
1.6.1 对照组:给予美沙拉嗪肠溶片(葵花药业集团佳木斯鹿灵制药有限公司1 g/次,3次/d)+美沙拉嗪栓剂(黑龙江天宏药业股份有限公司1 g/次)。
1.6.2 观察组:在对照组基础上给予煎制的中药汤剂200~400 ml加研碎的美沙拉嗪片1 g,每3天1次。通过内镜下局部给药。具体方法为:内镜医师采用单手操作结肠镜,进镜平均5 min到达回盲部。配好的药液温水加热后,分别被抽吸到20、50 ml的注射器中,连接至喷洒管,通过肠镜活检孔道插入,退镜时在内镜直视下,缓慢均匀的喷洒到病变部位。患者尽量保留药液半小时以上。中药汤剂组方:黄芪30 g、炒白术30 g、黄芩20 g、黄连20 g、赤石脂20 g、炒薏苡仁30 g、炒白芍30 g、木香20 g、升麻10 g、葛根20 g、地榆碳20 g、白头翁30 g、甘草6 g、三七3 g、桂枝10 g,2组疗程均为12周。
1.7 观察指标 比较治疗前和治疗后12周后的各种指标(1)血清炎性因子的测定:分别于治疗前后抽取患者静脉血,采用酶联免疫吸附试验检测2组治疗前后的血清炎性因子[白介素1β(IL-1β)、IL-8、肿瘤坏死因子-α(TNF-α)、C-反应蛋白(CRP)]的含量。(2)改良的Mayo评分;观察2组患者治疗前后的排便次数、便血及内镜发现等临床症状,参照改良的Mayo评分系统进行评分。(3)结肠镜评分:记录2组患者治疗前后的镜下表现,根据Azzolini内镜下UC活动度分级标准予以评分。
1.8 疗效判定 根据2012年我国炎症性肠病诊治的规范共识意见的疗效判定方法[2]:(1)缓解(显效):临床症状消失(排便次数正常且无血便及里急后重),结肠镜复查见黏膜愈合(肠黏膜正常或无活动性炎症)。(2)有效:临床症状基本消失,结肠镜复查见黏膜轻度炎症。(3)无效:临床症状、结肠镜复查均无改善。总有效率=缓解率+有效率。
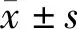
2 结果
2.1 2组患者血清炎性因子比较 治疗前后2组血清IL-Iβ、IL-8、TNF-α、 CRP的含量比较差异无统计学意义(P>0.05), 治疗后均较治疗前明显降低,且观察组降低更显著(P<0.05)。见表3。

表3 2组血清炎性因子含量比较
2.2 2组治疗前后Mayo评分和Azzolini内镜评分比较 2组治疗前的Mayo评分和Azzolini评分比较差异无统计学意义(P>0.05);治疗后均较治疗前下降,且观察组明显低于对照组(P<0.05)。见表4。
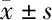
表4 2组 Mayo评分和Azzolini评分的比较 n=100,分,
2.3 2组所有病例临床疗效比较表 观察组治疗总有效率明显高于对照组(P<0.05)。不同病变部位疗效比较:2组E1型(直肠炎)病例的缓解率、总有效率差异无统计学意义(P>0.05);2组E2型(左半结肠炎)、E3型(广泛结肠炎)的缓解率及总有效率差异均有统计学意义(P<0.05)。见表5、6。

表5 2组不同病变部位临床疗效比较 例
2.4 不良反应 治疗过程中对照组有2例出现腹痛、3例腹胀、 2例轻微皮疹,不良反应率为 7%,观察组3例出现腹痛、2例腹胀、1例轻微皮疹,不良反应率6%,2组均无明显的不良反应,不良反应发生率差异无统计学意义(P>0.05)。且2组的不良反应均在后续治疗中自行缓解。见表7。

表6 2组所有病例临床疗效比较 n=100,例

表7 2组不良反应的比较 n=100,例
3 讨论
溃疡性结肠炎的发病机制尚不明确,目前认为该病的主要发病机制与免疫机制异常相关,肠道内环境、精神因素、感染因素甚至于饮食结构均能促发此病[6]。据报道,溃疡性结肠炎可能主要由原发性免疫功能缺陷诱发,进而对肠道菌群产生免疫反应,使黏膜保护下降,最终促成了炎症的发生[7]。随着对溃疡性结肠炎的深入研究,表明促炎因子(IL-1、IL-5、IL-6、IL-8、TNF-α以及干扰素等)和抗炎因子(IL-4、IL-10)失衡在溃疡性结肠炎发病中起到关键作用[8]:炎性因子IL-1β对UC的发生发展起决定性的作用。随着炎性程度的加重,IL-1β及其mRNA逐渐增强[9]。有研究表明,TNF-α、IL-8、在介导UC发病中起重要作用[10]。TNF-α是一种细胞调节的重要因子[11]。其通过结合肠道细胞表面的肿瘤坏死因子受体1(tumor necrosis factor receptor 1,TNFR1)分子受体,进而扩增患者肠道上皮细胞的通透性,表现对肠道黏膜的损害;通过介导IL-8的上调,该因子进而扩增对粒细胞的趋化作用,然后引起肠组织被各种炎性细胞覆盖侵袭[12]。溃疡性结肠炎患者肠黏膜TNF-α水平增高,且肠黏膜TNF-α表达水平与疾病严重程度相关[13]。血清CRP水平可反映UC患者病情活动情况及严重程度[14]。本研结果显示,治疗后对照组和观察组患者的炎性因子IL-Iβ、IL-8、TNF-α、CRP含量均较治疗前有所降低,但与对照组相比,观察组下降程度更显著;说明美沙拉嗪联合中药内镜下治疗轻中度溃疡性结肠炎能有效减轻炎性反应。
亦有研究表明,溃疡性结肠炎的发病机制与炎性介质生成增多及免疫功能有关[15,16]。5-ASA类药物因副作用小且能抑制氧自由基及白三烯产生,干扰前列腺素合成,发挥抗炎和抑制免疫反应的作用[17],已被广泛应用于UC的临床治疗中。
中医将溃疡性结肠炎纳入“泄泻“痢疾”范畴[18]。病机为脾胃虚弱,湿热内蕴[19]。湿热蕴结肠络,大肠传导失司,则泄泻频作,湿热熏蒸、气机阻滞则里急后重;痰浊淤毒阻塞脉道,日久化热,热盛肉腐,血不循经,形成黏液脓血便[20],治疗原则主要为健脾行气、清热燥湿、化瘀生新。孙小艳等[21]发现白头翁汤加味联合保留灌肠治疗轻中度溃疡性结肠炎症状改善优于美沙拉嗪肠溶片;冯卓等[22]发现观察组(祛湿清肠方内服联合中药灌肠)较对照组(美沙拉嗪肠溶片口服)更能有效改善溃疡性结肠炎临床症状。因溃疡性结肠炎的病变呈连续性弥漫性分布,范围多自肛端直肠开始,逆行向近端发展,甚至累及全结肠及末端回肠[23],本研究发现虽然2组直肠病变的治疗效果相当;但观察组对于左半结肠(累及脾曲以远的左半结肠)和广泛结肠(广泛病变累及脾曲以近乃至全结肠)病变的疗效明显优于对照组左半结肠和广泛结肠病变的疗效。
现代药理学研究表明中医药亦是通过抗炎、调节免疫等作用发挥治疗作用的[24-28]。内镜下中药复方制剂治疗可能的机制:内镜引导下药液能精准作用于病灶,与肠道分泌液混合后,直接透过黏膜的静脉丛和淋巴系统吸收,多药合用能有效改善肠道微循环,将T、B淋巴细胞功能激活,增强细胞免疫和体液免疫,促进黏膜炎症及溃疡的修复;2组血清炎性因子含量比较数据表明观察组下降程度更明显,表明美沙拉嗪联合镜下给药能提高患者的免疫功能,减少肠道炎性反应;2组 Mayo评分和Azzolini评分的比较数据显示观察组治疗后的评分明显低于对照组,表明观察组治疗方法更有利于促进患者临床症状的改善及溃疡面的快速愈合。因内镜下治疗这种特殊的给药方式不存在对消化道的刺激,故无明显的不良反应现象,安全性较高,研究结果显示2组均无明显不良反应,且发挥了靶向局部给药的优势,即药物在内镜直视下,通过喷洒管能精准喷注于病灶,作用直接而确切。避免和减少了药物的有效成分在肝脏中被降解,也防止胃肠消化酶环境对药物的破坏,药物直达病所而发挥药效[29,30]。这也是本研的主要特点。
综上所述,美沙拉嗪上联合中药复方汤剂通过内镜下治疗轻中度溃疡性结肠炎疗效确切,尤其对累及较近端部位(E2、E3型)的溃疡性结肠炎病变治疗效果突出。中西合璧、完善了以内镜为媒介靶向局部给药的途径,开辟本病治疗的新出路。患者的临床症状及内镜下黏膜表现得到较大的改善,炎性反应减轻,不良反应较低。本研内镜下治疗操作方法简便易行,有结肠镜的医院均能开展此治疗,使用前景广阔,值得在临床推广。
