牙周内窥镜辅助治疗对牙根表面影响的初步研究
2021-04-28赵俊杰谭葆春肖健平保珺
赵俊杰 谭葆春 肖健平 保珺
龈下刮治及根面平整(scaling root planing,SRP)是治疗牙周炎的常用方法,其目的是彻底清除牙根表面可引起牙龈炎症的局部刺激物。传统治疗中SRP存在局限性,无法在可视的条件下清除龈下菌斑和牙石,是盲法在牙周袋内操作。由于牙齿解剖因素(如根分叉区特殊结构、根面沟和根面凹陷)及治疗器械设计所限(如宽度长度等不能满足所有牙位的需求)等方面的制约,龈下菌斑、牙石不能彻底清除干净,可能造成残留,从而引起炎症长期迁延不愈、重度牙周炎患者牙周袋深度改善不显著[1]。Kwan[2]研究发现,缺乏可视化下的SRP可能会造成根面牙骨质的过度刮除,引起不必要的牙根损伤及术后敏感等问题。内窥镜下的SRP在提高清除效率的同时使治疗更加保守、微创且更具有针对性。
牙周内窥镜探头可伸入牙龈下,当操作者移动探头时,龈下根面影像经由图像传输系统传输至显示器,即可通过显示器观察龈下根面的牙石分布及软组织的炎症程度,达到可视下操作的目的[3]。牙周内窥镜的主要优势在于显示器实时图像辅助下的龈下治疗,可以直接看到SRP的过程和效果,对于传统SRP难以治疗的部位,包括单根牙牙根凹面、多根牙根分叉、深牙周袋底部等部位,可以通过显示器辅助得到更好的治疗效果。房付春等[4]对比在口腔显微镜辅助下采用微创器械行牙周翻瓣术和普通视野下行常规翻瓣术,临床疗效评估发现显微镜的局部放大作用可以改善根面的视野,在准确去除牙石的同时保持根面的平滑,术后疗效长久,防止炎症再度复发。内窥镜辅助下的牙周治疗在高效清除牙石的同时能做到治疗中患者出血少、创伤小、术后反应轻、恢复快等特征,在某些情况下可以取得和翻瓣术同样的治疗效果。将微创的治疗理念引入到牙周治疗中。
为从微观角度验证牙周内窥镜辅助下SRP的效果及对根面牙骨质的影响,本研究应用扫描电子显微镜(SEM)和三维光学轮廓仪,观察牙周内窥镜辅助超声治疗对比传统治疗(超声治疗结合手工刮治)后根面的情况,并与未治疗的患牙和健康牙作比较,探讨内窥镜辅助SRP治疗后残留结石的情况及对根面形态的改变和根面粗糙度的影响。
研究获得南京大学医学院附属口腔医院伦理委员会的审查和批准[2017NL-031(KS)],全部受试者均签署知情同意书。
1 资料与方法
1.1 研究对象
牙周病科收集牙根及釉牙骨质界完整的离体牙16 颗,其中因牙周炎拔除的患牙12 颗(包括4 颗前磨牙、 8 颗磨牙)、健康牙4 颗(包括2 颗正畸减数前磨牙、 2 颗阻生智齿)。患者身体健康,无高血压、糖尿病等相关系统性疾病,近6 个月未行牙周相关治疗,近3 个月未服用抗生素。入选患牙应符合下列要求: (1)患牙附着丧失≥6 mm 且根尖片显示牙槽骨破坏超过根长2/3, 松动度Ⅲ度; (2)患牙没有牙体牙髓相关疾病,未做过牙髓治疗; (3)患牙没有疑似根折或根裂,包括根管影像增宽者,且没有冠修复和急性炎症。
1.2 器械与设备
主要器械与设备包括:EMS Master700洁牙机(PIEZON MASTER700,瑞士); 牙周内窥镜(PerioscopyTM,Perioscopy Inc,美国); 扫描电子显微镜(日立SU3500,日本); 光学轮廓仪(OLYMPUS OLS5000,日本); Gracey刮治器、 牙石探针(Hu-Friedy,美国)。
1.3 样本的分组选择及处理
符合要求的患牙在完成龈上洁治后1 周进行龈下刮治,所有患牙均采用同样的超声治疗仪以中等功率进行操作。 4 颗健康牙局麻下直接拔除。需要拔除的12 颗牙周炎患牙按双盲、随机的原则分为3 组(n=4),分别进行如下处理:(1)组1内窥镜辅助刮治组:在牙周内窥镜辅助下配合EMS超声治疗仪清理根面;(2)组2传统刮治组:使用EMS超声治疗仪清理根面后,用Gracey刮治器再手工根面平整;(3)组3空白对照组:不做治疗。所有操作均由同一位高年资主治医师完成,以避免造成的人为误差。局麻下每颗患牙均刮治 10 min后拔除,拔牙前内窥镜辅助刮治组以内窥镜下检查无菌斑牙石为准,传统刮治组以牙石探针探查根面光滑为准。牙齿拔除后立即用生理盐水冲洗干净,放入10%福尔马林液中固定。
1.4 观察牙根表面微观结构改变
选取3 组牙周炎患牙各2 颗和2 颗健康牙以1% NaClO溶液浸泡患牙5 min,去除根面残留牙周膜。在去净牙周膜的离体牙根面釉牙骨质界至根方5 mm的区域,用金刚砂车针切割近中及远中面约5 mm×5 mm牙体组织,制备16 个模块。脱水:用系列浓度50%、70%、80%、90%的乙醇对模块进行梯度脱水,每次30 min,再用100%的乙醇脱水1 h。干燥:将脱水完全后的模块置入临界点干燥器干燥8 h。喷金与镀膜:用离子溅射镀膜仪[IB-5(Giko)型]在模块表面镀上一层1 500 nm厚度的金属膜。将处理好的模块置于扫描电镜下观察。主要观察经过牙周治疗后牙骨质是否存在,治疗区域根面的形态,根面上是否有残留的牙石。
1.5 牙根表面粗糙度的测定
选取3 组牙周炎患牙各2 颗和2 颗健康牙以1% NaClO溶液浸泡患牙5 min,去除根面残留牙周膜。在离体牙根面釉牙骨质界至根方5 mm的区域,用金刚砂车针切割近中及远中面约5 mm×5 mm牙体组织,制备16 个模块分为4 组(内窥镜辅助刮治组、 传统刮治组、 空白对照组、 健康牙,n=4),流动水冲洗,自然风干,将干燥好的模块置于光学轮廓仪中测量,记录每个模块的表面粗糙度Ra值。
1.6 统计学分析
记录4 组模块的Ra值,对数据进行统计学分析,各组数据经方差齐性检验后,采用单因素方差分析(one-way ANOVA)来检验各组间有无显著性差异。采用SPSS 19.0统计软件,检验标准为P<0.05认为存在统计学差异。
2 结 果
2.1 牙根表面扫描电镜观察
3 组患牙和健康牙均能观察到牙骨质的存在。 3 组患牙根面上均能观察到牙石残留(图 1)。200 倍镜下见内窥镜组根面可见极细小的颗粒状牙石散在分布。传统刮治组根面散在的牙石较多,且牙根表面凹凸不平,局部区域可见部分牙骨质的剥脱缺如。空白对照组根面可见厚薄不均的菌斑及牙石呈片状覆盖。健康组根面无牙石,牙骨质完整。1 000 倍镜下见内窥镜组根面牙骨质保留较完整,未见明显的裂隙。传统刮治组根面裂隙较多,表面凹凸不平伴有明显的划痕。空白对照组根面可见呈网状或片状的矿化牙石结构。健康组根面呈均质鹅卵石样外观,无划痕和裂隙。
内窥镜组和传统刮治组在低倍镜下观察比较发现内窥镜组牙根根面光滑,牙骨质保存较完整,根面可见轻微的工作尖划痕,并有呈散在分布细小的牙石(图 2);传统刮治组牙根表面凹凸不平,根面有细小的凿孔和大片坑状的牙骨质剥脱(图 2)。

图 1 4 组牙根表面SEM影像

图 2 内窥镜组根面放大不同倍数和传统组牙根表面SEM影像
2.2 牙根表面粗糙度Ra值的测定
牙周炎患牙根面:未做治疗患牙的Ra值为(10.33±1.02) μm,内窥镜辅助刮治后患牙的Ra值为(8.66±1.54) μm,超声治疗结合Gracey刮治器根面平整后患牙的Ra值为(7.09±1.27) μm。健康牙根面:健康牙根面光滑没有牙石,Ra值为(2.71±0.46) μm。经方差齐性检验后,采用单因素方差分析各组粗糙度比较有统计学差异(P<0.05)。牙周炎患牙根面粗糙度显著高于健康牙(P<0.05)。未做治疗的患牙根面粗糙度要高于治疗过的牙齿,且与超声龈下刮治结合Gracey刮治器根面平整后的Ra值有显著差异(P<0.05)。 2 种治疗方式下牙周炎患牙比较,经过Gracey刮治器手工平整根面降低了Ra值,但两组没有显著差异(P>0.05)(图 3)。
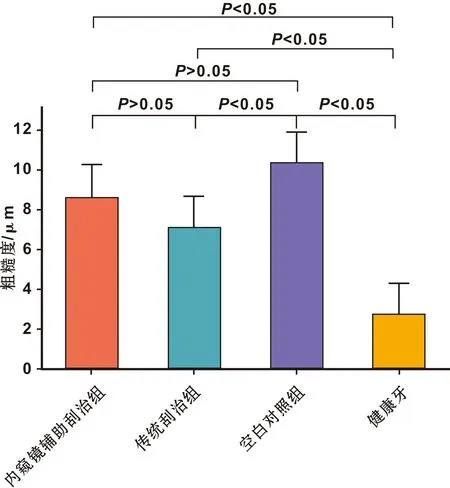
图 3 各组牙根表面粗糙度的组间比较
3 讨 论
通过彻底的SRP清除菌斑微生物、牙石的局部刺激,从而控制牙周组织炎症是牙周炎基础治疗的核心。牙周内窥镜能够清晰反映根面的情况,使操作者可以直接看到SRP的整个过程,使基础治疗更为精准。内窥镜下的SRP,仅去除菌斑牙石,少损伤牙骨质及周围软组织,这样的治疗效果通常需要采用牙周翻瓣手术才能获得。因此,牙周内窥镜辅助技术的应用可以减少牙周手术的风险及其并发症的发生。
扫描电镜下观察内窥镜组根面的形态更接近健康牙,有鹅卵石样外观。与传统刮治组比较,根面残留的牙石要少。同时,内窥镜组根面产生的划痕和裂隙也要比传统刮治组少。超声刮治操作中工作尖会在牙骨质表面反复震荡,会造成根面不同深度的划痕。在内窥镜的辅助下,可以避免工作尖在健康牙骨质上震荡,尽量保证只在根面菌斑牙石上震荡,减少不必要的划痕形成。使用Gracey刮治器虽可以平整根面,使牙根表面光滑,但可能会过度切削牙骨质,扫描电镜下观察传统刮治组可见根面有细小的凿孔和牙骨质剥脱形成的坑状缺损,这些被认为是使用治疗器械的工作尖反复刮治根面所致。传统刮治后根面产生的大量裂隙及牙骨质的剥脱缺如可能是造成术后牙齿敏感的主要原因。屠佳等[5]对慢性牙周炎离体牙牙根表面在超声治疗仪和手工器械龈下刮治后扫描电镜比较发现,超声刮治后根面残余牙石和膜状碎屑要少,刮治效果更好。Kuang等[6]筛选国内外内窥镜临床研究文献对于内窥镜辅助下SRP和传统SRP牙石残留率及相关牙周临床指数进行Meta分析得出结论,传统闭合式SRP由于缺乏直视路径,牙石残留率明显高于内窥镜辅助下SRP,内窥镜操作虽花费更多的时间,但牙周临床指数有明显改善。本研究结果显示:内窥镜组比传统刮治组根面残留的牙石要少,由于治疗产生的划痕和裂隙少,根面形态更接近健康牙。
治疗时间也是影响牙根表面治疗效果及根面形态的重要因素,本研究为避免因治疗时间不一致导致的治疗效果及对根面形态影响的差异,首先将时间因素统一,两组患牙均刮治10 min后拔除,制备成模块置于电镜和光学轮廓仪中测量。并且所有操作均由同一位高年资主治医师完成,以避免造成的人为差异。在实际操作中,后牙区尤其是根分叉处内窥镜的操作难度较大,对于初次接触内窥镜的医生而言,在内窥镜下进行牙周治疗需要花费较长的时间。通过一段时间的培训和适应过程后,操作者熟练掌握内窥镜操作要点后,治疗所需要的时间会大大缩短,与传统刮治所需时间相当,借助内窥镜,操作者可获得相对直接的视野,治疗过程中清除结石的效率更高。本研究由已熟练掌握内窥镜操作技术的高年资主治医生完成,操作时间能够保持一致。
表面粗糙度是指零件表面具有较小间距的峰谷所组成的微观几何形状特性。物体表面不规则性导致表面粗糙,物表的微小峰谷不平很难用肉眼区别,通常以轮廓算术平均偏差Ra值来评定粗糙度的大小,表面粗糙度Ra值越小,则表面越光滑。光学轮廓仪采用高级光学系统,通过非接触、非破坏观察法生成高画质的图像并进行精确的3D测量。在本研究中健康牙牙根表面光滑没有牙石附着,Ra值最低。在牙周炎患牙中,未做治疗患牙根面附着大量牙石,Ra值最高,与健康牙Ra值有显著差异。传统刮治组由于超声治疗结合Gracey刮治器手工平整根面,Ra值略低于内窥镜组。传统刮治组和未做治疗的空白对照组有显著差异,两种治疗方法对根面粗糙度的影响差异不明显。不同的治疗方法下根面粗糙度的差异,可能与去除菌斑牙石的原理不同有关。超声洁牙机是通过“空穴作用”对菌斑牙石产生冲刷作用,并将震碎的牙石和血污冲走。而手用匙形刮治器是靠锋利的刃缘将根面附着的菌斑牙石刮净,并将根面刮平刮光[7]。有研究表明所有器械在治疗后均会增加根面牙本质的粗糙度[8],通过手工刮匙和不同功率设置的超声洁牙机工作尖在牙根表面产生的缺损深度没有统计学差异[9]。本研究结果与以上研究相似。Eick等[10]发现使用常规Gracey刮治器处理根面并用金刚石涂层刮匙抛光,可在一定程度上增加牙根表面粗糙度,有利于牙周膜成纤维细胞在根面附着力的改善而不增加龈下细菌的粘附,可能有助于牙周损伤的愈合。内窥镜辅助龈下刮治后的根面粗糙度要略高于传统刮治,所形成的粗糙度是否有利于牙周膜成纤维细胞在根面的附着,是否增加龈下细菌的聚集,这还有待我们进一步研究。
通过以上研究结果,发现牙周内窥镜辅助治疗比传统刮治能更有针对性地清除龈下菌斑和牙石,且清除更彻底。由于能在可视下操作,对牙根表面损伤小,同时会一定程度增加牙根表面粗糙度,这可能有利于新附着的形成。但后续还需进一步试验验证治疗后根面的生物相容性。相信该技术有望成为牙周治疗新方式之一。
