变应性支气管肺曲霉菌病32例临床分析
2021-04-27康怡赵琪
康怡 赵琪
变应性支气管肺曲霉菌病,也称过敏性支气管肺曲霉菌病(Allergic bronchopulmonary aspergillosis,ABPA) 是一种免疫相关疾病,由机体对寄生于支气管内曲霉菌产生的变态反应所引起。1952年,英国学者Hinson及其同事[1]首次提出支气管肺曲霉菌病,引起了ABPA在全球范围内的关注。ABPA多继发于哮喘或囊性纤维化患者,在全球范围内,1.93亿哮喘患者中约有483.7万人将发展为ABPA,其患病率为2.51%[2]。一项ABPA的临床荟萃分析[3]结果示误诊率高于50.4%,治疗的延误会导致不可逆的肺实质损伤与肺功能丧失,甚至死亡。本研究通过分析9年来我院诊断的 ABPA 住院患者临床资料,旨在提高临床上对ABPA的认识,做到早诊断早治疗。
资料与方法
一、研究对象及观察指标
收集2011 年9月至2019年11月南京鼓楼医院呼吸科确诊ABPA的患者,详细记录患者的年龄、性别、主诉、既往史,以及实验室检查数据,包括血常规、免疫球蛋白 E(immunoglobulin E,IgE)、痰液真菌培养结果,影像学资料,支气管镜检查以及治疗方法、治疗效果、随访情况等。
二、诊断标准
根据《变应性支气管肺曲霉病诊治专家共识》[4]制定的诊断标准。由于临床条件限制,南京大学医学院附属鼓楼医院不具备血清烟曲霉特异性IgE(specific IgE,sIgE)及曲霉皮肤试验检查项目,在大致符合诊断标准的条件下,对高度怀疑ABPA的患者试验性激素联合抗真菌治疗后根据随诊结果确诊。
结 果
一、基本资料
共收集到 32 例患者的临床资料,男 17例,女 15例,平均年龄(47.8±14.9)岁(25~84岁)。从出现症状到确诊 ABPA 时间为 15 d ~ 40年,中位时间为半年。3例(9.4%)有季节性反复胸闷气喘超过15年(未明确诊断),2例(6.3%)有支气管扩张病史,2例(6.3%)有哮喘病史,4例(12.5%)有COPD病史,2例(6.3%)有过敏性鼻炎病史;确诊 ABPA 前误诊漏诊共22例(68.8%),误诊为肺部感染2例,肺癌4例,弥漫性泛细支气管炎1例,嗜酸性粒细胞肺病2例,寄生虫感染1例,侵袭性肺曲霉菌病1例,肺结核2例,漏诊9例。
二、临床表现
患者的主要症状和体征(见表1)。
三、实验室检查及辅助检查
1 血清总IgE:27例患者行血清总 IgE (total

表1 32例患者的主要临床症状和体征百分比(%)
IgE,tIgE)检查,tIgE为115~ 4 141 U/mL,中位数为 1 404 U/mL。其中血清总 IgE(total IgE,tIgE)水平升高(>1 000 U/mL)者17例(63.0%)。1例 行 sIgE 检 查, 为 3.22 kUA/L。
2 血常规:22例患者行血常规检查,16 例(72.7%)外周血嗜酸性粒细胞 >0.5×109/L,中位数为1.15×109/L。
3 真菌标志物:共8例患者行血清β-1, 3- 葡聚糖试验(β-1, 3-glucan test,G 试验),其中8例(100%)均阴性;7例行血清半乳甘露聚糖试验(galactomannan test,GM 试验),7例(100%)均阴性。
4 真菌病原学:痰真菌镜检曲霉菌阳性2例,痰培养曲霉菌均阴性。
5 肺功能:6例行肺功能检查,2例轻度混合性肺通气功能减退,3例中-重度阻塞为主的混合性通气功能减退,1例重度阻塞为主的混合性通气功能减退。
6 胸部影像学:32例均行了胸部 CT 检查,19例(59.4%)可见支气管呈不同程度的囊状、柱状或静脉曲张样中心性支气管扩张。5例(15.6%)扩张支气管腔内均可见黏液嵌塞,呈指套样改变。5 例(15.6%)可见肺叶呈斑点状实变影。8例(25.0%)可见纵隔淋巴结肿大。
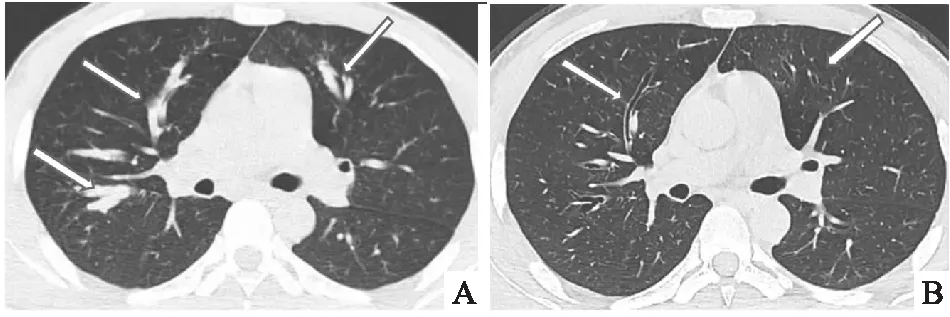
图1 A:HRCT可见中心性支气管扩张,管腔内均可见黏液嵌塞,呈指套样改变B:同一患者经治疗后,气管内黏液栓吸收,见扩张的支气管
7 气管镜:行气管镜检查 27例, 10例(37.0%)可见支气管内白色痰栓、脓性或黏稠分泌物, 18例(66.7%)可见黏膜慢性炎症, 16例(59.3%)可见嗜酸性粒细胞浸润(图2)。7例(41.2%)肺泡灌洗液(bronchoalveolar lavage fluid,BALF)G 试验阳性, BALF 真菌培养1例见可疑真菌菌丝,1例见鞭毛。
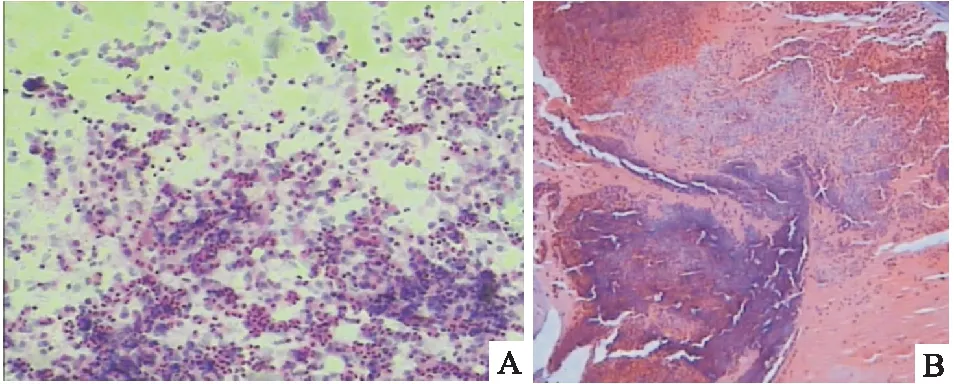
图2 A:支气管肺泡灌洗液中见嗜酸性粒细胞比例大于10%(×40);B:活检组织内见多量嗜酸性粒细胞、中性粒细胞浸润,其内见嗜伊红坏死组织(×40)
四、治疗及预后
32例患者根据临床症状均给予止咳化痰、雾化、吸痰等对症治疗。25例使用糖皮质激素治疗,激素基础方案:口服泼尼松0.5mg/(kg·d),疗程4周,之后开始减量,每4周减量5-10mg,18例患者同时联合应用抗真菌药物,主要药物是伏立康唑:每次200mg,口服,bid,至少16周。10例患者支气管镜下吸痰治疗,吸痰后咳痰、喘息症状明显改善。1例因咯血行支气管动脉栓塞术。患者出院后每4周门诊复查,主要包括血常规,血清总IgE及胸部CT。经8周治疗后,32例患者临床症状均较前改善,外周血嗜酸性粒细胞计数,血清总IgE均显著低于基础值,胸部CT片状阴影、结节影明显减少或消失,黏液栓好转而出现永久的支气管扩张(见图1);随访半年,病情稳定。
讨 论
ABPA 发病机制尚不明确,目前认为是免疫机制和遗传易感性起主要作用。免疫机制方面:易感宿主反复吸入曲霉菌孢子,孢子在支气管内定植并生长为菌丝,释放抗原、蛋白水解酶和其他毒性物质,通过补体受体3(complement receptor 3,CR3)途径诱导 Th2 细胞反应,产生白细胞介素(IL-4、IL-13和IL-5)等细胞因子,并刺激B细胞活化产生抗体[5],从而导致支气管痉挛水肿、肺部浸润、黏液栓塞、肺纤维化等病理改变。遗传易感性方面:研究发现,携带HLA-DR2和(或)DR5基因的人群ABPA易感,而HLA-DQ2则有助于抵抗ABPA,这些遗传因子可能有助于识别有可能发展为ABPA的哮喘及囊性纤维化患者[6-7]。
ABPA无明确特征性临床表现,发病年龄较广,以成年人为主,性别无明显差异,主要临床表现为咳嗽咳痰、气促、发热、咯血等,易感宿主包括患有哮喘、囊性纤维化和支气管扩张等肺部疾病的患者。本组研究中,患者平均年龄为(47.8±14.9)岁,无性别差异,8例有相关肺部疾病史,2例有过敏性鼻炎病史。烟曲霉是导致ABPA最常见的微生物,普遍存在于自然界中,是一种嗜高温性霉菌,在秋冬季及阴雨季,腐烂的植物、粮食等有机物发热霉变时大量出现。而暴露于曲霉的水平与ABPA的病情严重程度之间存在正相关[8],解释了本组病例中部分患者出现季节性反复胸闷气喘表现。基于ABPA临床表现的多样性,常容易误诊,需要与慢阻肺、肺炎、肺结核、肺癌等肺部相关疾病鉴别。本组病例在进行其他相关检查前误诊率高达 68.8%,故仅临床表现不能明确诊断ABPA,但需警惕ABPA可能,尤其咳出棕褐色黏冻样痰栓时[9]。
ABPA的实验室检查,主要包括血清总 IgE 、外周血嗜酸性粒细胞、GM 试验、G试验、痰液检查等。血清总 IgE 水平是诊断ABPA的重要指标之一,同时也是治疗后随访的主要免疫学指标。曲霉菌定植气道后,可引起超敏反应:增强的免疫球蛋白E (IgE)、嗜酸性粒细胞和炎症性浸润,从而导致气道的破坏[10]。因此,ABPA患者常伴有tIgE及外周血嗜酸性粒细胞的升高。本组研究中,63.0%的患者血清总IgE水平大于1000U/mL,但是仍有37%的患者血清总 IgE水平小于1000U/mL。根据病史,考虑因为患者的tIgE水平并非基础值,明确诊断前均已使用糖皮质激素和/或抗真菌药物治疗,抑制了炎症反应,从而降低了tIgE水平。因此,临床中患者血清总IgE水平<1000U/mL时并不能排除诊断。外周血嗜酸性粒细胞升高可辅助诊断ABPA。本组中72.7%的患者外周血嗜酸性粒细胞 >0.5×109/L,与一项回顾性研究中[11]嗜酸性粒细胞增高比例结果相似。外周血嗜酸性粒细胞的优点是检查简单、方便、快捷、经济,但是缺乏敏感度和特异性,升高时需要与寄生虫病、嗜酸性粒细胞增多症相鉴别。GM 试验、G试验及痰培养即使阳性结果也不能鉴别曲霉菌的定植与致敏,故诊断 ABPA 的价值有限。本组中GM 试验、G 试验和痰培养,均阴性(100%)。考虑到样本量较少,存在一定误差。结合国内相关回顾性研究,病原学指标无法协助诊断 ABPA,但可以协助排除肺部感染等疾病。
ABPA胸部CT主要表现包括肺部浸润、黏液嵌塞和中心支气管扩张,伴小叶中央性结节影或分枝状阴影、树芽征。肺部浸润的特点为一过性、游走性和反复性,呈斑片状,上肺多见。支气管扩张主要累及上叶的段或亚段支气管,充满黏液时表现为牙膏样、指套样和树杈样阴影。特征性的中心型支气管扩张对诊断 ABPA 具有重要意义[12]。本组研究中19例(59.4%)均有不同程度中心性支气管扩张,与一项回顾性研究[11]的 11/12 (91.7%)例患者表现为支气管扩张存在差异。可能原因为本组部分病例处于疾病早期,仅表现为肺部浸润,并无支气管扩张。ABPA患者的胸部CT表现具有一定的特异性,中心性支气管扩张伴高密度黏液栓可作为诊断的重要条件,结合患者长期哮喘病史及实验室检查可明确诊断[13]。
ABPA的诊断一般不需要肺组织活检,且病原学检查敏感性较低。本组行气管镜检查 27例,主要表现为慢性黏膜炎,嗜酸性粒细胞浸润及支气管内痰栓。7例(41.2%)肺泡灌洗液(bronchoalveolar lavage fluid,BALF)G 试验阳性, BALF 真菌培养仅1例见可疑真菌菌丝,1例见鞭毛。统计国内 2007—2013 年 ABPA 的回顾性研究显示,仅11.8%的病理活检可见丝状真菌生长。所以虽然充满菌丝的黏液塞可被认为是ABPA的病原学,但敏感性较低。故肺活检主要价值在于协助除外其他疾病如肺结核、肺部肿瘤等。
随着对ABPA发病机制的不断探索及诊断技术的不断进步,该病的检出率逐渐增高。但是ABPA的诊断标准仍存在争议,主要是基于临床、血清学和影像学特征。诊断标准包括(1)哮喘,囊性纤维化,支气管扩张和COPD等相关疾病的存在。(2)烟曲霉抗原的超敏反应、总IgE水平(>1000 IU/mL)、曲霉特异性IgE水平(>0.35 kUA/L)。(3)嗜酸性粒细胞增多和胸部HRCT表现。这些特征缺乏特异性,临界值在ABPA的不同阶段有差异。今迫切需要关于本病的大型研究,寻找一种具有高度敏感性和特异性的诊断标志物协助诊断ABPA。
ABPA治疗目标:控制急性发作时的症状,防止或减轻肺功能受损,减少进展为终末期纤维化或空洞性疾病[5]。患者首先应避免出现在高霉菌的区域和环境中。药物方面主要包括皮质类固醇和抗真菌药物,口服糖皮质激素是治疗ABPA的根本,可抑制过多免疫反应,减轻炎症损伤。抗真菌药物目前只有伊曲康唑和伏立康唑用于治疗ABPA,仅用于激素依赖的患者,通过减少气道内真菌负荷,减轻气道炎症。奥马珠单抗是一种针对IgE的人源化单克隆抗体,研究表明其使用需要更明确的临床试验[14]。ABPA的定期随访亦非常重要,因为25%-50%的患者可能在1~2年内复发加重[15]。本次研究中患者随访结果均提示病情稳定。血常规、tIgE、肺功能和胸部 CT 检查可作为随访观察的主要指标,其变化可反映治疗效果,及早发现疾病的复发。
综上所述:ABPA 在临床上普遍缺乏认识,极易被误诊和漏诊,早期诊断和治疗ABPA对于预防严重的和潜在的不可逆的肺损伤非常重要。如果早期诊断并及时治疗,可以减轻呼吸道症状,改善肺功能,从而避免静脉注射抗生素等不必要的治疗。这也可能有助于预防气道的长期损伤,如支气管扩张和纤维化。
