立体定向三脑室置管联合早期腰大池外引流治疗重症脑室出血的临床效果
2021-04-25谈正福
谈正福
山东省淄博市第七人民医院神经外科,山东淄博 255000
脑室系统出血是基层医院比较多见的神经系统急危重症,具有发病急、进展快、病死率高、预后极差的特点[1-2],这类患者多存在脑室系统铸型,脑脊液循环障碍,高颅内压,需要行脑室穿刺置管引流术。常规的脑室引流置管位于侧脑室体部,距三脑室较远,注入尿激酶时到达三脑室、室间孔处有效浓度较低,相应血肿清除时间较长[3],脑脊液循环通路恢复不理想,导致引流管留置时间较长,并发症较多。本研究采用立体定向技术将引流管精准置入三脑室,另一侧引流管置到室间孔附近,同时早期行腰大池外引流,形成幕上幕下脑脊液压力差,促进脑脊液流动,从而达到药物直接对三脑室、中脑导水管及四脑室血肿溶解作用,取得良好的临床疗效,现报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2015年8月~2019年8月淄博市第七人民医院收治的82例重症脑室出血手术患者的临床资料,按照治疗方式分为观察组(43例)和对照组(39例)。观察组中,男25例,女18例;年龄39~83岁,平均(58.2±3.6)岁;Graeb评分,6~8分19例,9~12分24例;格拉斯评分(GCS),8~10分12例,6~7分17例,3~5分14例。对照组中,男22例,女17例;年龄38~82岁,平均(56.7±4.3)岁;Graeb评分,6~8分18例,9~12分21例;GCS,8~10分13例,6~7分15例,3~5分11例。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①发病至手术时间均>3 h;②幕上脑组织内出血量经CT 检查≤30 mL;③中线无明显移位;④所有患者都存在不同程度的意识障碍;⑤家属签署手术同意书。排除标准:①颅内动脉瘤未处理之前有血管畸形、烟雾病、肿瘤卒中等;②合并有严重的重要脏器功能障碍疾病。本研究经过医院医学伦理委员会审核批准。
1.2 方法
观察组采用立体定向三脑室精准置管。术前穿戴立体框架进行CT 薄层(<2 mm)扫描,获取数据后采用手术计划系统,将三脑顶部设计为穿刺靶点,手术途径规划经过铸型侧脑室,非铸型侧脑室置管到室间孔附近(图1)。
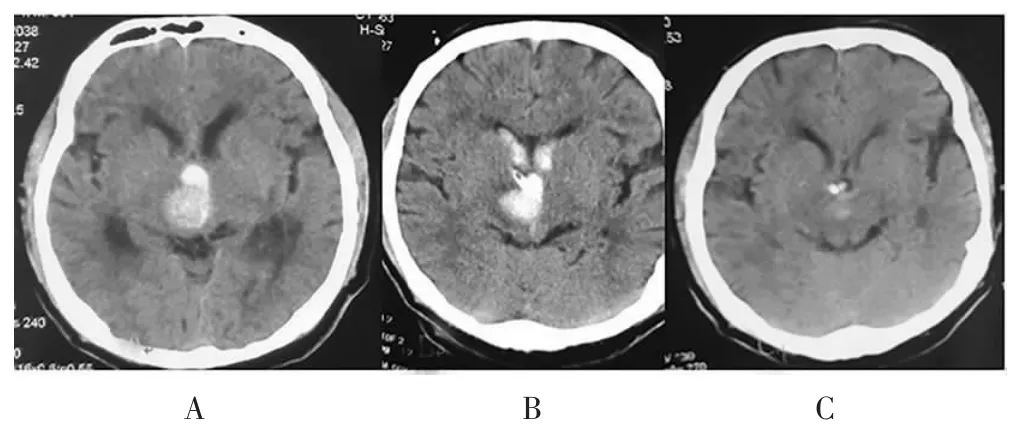
图1 观察组手术前后CT 比较
术中到达靶点后,采用可用5 mL 空针取37℃生理盐水缓慢推注,观察对侧引流管内血性脑脊液明显波动后,引流管距手术切口约5 cm 处另戳孔引出固定,接密闭引流套装。同时行腰大池穿刺引流,置入美敦力腰大池引流套装,确认通畅后夹闭包扎固定好引流管,三脑室引流管保持在双侧外耳道平面上25~30 cm,对侧引流管保持在15~20 cm 水平[4]。对照组采用常规双侧侧脑室外引流(图2)。
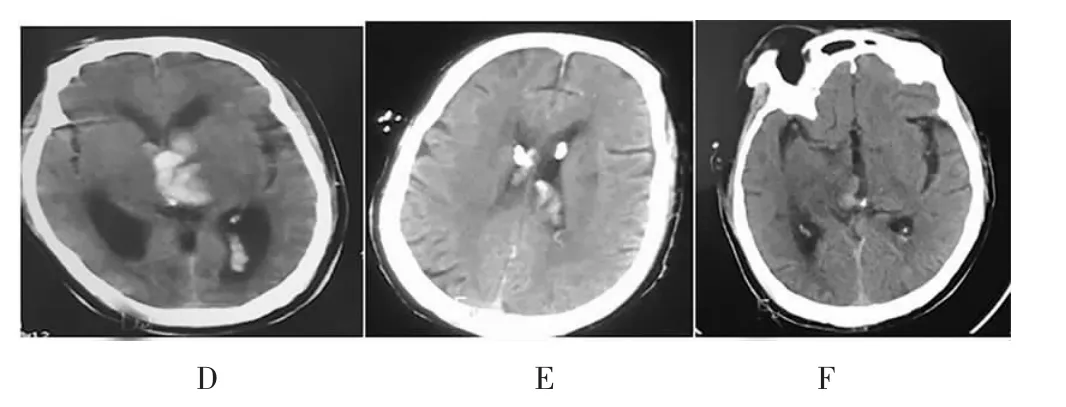
图2 对照组手术前后CT 比较
术后处理,两组均于术后第一次注药前复查CT,如无继发出血,术后8 h 将6 万U 尿激酶(丽珠制药厂,生产批号:190702)溶解于3 mL 生理盐水中铸型侧脑室内注入,注药后夹闭引流3 h,每12小时一次。脑脊液引流量维持200 mL/d 左右。观察组在脑室注药同时放开腰大池引流管,引流量控制在30 mL 左右,如患者出现血压升高、烦躁不安,则先放开高位脑室引流管,如生命体征不平稳、意识明显改变,则放开低位脑室引流管,3、5、7 d 扫描颅脑CT,了解有无再出血、残血、引流管情况及脑室有无扩张或闭塞。拔除脑室引流管指征:CT 检查明确脑室内血肿绝大部分已被引出,夹管1 d后脑室系统无明显扩张,患者无意识改变及头痛、头晕,恶心、呕吐及视乳头水肿情况。
1.3 观察指标及评价标准
比较两组脑室内积血清除时间,注药次数,脑室引流管留置时间,再出血和颅内感染发生情况。随访6个月,格拉斯哥预后(GOS)评分,1分为死亡,2~3分为预后不佳,4~5分为预后良好。
1.4 统计学方法
采用SPSS 18.0 统计学软件进行数据分析,计量资料用均数±标准差()表示,两组间比较采用t检验;计数资料用率表示,组间比较采用χ2检验;等级资料采用秩和检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者脑室内积血清除时间、注药次数及脑室引流管留置时间的比较
观察组脑室内血肿清除时间、脑室引流管留置时间均短于对照组,脑室内注药次数注入尿激酶次数少于对照组,差异有统计学意义(P<0.05)(表1)。
表1 两组患者脑室内积血清除时间、注药次数及脑室引流管留置时间的比较()
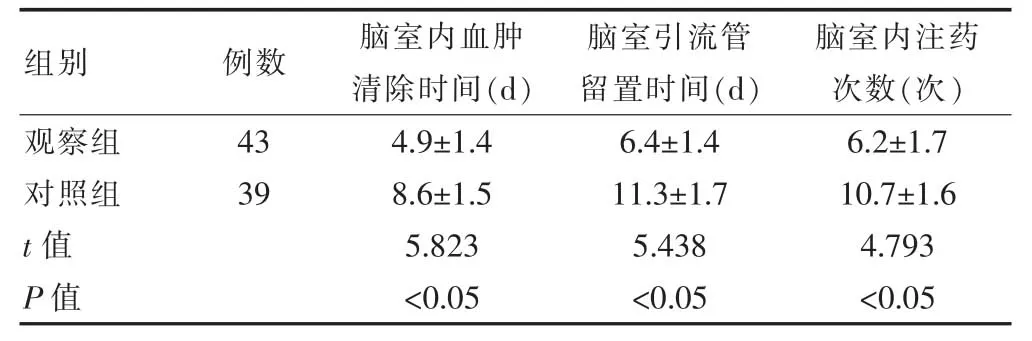
表1 两组患者脑室内积血清除时间、注药次数及脑室引流管留置时间的比较()
组别例数 脑室内血肿清除时间(d)脑室引流管留置时间(d)脑室内注药次数(次)观察组对照组t值P值43 39 4.9±1.4 8.6±1.5 5.823<0.05 6.4±1.4 11.3±1.7 5.438<0.05 6.2±1.7 10.7±1.6 4.793<0.05
2.2 两组患者再出血及颅内感染发生情况的比较
观察组发生再出血2例(4.7%),对照组发生再出血6例(15.4%);观察组发生颅内感染1例(2.3%),对照组发生颅内感染6例(15.4%),观察组的再出血及颅内感染发生率均低于对照组,差异有统计学意义(P<0.05)(表2)。
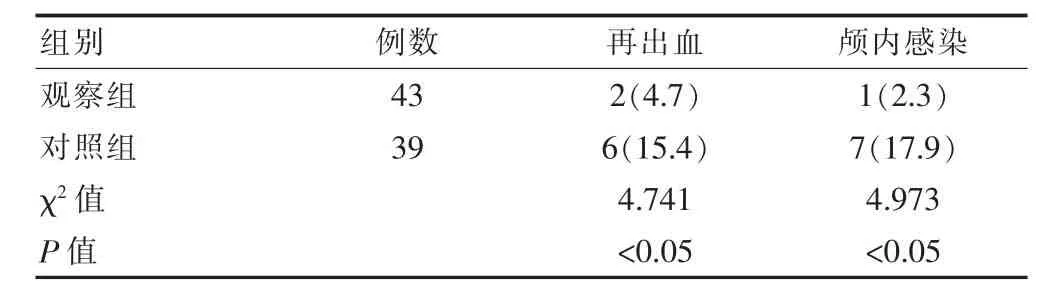
表2 两组患者再出血及颅内感染发生情况的比较[n(%)]
2.3 两组患者GOS评分的比较
观察组的GOS评分优于对照组,差异有统计学意义(P<0.05)(表3)。

表3 两组患者GOS评分的比较[n(%)]
3 讨论
脑室出血在高血压脑出血非常常见,病情重,发展快,死亡率高[5-7],临床上认为Graeb 评分≥6 分者一般需要外科手术干预来挽救生命,其脑室内出血较多形成脑室铸型,尤其是第三脑室、中脑水管和第四脑室的血块铸型,堵塞了脑脊液的流动途径,常形成急性梗阻性脑积水,幕上的脑压快速升高,和原发血肿占位效应的叠加,导致中心疝的形成,危及患者生命[8-9]。脑室系统铸型放置引流管后引流管头部侧孔常被血块包裹,导致引流管欠通畅或者直接堵管,能引出血性液有限,未达到降低脑室内压力,不能减轻积血对间脑、脑干等结构的挤压,导致病情持续不缓解,如烦躁不安,血压骤升骤降,极易再次出血,加重病情,预后不良,故而,如何快速有效清除三脑室、室间孔、导水管、四脑室内的血肿,尽快打通脑脊液循环通路,具有重要的临床价值[10-12]。
采用框架立体定向技术,术前手术规划穿刺靶点及途径,三脑室精准置管,术中行生理盐水缓慢灌洗三脑室及室间孔,使堵塞的室间孔重新开放,利于血性脑脊液引流;三脑室置管注入尿激酶,直接对三脑室内血块起到“接触溶栓”的作用,同时三脑顶部的室间孔血块亦能进一步很快溶解,使得左右脑室相通,脑室内的血性物质能尽快被低位引流管引出;早期行腰大池置管外引流,产生幕上幕下脑脊液压力差,含有尿激酶的脑脊液经血块与脑室壁之间“缝隙”通过导水管和四脑室,对相应部位的血肿达到快速的溶解,促进正常脑脊液循环通路的恢复,本研究结果显示,观察组血肿清除时间短于对照组(P<0.05),证实了上述推论。观察组注药次数少于对照组(P<0.05),说明室间孔再通和脑脊液流动的压力差促进脑室系统内积血的溶解,因注药操作的减少,降低颅内感染、脑积水等发生概率。腰大池继续引流促进脑室顺应性和脑脊液循环生理通道恢复,颅内的压力也能恢复如常亦或达成新的平衡,也是减少脑积水发生的重要原因之一。
再出血一直是困扰脑出血治疗效果的重要因素之一[13-14]。本研究观察组再出血2例、对照组发生6例,临床上观察到高低位放置引流管,在脑出血的急性期保持轻度升高的颅内压,有利于减少再出血,采用出血侧高位引流,能保持脑室适度的张力,对原发出血点的机械压迫作用,降低再出血发生概率,非出血侧低位引流脑脊液,缓解颅内压,配合镇静、镇痛、调压等治疗,减轻应激反应,血压一般都能控制在160/100 mmHg 以下,避免血压大范围的波动,可有效防止再次出血[15];颅内感染观察组1例,对照组6例,应用抗生素、脑脊液置换等处理后均治愈,考虑与多次反复脑室内注药有关[16-17];本研究病例未遗留有脑积水发生,考虑与腰大池引流,使含有炎性介质的脑脊液充分排出有关;术后随访6个月,观察组GOS评分优于对照组(P<0.05),这与观察组的颅内感染和肺部感染等并发症较少有密切关系。
综上所述,立体定向三脑室置管联合早期腰大池引流治疗重症脑室内出血有如下优点:精准置管,快速冲洗三脑室及室间孔附近积血,脑脊生理循环恢复,促进脑功能恢复;引流管留置时间短,脑室内注药次数少;再出血、颅内感染发生率低;明显提高重症脑室出血患者的成功救治率。
