甲状腺功能异常与孕产妇发生稽留流产的相关性
2021-04-23金蕾王玲云单银川夏淑华
金蕾 王玲云 单银川 夏淑华


摘要:目的探讨孕产妇甲状腺功能异常相关指标与发生稽留流产之间的关系,为防止此类情况的发生提供临床参考。方法随机将100例2017年05月-2020年05月在我院妇产科入院治疗的伴有甲状腺功能异常的稽留流产孕妇分为观察组,将同期不伴有甲状腺功能异常的行常规检查的100例孕妇作为对照组。将对照组和观察组孕妇的各项甲状腺功能指标进行临床观察,主要包括甲状腺激素、FT3、FT4、TSH、TGAb、TRAb、TPOAb水平等,分析统计甲状腺功能异常相关指标与孕妇发生稽留流产情况之间的关系。结果观察组及对照组孕产妇的游离T3抗体、甲状腺球蛋白抗体、促甲状腺激素受体抗体等三项甲状腺功能指标,统计结果比较显示均无统计学意义,而游离T4抗体、TRAb、TPOAb等三项甲状腺功能指标,统计结果比较显示差异均有意义。观察组和对照组孕妇的甲状腺功能减退症发生率及低游离T4抗体血症的发生率,两组结果比较差异均无统计学意义;观察组和对照组孕妇的亚临床甲状腺功能减退症发生率及甲状腺球蛋白过氧化物酶抗体阳性查出率指标比较有意义。研究结果表明,孕产妇患有亚临床甲状腺功能减退症及TPOAb阳性者发生稽留流产的概率极其高,呈强相关性。结论 甲状腺功能检查在发现孕产妇稽留流产中意义重大,尤其是对于合并有亚临床甲状腺功能减退症及甲状腺球蛋白过氧化物酶抗体阳性的孕产妇,临床中应加强对此类患者的观察和治疗。
关键词:甲状腺功能异常;稽留流产;临床分析;亚临床甲状腺功能减退症
【中图分类号】R271.1 【文献标识码】A 【文章编号】1673-9026(2021)03-178-02
稽留流产是自然流产的一种特殊类型,指胚胎或胎儿已死亡而滞留宫腔内未能及时自然排出。因此,稽留流产常常需要行清宫手术等,有时甚至可能出现凝血功能障碍或弥漫性血管内凝血等并发症,对孕妇身心造成极大的危害。而到目前为止,究其发病原因及机制,尚在探索中,临床中通常认为本病的发生与遗传因素、不良生活方式、心理因素、精神因素、生活环境因素、内分泌紊乱等因素密切相关。有许多学者研究发现稽留流产与内分泌疾病密切相关。而甲状腺功能紊乱相关疾病与稽留流产的发生情况是否相关,临床相关研究较少[1,2]。在临床工作中我们发现孕产妇稽留流产的发生率与某些甲状腺功能异常密切相关。为了探讨两者之间的具体关系,本研究通过观察各种甲状腺功能指标与稽留流产的相关性,以期为临床提供参考,现具体报道如下。
1 资料与方法
1.1 一般资料 随机将100例2017年05月-2020年05月在我院妇产科入院治疗的伴有甲状腺功能异常的稽留流产孕妇分为观察组,将相同时间段不伴有甲状腺功能异常的行常规检查的100例孕妇作为对照组。观察组和对照组的孕产妇年龄均在28~29岁之间,平均年龄均为(28.33±0.22)岁;两者孕妇的孕周均为4-12周和4-11周,平均孕周分别为(7.82±3.29)周和(7.88±3.32);两者孕妇的孕次分别为1-3次和孕次1-4次,平均孕次( 1.11±0.16)次和( 0.89±0.18);兩者孕妇的产次分别为0-2次和产次0-3次,平均孕次分别为( 1.13±0.13)次和( 0.88±0.19)次 次。观察组和对照组两组孕妇的以上各项基本病例数据比较,统计结果比较显示差异均无意义。具体详见表1。
1.2 诊断标准 甲状腺功能异常相关疾病的诊断标准参考国家权威机构及学会制定的相关疾病诊疗指南的诊断标准,具体包括甲状腺功能亢进症、甲状腺功能减退症、亚临床甲状腺功能减退症及低T4血症,四种疾病的促甲状腺激素(TSH)分别为TSH<0.03 mlU/L、TSH>4.51 mlU/L、TSH>4.51 mlU/L及TSH正常,游离T4抗体 (FT4)分别为FT4>21 pmol /L、FT4<11.8 pmol、FT4正常及FT4<11.8pmol/L。稽留流产的诊断标准参照《实用妇产科学》相关疾病的诊断标准[3-5]。
1.3 纳入标准:①符合稽留流产的相关临床诊断,孕妇孕周<12 周;②符合相关甲状腺功能异常疾病的诊断标准。
1.4 排除标准:①妊娠前明确诊断为患有甲状腺系统疾病、免疫系统疾病、内分泌系统疾病、心脏系统疾病、肾脏系统疾病等病变的孕产妇;②妊娠前存在严重肝肾功能障碍性疾病的孕产妇;③妊娠前合并有严重精神心理疾病的孕产妇[6]。
本研究上报医院伦理委员会论证,通过了伦理要求,并且得到所有研究者的知情同意。
1.5 方法 将观察组和对照组两组孕产妇的甲状腺激素、TSH、FT3、FT4、TRAb、TGAb及TPOAb等甲状腺功能指标送我院检验科检测,通过对相关指标的对比,探讨和分析孕产妇甲状腺功能异常相关指标与发生稽留流产情况之间的内涵[7,8]。
1.6 统计学分析 数据分析采用 SPSS 25.0 进行统计,计量资料分别用()表示和t检验计算,计数资料分别用百分率(%)表示和x2 检验计算,结果比较差异有无意义分别以 P<0.05和P>0.05表示。
2 结果
2.1 两组孕产妇基本病例资料比较
2.2 两组孕妇各种甲状腺激素及抗体水平比较 观察组及对照组孕产妇的FT3分别为(4.69±1.28) pmol /L和( 5.21±1.35) pmol/L,TGAb分别为( 16.62±6.99) IU/L和(17.68±7.52) IU/L,TRAb水平分别 (0.75±0.12)IU/L和 (0.79±0.18) IU/L,两组的三项甲状腺功能指标统计结果比较显示均无意义,具体结果详见表2。
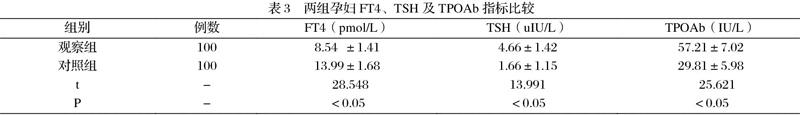
2.3观察组和对照组孕妇的游离T4(FT4)抗体水平分别为(8.54 ±1.41) pmol/L和(13.99±1.68) pmol/L,观察组明显低于对照组孕妇;促甲状腺激素受体抗体(TSH)水平分别为(4.66±1.42) uIU/L和(1.66±1.15)uIU/L,甲状腺球蛋白过氧化物酶抗体(TPOAb)水平分别为(57.21±7.02)IU/L和(29.81±5.98)IU/L,观察组孕妇的三项甲状腺功能指标均显著优于对照组孕妇,统计结果比较显示差异均有意义,具体结果详见表3。
2.4 两组孕产妇甲状腺功能异常相关疾病患病情况比较 观察组和对照组孕妇的甲状腺功能减退症发生率和低FT4抗体血症的发生率分别为7.00%、5.00%和4.00%、2.00%,观察组和对照组孕妇此两项指标发生率,统计结果比较均无意义,详见表4;观察组和对照组孕妇的亚临床甲状腺功能减退症发生率和TPOAb阳性查出率分别为29.00%、8.00%和17.00%、5.00%,观察组和对照组的这两项指标结果比较,差异有统计学意义,详见表4。
2.5 稽留流产与亚临床甲状腺功能减退症及TPOAb阳性之间的相互关系 研究结果表明,孕产妇患有亚临床甲状腺功能减退症及TPOAb阳性者发生稽留流产的概率极高,呈强相关性,分别为( OR = 4.42,96% CI:3.01~5.81)和(OR= 4.59,96%CI:2.18~5.70),详见表 5。
3 讨论
稽留流产是一种常见的早期病理妊娠,随着我国二胎开放计划生育政策的实行,其发病率正在逐年攀升,而且对孕妇身心危害大,因此值得临床加大关注。稽留流产发生原因十分复杂,随着对内分泌因素的研究分析发现,甲状腺功能与妊娠存在密切的关系,其中稽留流产的病人中出现甲状腺功能异常的占比大,这一发现引发了专家学者的关注[9]。甲状腺的主要生理功能是维持机体甲状腺激素的分泌和稳定,是负责调控人体激素水平平衡的一个必不可少的内分泌腺体。甲状腺功能紊乱会引起机体各种甲状腺激素分泌的失衡,进而影响机体发生各种甲状腺疾病。甲状腺功能各项实验室指标检测是临床中评估和判断患者甲状腺功能状态的重要参考数据之一,可以准确的体现和反映机体甲状腺功能。随着孕妇孕周的增长,母体血容量增多,肾小球滤过率增加,尿碘排出量增加;另外随着妊娠雌激素的大量生成,可以降低肝脏对甲状腺结合球蛋白的灭活;还有胎儿所需获取甲状腺素也有所增高;所以母体甲状腺发生代偿性改变,出现生理性肿大,分泌足够量的甲状腺素以满足妊娠所需,从而使母体激素水平保持相对的稳定和平衡。而非妊娠期甲状腺功能正常的孕妇,可能出现亚临床或临床甲状腺功能减退。所以妊娠期甲状腺激素的测定诊断标准与正常成年人不同[10-13]。同时,甲状腺素在妊娠期胎儿生长发育和神经系统发育过程中缺乏可以导神经系统发育障碍,严重者可发生呆小症;而孕妇甲状腺功能减退,则可能导致流产等。因而,甲状腺功能减退的妊娠者应及早补充足量的甲状腺激素,以降低自然流产发生率。而在孕产妇中的常规产检过程中加入甲状腺功能指标检测,可以明确的反映孕妇机体激素水平及胎儿生长发育的情况,也可以及时的判断有无存在甲状腺功能异常及诊断各种甲状腺疾病,为孕妇及胎儿的生命安全及正常发育保驾护航[14]。
为了验证稽留流产与甲状腺激素水平及甲状腺功能之间的具体关系,本研究选取在我院妇产科入院治疗的伴有甲状腺功能异常的稽留流产孕妇作为研究对象,通过观察其各项甲状腺功能指标,包括甲状腺激素、FT3、FT4、TSH、TGAb、TPOAb、TRAb水平等,发现稽留流产与FT4、TGAb、TRAb等三项甲状腺功能指标密切相关[15]。本研究还发現孕产妇患有亚临床甲状腺功能减退症及TPOAb阳性者发生稽留流产的概率及其高,呈强相关性。
综上所述,甲状腺功能检查在发现孕妇稽留流产中意义重大,尤其是对于合并有亚临床甲状腺功能减退症及TPOAb阳性的孕妇;以期对甲状腺功能异常的孕妇早发现,早治疗,以减少稽留流产的发生率。
参考文献
[1]徐美容,杜素芬,章琦.甲状腺功能异常与稽留流产的相关性分析[J].中国妇幼保健,2019,034(006):1322-1326.
[2]张红英.甲状腺功能异常患者的孕前与孕期保健[J].家庭生活指南,2019(9):25-25.
[3]王晓莉.甲状腺功能异常孕产妇发生稽留流产的临床效果分析[J].大医生 2020年5卷17期,50-52页,2020.
[4]麻伟博,孙彦华,吴秀杰.孕早期甲状腺功能异常与妊娠期糖尿病关系的研究[J].北京医学,2019,v.41(07):81-82.
[5]张新梅.妊娠期高血压疾病与甲状腺功能异常的临床研究[J].饮食保健,2020,007(007):39.
[6]艾美凤,徐谦,林兰华.孕早期亚临床甲状腺功能异常孕妇的甲状腺超声特征及妊娠结局分析[J].现代医用影像学,2020,029(005):945-948.
[7]谢英.妊娠前半期甲状腺功能异常与妊娠期糖尿病的临床研究[J].世界最新医学信息文摘,2019,19(32):81-82.
[8]付兴航,李超,谢艾玲.不同年龄孕早期孕产妇甲状腺功能异常发病率分析[J].中西医结合心血管病电子杂志,2020,v.8(14):27-27.
[9]王悦菲,虞丰,秦岭,等.稽留流产患者VEGF,Hcy及HIF-1α水平及危险因素分析[J].中国计划生育学杂志 2020年28卷7期,1078-1081页,ISTIC,2020.
[10]王艳芳,尤丽,白海英.妊娠早中期妇女亚临床甲状腺功能异常对后代身体发育的影响分析[J].中国保健营养,2019,029(001):296-297.
[11]陆幸子.妊娠期甲状腺功能异常对妊娠结局及新生儿的影响分析[J].世界最新医学信息文摘,2019,v.19(98):236-237.
[12]陈婧,吴丹,李春芳,等.妊娠期疾病类型与甲状腺功能异常相关性分析[J].中国妇幼保健,2020,v.35(09):42-45.
[13]王菲.FSTL1和Fas蛋白在亚临床甲状腺功能减退稽留流产中的表达及意义[J].实用医药杂志,2019,36(04):57-59.
[14]唐敏.稽留流产患者实施PDCA循环护理模式干预的临床分析[J].世界最新医学信息文摘(电子版),2019,019(069):308,312.
[15]周燕,曹旭.亚临床甲状腺功能减退症患者合并妊娠期糖尿病生化指标表达水平变化及妊娠结局的影响[J].临床医药文献电子杂志 2020年7卷52期,35,70页,2020.
上海市奉贤区奉城医院 201411
