母乳喂养质量改进项目对低出生体重儿母乳喂养的促进作用
2021-04-08陈娟倪萍萍
陈娟,倪萍萍
宿迁市第一人民医院儿科,江苏宿迁 223800
母乳是婴幼儿的天然食物,也是新生儿肠内营养的首选食物,对新生儿的成长也有重要作用[1]。母乳含有婴儿成长所需的所有营养和抗体,为婴儿提供成长所需要的营养和脂肪。 针对低出生体重儿来说,母乳可改善新生儿肠道喂养不耐受情况,还可以使迟发性败血症的出现明显减少,对神经系统与脑白质发育有促进作用,还可以预防早产儿视网膜病的出现[2]。如何促使低出生体重儿母乳喂养率显著提高,已经成为临床医学研究的新课题[3]。 为了探究低出生体重儿运用母乳喂养质量改进项目的作用, 该研究选取该院于2017 年3 月—2020 年3 月期间收治的低出生体重儿60 例,分析不同方法的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
随机选取该院收治的低出生体重儿60 例, 纳入标准:都进行母乳喂养;产妇没有传染性疾病;产妇没有明确的母乳喂养禁忌证;胎龄≤35 周,体重<2 000 g。排除标准:早产儿没有存活;产妇配合度不佳。并按照随机的方式分为两组,对比组30 例患儿中,有男15例,女 15 例;平均胎龄(29.13±4.11)周;平均出生体重(1 280.05±215.13)g;1 min 阿式评分(8.85±2.08)分。实验组30 例患儿中,有男16 例,女14 例;平均胎龄(29.35±4.27)岁;平均出生体重(1 281.16±216.25)g;1 min 阿式评分(8.74±2.02)分。 两组患儿于平均出生体重以及1 min 阿式评分等资料, 差异无统计学意义(P>0.05)。 具有可比性。 选取病例已通过患儿家属的知情同意,且获得医院伦理委员会批准。
1.2 方法
全部患儿均予以保暖以及抗感染等常规干预。实验组实施母乳喂养质量改进项目,方法如下:(1)母乳喂养宣教。 把健康教育分为3 个方面:①在患儿入院时借助微信或PPT 等形式, 培养家属的母乳喂养意识;②患儿住院过程中由专业医护人员将母乳喂养优势以及收集方法等向家属介绍;③借助电话随访等方式,对出院后母乳喂养与患儿情况进行了解,将喂养期间存在的问题及时解决。 (2)乳房干预。 与产科合作,教会产妇在产后进行适当的乳房按摩,加快血液循环,有助于乳汁的分泌与排出。 (3)母乳管理。 专业医护人员在患儿出生后60 min 内指导母亲挤奶,鼓励母亲定时挤奶,2~3 h/次,为患儿提供充足的母乳,并把多出的母乳冷藏储存, 用于供应不充分时应用;患儿优先选择母亲母乳喂养,供应不足时可采用捐献的母乳, 并优先使用新鲜的母乳; 每天喂养量达到80~100 mL/kg 的时候,可适当添加一些母乳强化剂。(4)早产儿首次获得母乳后,用初乳涂抹口腔,6 h/次;针对不能经口喂养者可采用吸吮安抚奶嘴,时间约为5 min,通过鼻饲喂养母乳;让家属到新生儿重症监护室探视,2 次/周, 开展母亲皮肤和早产儿皮肤接触的袋鼠式干预。(5)出院前指导:出院时医护人员对出院后的相关注意事项和家属沟通,指导家属正确喂奶以及换尿布等操作,为出院做好相关准备工作。
对比组实施常规母乳喂养,如借助口头阐述的方式告知母乳喂养的益处,鼓励产妇及早挤奶,和产妇有效沟通并进行心理疏导; 用母乳涂口腔,1 次/d,喂养量每天保持在120 mL/kg 等。 实验组的一些措施常规母乳喂养中也时有开展, 但没有通过规范化的处理,也并未实施宣教。
1.3 观察指标
记录两组患儿母亲首次母乳喂养时间、静脉营养天数、母乳强化剂开始添加时间、达全肠道喂养时间、生长情况(体重、身高与头围)、喂养不耐受(判定标准为产生腹胀与呕吐表现,胃潴留量超过上次喂养量的50%)与并发症(包括早产儿视网膜病、院内感染以及坏死性小肠结肠炎等)[4]。
1.4 统计方法
采用SPSS 21.0 统计学软件分析数据,计量资料用()表示,组间差异比较进行 t 检验;计数资料采用[n(%)]表示,组间差异比较进行 χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 首次母乳喂养时间与静脉营养天数
实验组患儿的母亲首次母乳喂养时间与静脉营养天数比对比组短,差异有统计学意义(P<0.05)。 见表1。
表1 两组首次母乳喂养时间与静脉营养天数对比()

表1 两组首次母乳喂养时间与静脉营养天数对比()
组别 母亲首次母乳喂养时间(h) 静脉营养天数(d)对比组(n=30)实验组(n=30)t 值P 值75.93±14.23 67.01±17.02 2.202 0.032 17.87±4.31 15.14±3.83 2.593 0.012
2.2 母乳强化剂开始添加时间与达全肠道喂养时间
实验组母乳强化剂开始添加时间与达全肠道喂养时间均比对比组短,差异有统计学意义(P<0.05)。见表2。
2.3 体重、身高与头围的生长情况
实验组患儿体重、身高与头围的生长情况均大于对比组,差异有统计学意义(P<0.05)。 见表 3。
表2 两组母乳强化剂开始添加时间与达全肠道喂养时间对比[(),d]

表2 两组母乳强化剂开始添加时间与达全肠道喂养时间对比[(),d]
组别 母乳强化剂开始添加时间 达全肠道喂养时间对比组(n=30)实验组(n=30)t 值P 值17.10±4.32 12.96±3.53 4.065<0.001 20.06±4.49 17.31±4.15 2.464 0.017
表3 两组体重、身高与头围的生长情况对比()
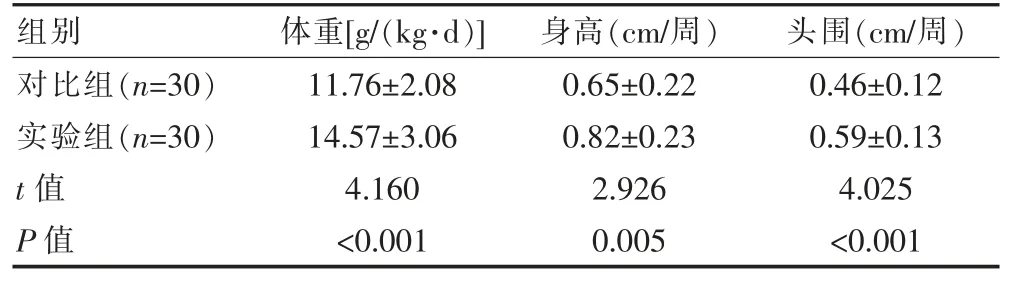
表3 两组体重、身高与头围的生长情况对比()
组别 体重[g/(kg·d)]身高(cm/周) 头围(cm/周)对比组(n=30)实验组(n=30)t 值P 值11.76±2.08 14.57±3.06 4.160<0.001 0.65±0.22 0.82±0.23 2.926 0.005 0.46±0.12 0.59±0.13 4.025<0.001
2.4 喂养不耐受与并发症
实验组出现2 例并发症,分别为坏死性小肠结肠炎1 例、院内感染1 例、早产儿视网膜病0 例,对比组出现8 例并发症, 分别为坏死性小肠结肠炎3 例、院内感染3 例、早产儿视网膜病例2 例;实验组患儿喂养不耐受与并发症发生率分别为20.00%、6.67%,均低于对比组的46.67%、26.67%, 差异有统计学意义(P<0.05)。 见表 4。
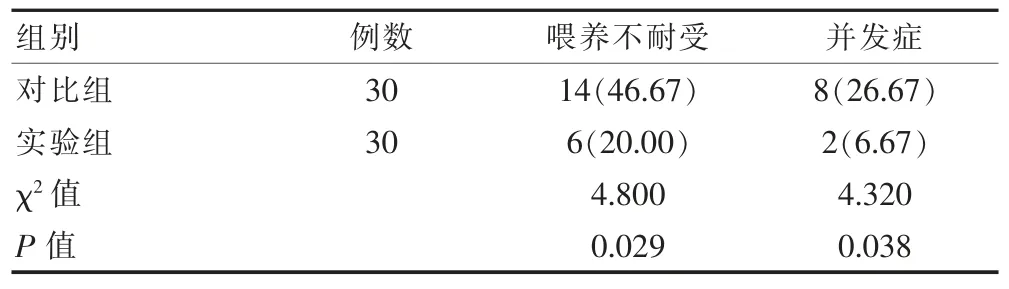
表4 两组喂养不耐受与并发症发生率对比[n(%)]
3 讨论
低出生体重儿没有在母体内有效发育,导致胃肠功能不佳,对其正常生长发育有不利影响。最近几年,伴随医疗技术的持续发展,借助喂养等方式可使低出生体重儿预后不佳情况明显改善,特别是喂养干预方法对患儿健康发育有积影响[5]。母乳有别具一格的营养成分与免疫功能保护作用,成为低出生体重儿的首选食物。 产妇母乳的营养十分丰富,可确保早产儿生长发育的需求,加快肠道功能发育[6]。所以,临床需改善喂养措施,使低出生体重儿母亲母乳喂养率显著提高[7]。
母乳喂养质量改进项目的优势有如下几点:①借助3 个方面的健康宣教,使家属了解到母亲母乳喂养对患儿的益处,还可以积主动配合医嘱;②借助按摩的方式对产妇乳房进行刺激,便于早期泌乳,使早期母乳喂养率显著提高;③借助培训与指导母乳喂养方法,使家属对母乳喂养措施充分掌握,如挤奶方法、袋鼠式干预以及口腔干预等,以此促使母亲母乳喂养率与喂养量显著提高。母乳喂养质量改进项目可使低出生体重儿的母亲母乳喂养时间明显缩短,使早产儿体重明显增大,使并发症的出现明显减少。
该研究显示:实验组患儿的母亲首次母乳喂养时间、静脉营养天数、母乳强化剂开始添加时间与达全肠道喂养时间均短于对比组(P<0.05);实验组患儿体重、身高与头围的生长情况均大于对比组(P<0.05);实验组患儿喂养不耐受与并发症发生率分别为20.00%、6.67%,均低于对比组的46.67%、26.67%。 林星光等[8]学者探究了母乳喂养质量改进对产妇泌乳与分娩极低出生体重儿健康的影响,选取住院产妇与分娩极低出生体重儿为研究对象,111 例为质量改进前,136 例为质量改进后,结果显示:质量改进后挤奶次数、挤奶量、体质量等指标均优于质量改进前,母乳强化剂添加时间、静脉营养持续时间、达到全肠道喂养时间、喂养不耐受分别为19.16%、10.19%、12.22%、37.80%, 均少于质量改进前的 12.22%、13.23%、15.22%、48.10%,其研究结果与该研究结果一致。
综上所述,低出生体重儿运用母乳喂养质量改进项目效果确切,可使首次母乳喂养与静脉营养的时间明显减少,加快患儿的有效生长,使喂养不耐受与并发症发生率明显降低。
