纵隔型支气管源性囊肿影像特征及误诊报告
2021-03-30徐树林胡玲丽沈金丹范光明
徐树林,胡玲丽,沈金丹,范光明
纵隔型支气管源性囊肿(mediastinal bronchogenic cyst, MBC)是一种相对罕见的先天性良性疾病,一般多无明显症状。由于各类纵隔囊性病变存在“异病同影,同病异影”,典型者易诊断,但不典型者术前易误判。为此,本文收集2017年10月—2020年9月我院收治的经手术及病理检查证实为MBC 18例的临床及影像学资料(术前误诊15例,误诊率83.33%),并结合国内外相关文献总结分析MBC CT和MRI影像特点及其误诊原因、防范措施,旨在提高对该病的认识,减少误漏诊。
1 临床资料
1.1一般资料 本组18例,男女均9例,男女比1∶1;年龄18~71岁,平均年龄47岁,中位年龄49岁;病程10 d~1年。18例皆无基础疾病及特殊病史。
1.2临床表现 18例中无症状体检发现7例,因其他疾病检查发现3例;胸闷、胸痛5例,锁骨下疼痛、间断咯血和四肢无力伴胸闷、呼吸困难各1例。
1.3影像学检查
1.3.1检查方法:CT检查采用东芝公司生产的Toshiba 128排螺旋CT。患者取仰卧位,头先进、双手置于头部,扫描范围自肺底至肺尖。增强扫描使用高压注射器经肘静脉注入非离子型碘对比剂碘海醇(含碘300 mg/ml),剂量80 ml,注射流率3 ml/s。扫描参数:管电压120 kV,管电流200 mAs,层厚5 mm,层间距5 mm,螺距0.5。MRI检查采用GE公司生产的1.5 T超导型磁共振成像扫描仪。选取轴位、冠状位、矢状位扫描,扫描参数包括T1WI、T2WI、压脂序列,层厚、层距均10 mm,必要时行增强扫描。将扫描的原始数据进行多平面重建并传输至Philips影像工作站。本组行CT平扫加增强扫描4例,仅行CT平扫1例,行CT平扫加增强扫描及MRI平扫1例;余12例均行增强CT扫描。
1.3.2图像分析:CT检查观察病灶形态学特征(如部位、大小、数目、形态、密度、内部成分、边界和与毗邻结构关系)及强化程度。MRI检查观察内容同上述CT检查。所有图像均由2名副高及以上职称影像诊断医师独立阅片,意见不一致时经协商决定。根据纵隔四分区法和McAdams等[1]的支气管源性囊肿(bronchogenic cyst, BC)分型标准,MBC依据病灶内部CT值分为2型:①若CT值≤20 Hu为水样密度型;②若CT值>20 Hu则为软组织密度型。
2 结果
2.1影像学检查结果
2.1.1病灶部位:18例MBC中前纵隔11例,其中位于左和右侧各1例,余9例均位于前正中;中纵隔3例,其中2例位于右侧,1例位于左侧;后纵隔4例,其中2例位于上纵隔右侧,2例位于下纵隔左侧。按照Maier分型[2],其他部位型13例,见图1和图2a;气管旁型3例,见图3;隆突下型和食管旁型各1例。
2.1.2病灶大小和形态:18例MBC囊肿大小不一,囊肿最大径70 mm,最小径9 mm,均为单发。17例为类圆形、椭圆形,1例为不规则形。11例边界清晰、边缘光整;7例边界欠清、边缘欠光整,且与邻近胸膜、食管、气管、心包分界不清。
2.1.3病灶密度(信号)、强化方式及强度:18例均病灶密度均匀;2例为水样密度型,余16例为软组织密度型。17例行CT增强扫描,其中4例为轻度均匀强化,3例为中度均匀强化,见图1,1例为轻中度均匀强化,1例为囊内未强化而囊壁强化;8例未强化,见图2a和图3。6例行CT平扫密度均匀,CT值在-12~40 Hu;17例行CT增强扫描,动脉期CT值-2~65 Hu,静脉期CT值-2~70 Hu。1例行MRI检查表现为病灶信号均匀,T1WI呈低信号,T2WI呈高信号,压脂序列呈高信号,见图2b。
2.2误诊情况 18例术前确诊3例,误诊15例,误诊率83.33%,其中位于前纵隔者误诊为胸腺瘤6例,淋巴结增大和良性病变各2例,胸腺囊肿1例;中纵隔者报告为良性病变1例;后纵隔者误诊为神经源性肿瘤、淋巴管瘤和良性病变各1例。误诊时间2个月~1年。
2.3确诊及治疗、预后 18例均于胸腔镜下行囊肿切除术,皆经术后病理检查确诊MBC,术后均予常规治疗。随访1~6个月,18例皆无复发,预后较好。
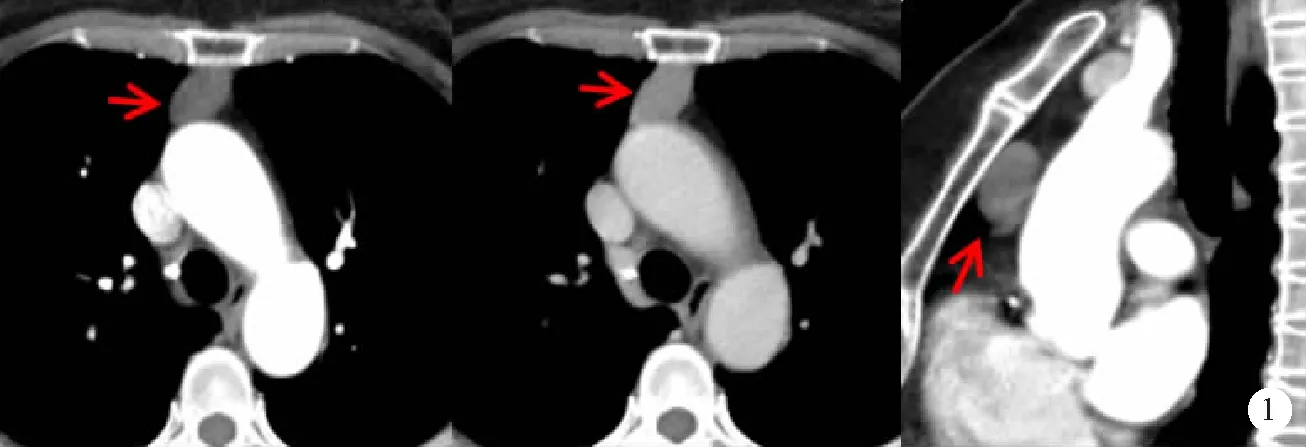
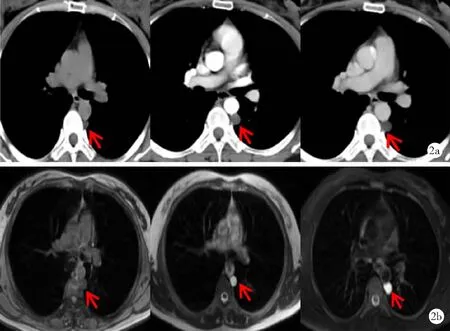
图2 术前影像学检查误诊的后纵隔型支气管源性囊肿患者CT及MRI检查结果(女,34岁,水样密度型,其他部位型)
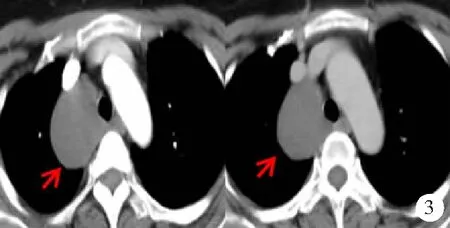
图3 术前影像学检查误诊的中纵隔型支气管源性囊肿患者CT检查结果(女,50岁,软组织密度型,气管旁型)
3 讨论
3.1组织胚胎学特征、发病机制及分型 正常情况下,胚胎期第3~4周时来源于内胚层逐渐形成的原始消化管分为前、中、后肠,前肠可分化为喉气管憩室;胚胎期第4周时,喉气管憩室的末端分为左、右分支即肺芽,于胎儿期第24周时逐渐形成支气管及其分支、终末肺泡,最后发育为肺[3]。前肠囊肿包括BC、食管囊肿及神经管原肠囊肿。BC在1859年由Meyer首次报道[4],发病机制不清,现临床普遍认可Sumiyoshi等[5]于1985年提出的“胚芽脱落移位假说”:在胚胎期第3~6周,胸腹腔为一个整体,原始前肠向腹侧发出气管、支气管树胚芽,此时因各种非正常原因致其胚芽脱落、迁移,内分泌物不能排出,于迁移部位形成BC。若异常肺芽出现较早,且肺组织尚未充分形成,则成为MBC;若异常肺芽出现较迟,且肺组织已充分发育,则形成肺内型BC,又称肺囊肿;若异常肺芽远离胸腔至其他部位(如胃等),则成为异位型BC。
3.2临床特点 MBC占BC的7%,1929年由Mixter和Clifford[6]首次报道,发病率较低,可发生于任何年龄、任何纵隔部位,多为青中年男性,常分布于中纵隔,以气管分叉附近多见。本组男女各9例,前纵隔分布居多,与文献报道不一致[7],可能与病例数较少有关。MBC常自幼起病,起病隐匿,早期不易识别;随年龄增长病灶逐渐增大产生症状(如胸闷、胸痛、咯血)或合并感染时才被发现,或终生无症状而于体检时偶然发现。本组18例中无症状体检发现7例,因其他疾病检查发现3例;胸闷、胸痛5例,锁骨下疼痛、间断咯血和四肢无力伴胸闷、呼吸困难各1例。Maier分型[2]将MBC分为5型:气管旁型、隆突下型、肺门型、食管旁型和其他部位型(如心包旁)。本组其他部位型13例,气管旁型3例,隆突下型和食管旁型各1例。
3.3影像学表现 以往认为MBC多见于中纵隔。本组18例MBC中前纵隔11例,其中位于左和右侧各1例,余9例均位于前正中;中纵隔3例,其中2例位于右侧,1例位于左侧;后纵隔4例,其中2例位于上纵隔右侧,2例位于下纵隔左侧。沈训泽和王华[8]报道中纵隔BC好发于右侧,前、后纵隔BC好发于左侧。本组病例与该文献报道不一致,分析原因可能与病例数较少和病灶起源有关。典型MBC CT检查多表现为圆形、类圆形或椭圆形密度均匀低密度灶,边界清,边缘光整,少数为不规则形、分叶状,CT值为0~20 Hu,有时囊壁较薄在CT上不显示,囊壁可钙化;CT值与病灶出血或囊内蛋白质含量呈正相关,增强呈无强化或轻度均匀强化,少数呈中度强化;囊肿内部无强化而囊壁强化是BC强化特点,其机制为囊壁含有平滑肌成分,若肉芽组织增生、合并感染,囊壁可增厚、强化[9]。本组皆为单发,囊肿大小不等,囊肿最大径70 mm,最小径9 mm,17例为类圆形、椭圆形,1例为不规则形;11例边界清晰、边缘光整,7例边界不清、边缘不整;18例均病灶密度均匀,2例呈水样密度型,余16例为软组织密度型;6例行CT平扫病灶CT值最高达40 Hu,17例行CT增强扫描,动脉期、静脉期CT值最低均为-2 Hu,最高分别为65和70 Hu;8例未强化,4例为轻度均匀强化,3例为中度均匀强化,1例为轻中度均匀强化,1例为囊内未强化而囊壁强化。
CT检查按照先定位后定性的诊断思路,尤其对BC形态学特点及其与周围组织关系显示较直观、清晰,且可通过CT值判断病灶为何种成分(如感染和出血等)。当CT检查无法判定性质时,MRI检查对囊肿的鉴别有较大优势,病灶在T1WI因其内容物不同而呈不同信号,可能与感染、出血或蛋白质沉积相关[10]。本组行MRI检查1例,T1WI呈低信号,T2WI呈高信号,压脂序列呈高信号。MRI检查当囊肿内见壁结节或异常强化灶时需警惕恶变。总结本组MBC影像特征:①多位于前或后纵隔;②单发囊肿,呈水样或软组织密度,密度或信号均匀;③形态以类圆形和椭圆形为主,边界清;④以无强化或轻度强化为主,囊壁可强化,偶有中度强化。这与胡浩等[11]报道基本一致。
3.4鉴别诊断
3.4.1纵隔囊性病变:①胸腺囊肿:多位于胸腺区,囊壁较厚,无强化。②心包囊肿:多位于右心膈角区,与心包腔不相通,呈蒂和宽基底相连,影像学表现为圆形或类圆形密度均一的囊性肿块,无强化。③食管囊肿:小儿好发,多位于脊柱旁,病灶与食管不相通,可突向食管或压迫食管移位,可合并蝶形椎。④囊性淋巴管瘤:好发于前纵隔,形态不一,常沿纵隔间隙蔓延呈爬行性生长,并包绕纵隔结构。⑤囊性神经源性肿瘤:多位于脊柱旁区,相邻椎间孔扩大呈“哑铃状”。⑥纵隔淋巴结:位于隆突下的增大淋巴结形态类似囊肿,CT值较高可钙化,轻度强化。
3.4.2纵隔实性病变:①胸腺瘤:多位于前纵隔,CT表现为圆形、类圆形的软组织结节或肿块,边缘清,可合并重症肌无力、自身免疫性疾病或副瘤综合征,中度均匀强化。②淋巴瘤:多伴恶病质表现,CT表现为纵隔实性占位,较高密度,伴多处淋巴结增大,中度强化。③纵隔型肺癌:多见于前、后纵隔,CT检查显示瘤体中心为坏死区,边缘可有分叶,可伴沙粒样钙化,不均匀强化[12]。
3.5治疗及预后 有研究认为MBC预后较好,但可有潜在恶变,故无论囊肿大小、位置、有无症状,均首选手术切除[13]。随着医疗技术的飞速发展,胸腔镜手术切除成为该病的最佳治疗方案,具有术后并发症少和恢复快等优点。任占良等[14]报道2例MBC行单孔胸腔镜手术切除囊肿,预后良好。本组术后随访均未见复发。
3.6误诊原因分析 本组18例,15例术前误诊,误诊率83.33%。结合本组病例及相关文献报道,笔者认为MBC术前误诊原因包括:①临床表现无特异性[15]。本组临床表现均无特异性,故仅凭临床表现诊断较困难。②临床和影像学医师对本病认识不足。本组15例因临床和影像学医师对该病缺乏足够认识,故未能准确诊断。③CT扫描方案不完善。CT增强扫描有助于MBC定性诊断。本组13例未同时行CT平扫加增强扫描,因缺乏增强扫描前后的对比,导致平扫易与纵隔实性肿瘤混淆;抑或是直接行增强CT扫描表现为软组织密度囊肿未能揭示其囊性本质而被误诊为实性肿瘤。④鉴别诊断困难。纵隔占位性病变患者年龄、发病部位、影像学特征及临床表现有时与本病鉴别困难。本组术前误诊15例病灶多位于前后纵隔,影像征象多为良性,结合发病部位而误诊为胸腺瘤、增大淋巴结和神经源性肿瘤等。⑤CT表现缺乏特征性。囊肿CT值与囊内成分(主要为水、含蛋白质的黏液)密切有关,因囊内成分比例不同CT值不同,易导致误诊。有文献报道,少数软组织密度型BC CT增强扫描有囊内轻微强化假象,其为造影剂团注后选择图像采集时机不当所致[16]。本组术前误诊15例中6例为软组织密度型,CT增强扫描示未强化或轻度强化而误诊为胸腺瘤。
3.7防范误诊措施 ①详细询问病史,了解患者有无相关临床表现,对无症状者,需追踪随访并做好相应记录。②加强对MBC相关文献学习,尤其是对不典型者(即软组织密度型),并要注意归纳总结MBC的临床及影像特点,以更好地服务于临床诊疗。③对纵隔占位性病变患者,推荐行胸部CT平扫及增强扫描方案,观察增强前后CT值有无变化,有助于定性诊断。④对纵隔内不同部位的病变特点及影像特征,接诊医生除需考虑到常见病之外,还需具备发散思维及加减法思维能力,有助于鉴别诊断。⑤对于囊肿成分复杂者,推荐行MRI检查,若行CT增强扫描,需确保图像采集时机准确,以利于鉴别诊断。
综上所述,MBC相对少见,具有一定影像特征,CT是其首选检查方法,临床上对不典型MBC(软组织密度型)行增强CT检查有助于定位、定性诊断;MRI是其补充检查手段,可为临床制定手术计划提供重要依据;但该病确诊需依赖术后病理检查。本研究存在一定不足之处,如其为回顾性分析,病例数较少,随访时间短,且存在选择偏倚,结论可能有一定局限性,故今后需进行大样本、长期的随访观察,以提高对MBC的认识,减少或避免误漏诊。
