双源CT在原发性小肠淋巴瘤与小肠间质瘤中的诊断价值分析
2021-03-16马映荷南阳市第一人民医院放射科河南南阳473000
马映荷(南阳市第一人民医院放射科,河南 南阳 473000)
小肠肿瘤是指从十二指肠起至回盲瓣止的小肠肠管所发生的肿瘤,其发生率占胃肠道肿瘤的5%,临床症状多表现为腹痛、肠道出血、腹部包块等[1],但早期临床表现并不明显,所以诊断较为困难,易延误治疗,而且还需要进行良恶性分类,如淋巴瘤、间质瘤、肉瘤等[2]。通常可采用X线、肠镜、动脉造影、CT等检查进行鉴别诊断[3]。有研究[4]显示双源CT能用于鉴别结肠淋巴瘤和结肠低分化腺癌能提高诊断的准确性。本研究将我院收治的80例小肠肿瘤患者作为观察对象,分析双源CT在原发性小肠淋巴瘤与小肠间质瘤鉴别诊断中的应用价值。报道如下。
1 资料与方法
1.1 一般资料 选取2018年3月~2019年3月我院肿瘤科收治的80例小肠肿瘤患者,经病理学诊断结果分为原发性小肠淋巴瘤42例与小肠间质瘤38例。两组性别比、年龄、平均体质指数(BMI)等无显著差异(P>0.05)。见表1。
表1 两组一般资料比较(±s)
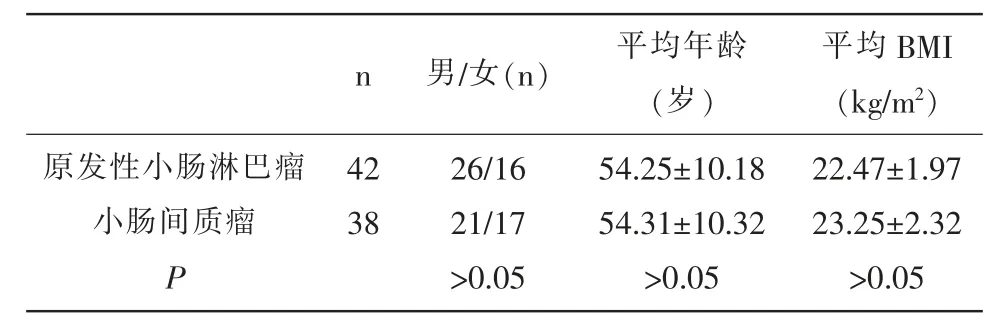
表1 两组一般资料比较(±s)
?
1.2 纳入与排除标准 纳入标准:(1)均符合小肠肿瘤诊断标准[5];(2)近1个月未经其他抗肿瘤治疗;(3)患者及其家属同意并签署知情同意书。排除标准:(1)CT图像质量差且无法全程配合检查;(2)严重精神意识障碍或其他炎症疾病;(3)对本研究所使用药剂严重过敏。
1.3 检查方法 均行双源CT检查,具体操作如下:(1)患者检查前6h禁食、前45min匀速口服肠道阴性对比剂(2.5%甘露醇溶液)1500ml,使小肠充盈,采取仰卧位,并在检查前静脉注射山莨菪碱(天津金耀药业有限公司)20mg;(2)采用SiemensSomatom双源CT机从膈顶至耻骨进行常规平扫,开启曝光剂量调节CAREDose4D,参数设置:电压120kV、电流210mAs、螺距0.6mm、转速0.5s/r、准直宽度128i0.6mm、重建层厚及间距均为1mm;(3)结束后采用高压注射器经肘前静脉留置针注入碘帕醇(北京北陆药业股份有限公司)80ml,流速为3ml/s,然后以3ml/s注射生理盐水50ml进行冲洗;采用对比剂示踪法确定动脉期延迟时间,选择感兴趣区检测CT值,当CT值达到100HU时,延迟7s,自动触发进行动脉期扫描,结束后35s进行静脉期扫描;(4)将双能量A、B管球分别设为120kVp、178mAs和100kVp、210mAs,开启CAREDose4D,螺距0.6mm,转速0.5s/r,准直宽度128i0.6mm,重建层厚及间距均为1mm,构成双能量图像得到动、静脉期的实时CT数据,并利用三维重建方法处理CT图像源,记录供血动脉情况。
1.4 观察指标 (1)观察原发性小肠淋巴瘤与小肠间质瘤的发病部位、动脉期CT值及静脉期CT值;(2)观察三维重建图像记录两组供血动脉情况。
1.5 统计学分析 数据采用SPSS 19.0软件处理,计量资料以±s表示,行t检验,计数数以n(%)表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 原发性小肠淋巴瘤与小肠间质瘤发病部位比较 原发性小肠淋巴瘤空肠发病占比明显高于小肠间质瘤(P<0.05),回肠发病占比明显低于小肠间质瘤(P<0.05),但十二指肠发病数量与小肠间质瘤比较无明显差异(P>0.05)。见表2。
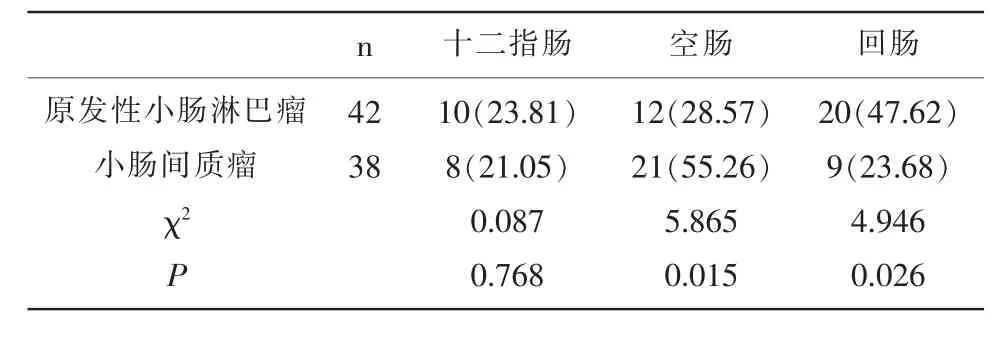
表2 原发性小肠淋巴瘤与小肠间质瘤发病部位比较[n(%)]
2.2 原发性小肠淋巴瘤与小肠间质瘤CT值比较原发性小肠淋巴瘤动脉期CT值与静脉期CT值均低于小肠间质瘤(P<0.05)。见表3。
表3 原发性小肠淋巴瘤与小肠间质瘤CT值比较(±s,HU)
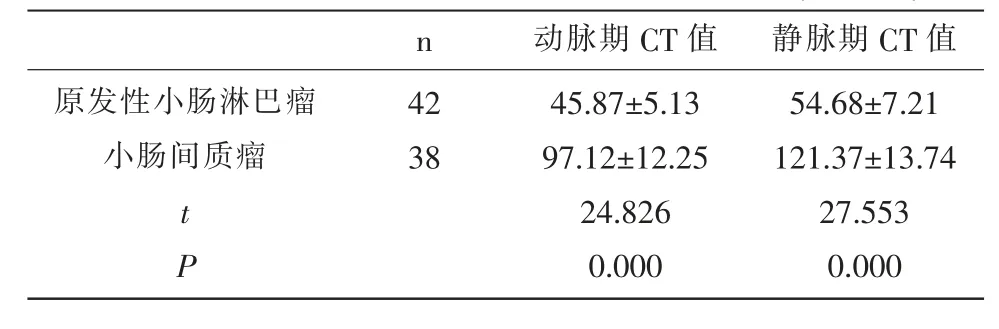
表3 原发性小肠淋巴瘤与小肠间质瘤CT值比较(±s,HU)
?
2.3 原发性小肠淋巴瘤与小肠间质瘤供血动脉情况比较 原发性小肠淋巴瘤有10例显示供血动脉,发现率为23.81%;小肠间质瘤有25例,发现率为65.79%,二者比较,差异显著(χ2=14.259,P<0.05)。
3 讨论
早期小肠肿瘤症状较为隐匿,不易被发现,当患者确诊为肿瘤时可能已发展至晚期,延误最佳治疗时间[6],因此积极有效的诊断方法对于小肠淋巴瘤、小肠间质瘤等小肠肿瘤患者具有重要意义。双源CT采用两套X线管球系统和两套探测器系统,采集数据速度较快,可利用双能曝光技术以83ms的时间分辨率,在任何心率、任何心动周期内采集,可有效改善CT组织分辨力与心血管图像,且成像时间较短,所需药物剂量也会随之减少,可提高药物利用率,减少不必要的医疗开销[7]。与普通CT相比,双源CT主要有以下几点优势:(1)患者无需口服阻滞剂就可以进行高质量心脏成像,尤其针对年龄小、依从性不高的患者,在保持患者舒适的情况下就可获取高质量检查图像,速度快、辐射小,是一种无风险绿色检查。(2)图像质量清晰,可提高诊断效率及准确性,同时还能评估肠腔外腹部及盆腔器官的具体情况。(3)采用纯谱双源成像将软组织、骨骼、造影剂等区域分开,可多部位成像,以提高时间利用率,让临床医师准确识别区分钙化斑块、血管狭窄、病变性质等,有助于临床及时判定适当的治疗方法,提高治愈率[8]。
本研究通过双源CT检查发现,原发性小肠淋巴瘤双源CT表现为肠壁广泛性浸润性增厚,也可呈肿块样增厚,肠壁柔软,其增厚肠壁密度或CT信号显示较为均匀,多呈轻中度强化,边界较清晰光滑,与附近结构分界清除,且肠梗阻少见;小肠间质瘤双源CT表现为盆腔右侧可观察到分叶状软组织块影,与局部肠管紧密联系,其病变部位边界较清晰,但增厚肠壁密度不均匀,多呈明显强化,动脉期病变内易见多条供血血管,供血动脉发生情况较多[9]。研究结果显示有47.62%的原发性小肠淋巴瘤位于回肠,55.26%的小肠间质瘤位于空肠,但在十二指肠发病率基本相同,表明利用双源CT检查观察病变部位可作为鉴别条件之一;同时原发性小肠淋巴瘤动脉期CT值与静脉期CT值均低于小肠间质瘤,分析原因可能是原发性小肠淋巴瘤其CT表现多为浸润性增厚,可见周围淋巴结肿大,导致扫描效果不明显;而小肠间质瘤其CT表现为类圆形肿块,能观察到坏死液化灶,且周围无淋巴结肿大,其增强扫描效果明显[10];此外,小肠间质瘤供血动脉情况相比于原发性小肠淋巴瘤较多,也可作为小肠肿瘤鉴别条件之一。
综上所述,双源CT检查可有效诊断和鉴别诊断小肠淋巴瘤和小肠间质瘤,值得临床推广应用。
