临床药师参与1例颈深间隙感染并脓毒性休克抗感染治疗分析
2021-03-06李学娟陈泽彬孙跃玉郭予雄陈文颖
李学娟,陈泽彬,孙跃玉,郭予雄,陈文颖
(1.深圳市儿童医院,广东深圳 518038;2.广东省人民医院,广东广州 510080)
1 病例资料
患儿,男,1岁,体质量13 kg。因“发热5 d,发现颈部肿物4 d”于2019年6月28日入院。6 d前(6月22日)患儿开始打喷嚏,5 d前(6月23日)发热,伴精神、胃纳差,于当地诊所就诊,给予口服药物治疗(具体不详)。4 d前(6月24日)家属发现其颈部肿大,可扪及质地较硬肿物,表皮发红,皮温高,触压后哭闹明显,伴高热,体温39.5 ℃。2 d前(6月26日)于某市级妇幼保健院住院治疗,热峰达40.7 ℃,发热时伴寒颤,全身花斑纹明显,行颈部B超示双侧颈部淋巴结增大,边界清晰,大小约14 mm×7 mm,皮下组织稍肿胀。生化指标:白细胞计数(WBC)12.04×109/L,血小板(PLT)260×109/L,超敏C反应蛋白(hsCRP)113 mg/L,降钙素原(PCT)8.54 ng/mL,血沉(ESR)110 mm/h;甲型流感病毒、大便肠道病毒71型(EV71)及Cox病毒IgM、MP-IgM、EBV-IgM、ASO等均阴性。诊断 “淋巴结炎,不排除川崎病可能”。给予头孢哌酮钠/舒巴坦钠及丙种球蛋白20 g冲击治疗。6月28日复查B超示颈部淋巴结肿大较前缩小(12 mm×5 mm),但仍反复高热,精神、反应转差,感染指标持续升高,复查血常规示WBC 22.67×109/L,中性粒细胞(N)70.8%,PLT 55×109/L,hsCRP 127 mg/L。病情危重,转至广东省人民医院儿科重症加护病房(PICU)进一步治疗。起病以来,患儿精神、反应差,胃纳差。否认食物、药物过敏史。既往史、个人史及家族史无特殊。
入院查体:体温37.4 ℃,脉搏139次/分,呼吸32次/分,血压(BP)110/60 mm Hg。患儿呈急性面容,面色苍白,精神、反应差。双侧颈前淋巴结肿大,融合成片,质地偏硬,表皮稍红,皮温高,触压后患儿哭闹明显,直径约12 mm×5 mm,双侧颌下及颈后、腋窝及腹股沟均可触及数个黄豆大小淋巴结,活动度可,与周围组织无粘连。双侧呼吸音粗,未闻及干湿啰音、心脏杂音。入院诊断:(1)发热、淋巴结肿大待查,①淋巴结炎?②噬血细胞综合征?③川崎病?(2)严重脓毒症;(3)脓毒性休克;(4)鹅口疮。
2 病史及治疗经过
入院第1天(6月28日)18:28入室,体温持续上升至39.5 ℃,四肢冰冷、寒颤,心率(HR)195次/分,循环差,全身花斑纹明显,CRT4s,呈昏迷状,吸气三凹征,听诊双肺呼吸音明显减弱,可闻及喉传导音,考虑上呼吸道梗阻致呼吸困难。查体:双侧颈前淋巴结肿大,融合成片,质地偏硬,表皮稍红,皮温高,触压后患儿哭闹明显,扁桃体双侧无肿大,咽后壁颜色正常;复查B超示颈部淋巴结12 mm×5 mm。立即予气管插管呼吸机辅助呼吸。22:00,BP 60/33 mm Hg,HR 224 次/分,Hb 106 g/L,PLT 19×109/L,考虑脓毒性休克、脓毒性贫血,予0.9%氯化钠注射液扩容、去甲肾上腺素升压、输注血小板等对症支持治疗,给予亚胺培南/西司他丁钠联合万古霉素抗感染治疗。
入院第2天(6月29日),CT结果显示颈部椎前间隙——上纵隔内、右侧锁骨上窝、右侧腋窝及右侧胸壁软组织感染并脓肿形成。
入院第3天(6月30日),热峰39.2 ℃,3~4次/天。双侧颈前淋巴结肿大较前稍缓解,直径约9 mm×5 mm。17:30患儿突然出现口唇发绀,神志不清,对刺激无反应,结膜水肿明显,自主呼吸浅弱,两肺较多细湿啰音。踝阵挛阳性,考虑脓毒性脑病可能。耳鼻喉科与口腔科会诊考虑颈部肿物合并感染,感染方案需注意覆盖厌氧菌。继续亚胺培南联合万古霉素抗感染。
入院第4天(7月1日),颈部+胸腹部CT增强结果显示颈部、上纵隔及右侧腋窝感染并脓肿形成,与6月29日CT结果对比,病灶较前增大,内气体较前减少;颈部多发淋巴结肿大;双肺炎症;双下肺膨胀不全;双侧少量胸腔积液;肝脏肿大;颈胸腹部皮下水肿。
入院第5天,全院病例讨论,患儿仍有发热,最高达39.0 ℃,给予退热药物后体温可下降,在37.5~38 ℃,热峰3~4次/天,不伴寒颤、抽搐。急诊行颈部脓肿切开引流术,吸出血脓性分泌物约50 mL,放置引流管一条。血培养结果提示血链球菌感染,药敏结果提示对克林霉素耐药,对红霉素、头孢曲松、利奈唑胺、万古霉素敏感,青霉素抑菌圈直径32 mm。继续万古霉素联合亚胺培南/西司他丁、甲硝唑抗感染治疗。
入院第9天,CT平扫+增强结果显示:颈部椎前间隙软组织感染并脓肿形成;病灶整体范围较前增大,气体较前减少;颈部椎前间隙-上纵隔内病灶较前稍缩小;双肺炎症,双下肺膨胀不全,双侧少量胸腔积液,渗出稍减少;肝脏肿大;颈胸腹部皮下水肿较前明显。普外科会诊:予右侧腋前线胸骨角水平处切开纱条引流。颈部脓肿引流液仍多,为暗红色血液。患儿脓肿抽出液培养提示血链球菌感染。增加万古霉素剂量至60 mg/(kg·d),q6h,加用头孢曲松,继续联合亚胺培南/西司他丁、甲硝唑抗感染治疗。
入院第10天,全院多学科病例讨论(包括临床药师):(1)诊断较明确,①颈深间隙感染;②脓毒性休克;③脓毒性脑病;④多器官功能障碍;⑤上呼吸道梗阻;⑥肺部感染。(2)临床药师建议调整抗感染治疗方案为:青霉素G每次10万U/kg,q4h静脉滴注、利奈唑胺每次10 mg/kg,q8h静脉滴注,哌拉西林钠/他唑巴坦钠每次112.5 mg/kg,q8h静脉滴注抗感染治疗;(3)外科严密随诊,评估脓肿切开指征,床边B超下穿刺引流。
入院第11~19天(7月8日至7月16日),7月8日普外科及胸外科会诊,床边B超未见明显暗性区域,有分隔,穿刺后未抽出脓性液体。查体可见胸背部及右侧腋窝张力高,无明显波动感,考虑引流时机尚不成熟。7月 9日至7月13日患儿热峰逐渐下降,颈部引流液逐渐减少,7月13日拔出引流管。7月14日患儿感染明显好转,停用青霉素。改用利奈唑胺口服,继续哌拉西林钠/他唑巴坦钠抗感染。予撤除呼吸机,改低流量吸氧。7月 16日患儿无明显发热,体温波动在37.0~37.5 ℃,HR 120~140次/分,BP(90~110)/(50~60) mm Hg,血氧饱和度98%~100%。黄色脓痰,量较多。查体:神清,精神反应可,右侧胸背部及腋窝隆起局限,触之软,轻微波动感,皮温不高。转至普儿科进一步治疗。
入院第23天(7月23日),CT平扫+增强结果显示颈部椎前间隙-上纵隔内、右侧锁骨上窝、右侧腋窝及右侧胸壁软组织感染并脓肿形成,与7月6日CT结果对比,上述病灶范围明显缩小;颈部多发淋巴结肿大,大致同前;右肺上叶尖段炎症,双下肺基本复张,双侧胸腔积液较前明显吸收;肝脏肿大,肝内多发异常强化灶;颈胸腹部皮下肿胀较前好转。
入院第32天(7月28日),患儿神清,精神反应可,家属问答可回应,无发热,HR、BP、血氧饱和度稳定,无呼吸困难,可自行饮食,大小便可。患儿家属要求出院,给予利奈唑胺片130 mg,po,q8h继续巩固治疗。
3 讨论
3.1 初始治疗方案评估
颈筋膜是指包裹颈部肌肉、血管和内脏结构的一组筋膜。不同层面颈深筋膜可组成很多间隙。颈深间隙在不同层面上相互沟通,导致感染播散。颈深间隙感染往往起病急骤,病情未得到控制,可危及生命。依据Uptodate指南,该患儿颈深间隙感染诊断明确[1]。
颈深间隙感染通常由口腔、牙齿、咽部、鼻窦等部位病灶引起,且原发病灶不同,微生物学有一定差异[1]。起病初患儿有上呼吸道感染相关症状,且鼻窦炎和中耳炎等病史不明确,考虑口咽来源可能性大。对于免疫功能正常患者的社区获得性感染,口咽来源常见的致病菌为链球菌、厌氧菌[1],也可能由金黄色葡萄球菌和肠杆菌科细菌引起。万古霉素联合亚胺培南/西司他丁能覆盖上述病原体,作为初始经验用药基本合理。但是入院后血和脓液培养示血链球菌,未能及时优化用药方案,导致感染反复,病情迁延。
3.2 全院会诊抗感染方案调整的依据
本案例血培养和脓液培养均为血链球菌,结合流行病学及临床表现,血链球菌为致病菌依据明确。影像学显示患儿病灶大量气体,提示合并厌氧菌感染[2]。而患儿长时间接受广谱抗菌药物治疗,还需要覆盖常见的院内感染菌如产ESBL肠杆菌科细菌、非发酵菌等革兰阴性菌感染。
3.2.1 依据指南选择快速强效杀菌剂-青霉素 血链球菌属于草绿色链球菌的亚群,是存在于口腔、消化道、泌尿生殖道的正常菌群,特定条件下致病;具有引起脓肿和全身感染的能力,可导致牙周病、深部脓肿、感染性心内膜炎的发生[3-4]。根据《热病》[5]和《ABX指南》[6],青霉素为链球菌感染的首选推荐药物。本案例青霉素的抑菌圈直径为32 mm,CLSI(M100,2019)指南青霉素对于链球菌感染缺乏纸片扩散法折点,根据理想的抗菌药物纸片抑菌圈直径范围:敏感折点15~25 mm,敏感菌株15~45 mm,最敏感菌株25~45 mm,耐药菌株抑菌圈很小甚至没有[7-8]。推测本病例血链球菌对青霉素敏感的可能性大。因此临床药师建议调整为青霉素抗链球菌感染。
3.2.2 依据PK/PD优化青霉素给药方案 青霉素G儿童推荐的给药剂量为,参照注射用青霉素钠说明书为5万~20万U/(kg·d),分2~4次给药;而IDSA Stevens(2014)指南为每次6万~10万U/kg,q6h,最大剂量 400万U。青霉素的半衰期成人约30 min。本病例为 1岁儿童,根据Shwartz公式估算其肌酐清除率(Ccr)约为131 mL/(min·1.73 m2),推测该患儿半衰期<0.5 h。有体外试验报道,青霉素对A组链球菌菌株的抗生素后效应(post-antibiotic effect,PAE)为2.8 h[9]。对于时间依赖性抗菌药物给药间隔应根据T>MIC或T>MBC的时间加上PAE持续时间[10]。临床上T>MIC或T>MBC往往难以获得,通常采用半衰期结合PAE确定抗菌药物的给药间隔。该患儿为重症感染,体内细菌负荷量大,需要大剂量青霉素和细菌的PBP结合。基于PK/PD理论优化青霉素给药方案为每次10万U/kg,q4h。
3.2.3 选用利奈唑胺抗胞内寄生菌 Valderrama J A等[11]揭示了链球菌被吞噬后在胞内寄生是导致其传播的主要因素,尤其在免疫抑制的患者。患儿重症感染并迅速扩散,推测细菌很可能存在胞内寄生现象。青霉素因脂溶性低而难以进入细胞内,主要分布于细胞外液[12]。Florent V等[13]研究显示,与万古霉素比较,利奈唑胺有较好的细胞内渗透性。另外,利奈唑胺具有良好的皮肤软组织分布[14],其说明书的一个重要适应证为用于皮肤软组织感染。因此临床药师建议调整为利奈唑胺阻断感染进一步扩散。
3.2.4 亚胺培南/西司他丁调整为哌拉西林钠/他唑巴坦钠的评估 哌拉西林钠/他唑巴坦钠对链球菌、厌氧菌、产ESBL肠杆菌科细菌及非发酵菌活性的抗菌活性与亚胺培南/西司他丁相当[5],但亚胺培南/西司他丁较哌拉西林/他唑巴坦更容易导致菌群失调和诱导耐药菌产生[15]。基于此,临床药师建议调整为哌拉西林钠/他唑巴坦钠抗感染治疗。调整用药方案前后所用药物对目标菌的推荐级别见表1。
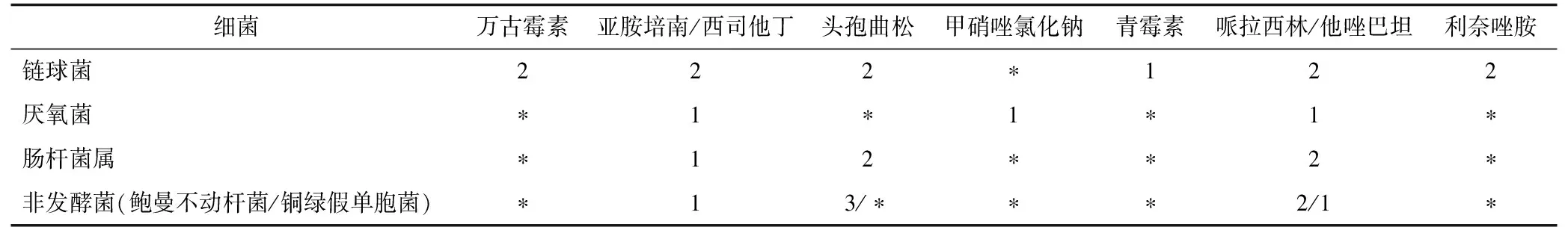
表1 调整用药方案前后所用药物对目标菌的推荐级别[7]
3.3 出院序贯用药选择
根据《ABX指南》[6],链球菌感染推荐的一线用药为青霉素、阿莫西林。二线用药为头孢唑林、头孢氨苄和头孢克洛等。基于前期青霉素治疗有效,本案例出院序贯用药首选阿莫西林,次选头孢(羟)氨苄、头孢克洛。
3.4 抗感染治疗疗程
根据Uptodate指南,对于颈深间隙感染,治疗应持续2~3周,直至发热和WBC增多消失,局部压痛和肿胀消退,当存在骨或血管的并发症时,可能需要更长的疗程[1]。目前报道的术后纵隔感染抗感染疗程为末次培养阳性继续治疗≥4周。也有研究报道,在积极清创引流基础上,抗菌药物平均疗程为6周[16]。抗感染疗程与手术清创是否彻底以及引流是否通畅/彻底有关。基于上述报道,本病例的抗感染疗程应结合患儿症状、影像学和CRP/ESR等指标,可为末次培养阳性后6周。
颈深间隙感染的治疗原则[2]:引流、抗感染治疗和气道保护。该例患儿入院后进行积极引流,但因脓肿一直未液化,不适合手术治疗。因此早期、合理地抗感染治疗对于该患儿病情的转归具有决定性意义。由于医师对抗菌药物的抗菌谱、抗菌活性、药动学不够熟悉,使其未及时根据细菌培养结果调整用药方案,导致患儿症状迁延反复。入院第10天全院会诊,临床药师综合评估患儿病情,结合病原学、抗菌药物的PK/PD及组织分布特点,发挥自身药学优势和微生物学优势,调整抗菌药物治疗方案,患儿病情得到控制并转危为安。该方案最大的亮点在于给予大剂量青霉素治疗,在体内细菌载量大、感染严重的情况下,采取增加给药频次,确保达到有效的T>MIC,快速控制病情。临床药师应增加药学和微生物学知识储备,才能更好地参与到临床治疗方案中,从而促进抗菌药物的合理使用,提高治疗的有效率和成功率。
