基于日间过度嗜睡的阻塞性睡眠呼吸暂停低通气综合征临床表型分析
2021-03-02邵川方卿陈益女屠金晶
邵川,方卿,陈益女,屠金晶
宁波市医疗中心李惠利医院 呼吸和危重症医学科,浙江 宁波 315040
阻塞性睡眠呼吸暂停低通气综合征 (obstructive sleep apnea hypopnea syndrome,OSAHS)是最常见的睡眠呼吸障碍。有研究估计我国成人约有1.76亿OSAHS患者,中重度患者超过六千万[1]。OSAHS以夜间频繁出现上呼吸道阻塞/塌陷导致慢性间歇低氧、睡眠片段化为特征。未治疗的OSAHS与全身多种疾病有关,如心血管疾病、代谢障 碍、神经精神疾病等[2]。日间过度嗜睡(excessive daytime sleepiness,EDS)是OSAHS的常见症状,可引发交通/职业事故,也影响患者的认知功能和生活质量[3]。导致EDS的原因尚不明确,先前有研究提示睡眠片段化导致EDS[4],后来有学者认为夜间低氧是EDS的决定因素[5],而临床上部分患者经有效治疗后仍存在EDS[6],笔者推测EDS的原因可能是 多方面的。本研究依据Epworth嗜睡量表(Epworth sleepiness scale,ESS)评分将OSAHS患者分为有EDS组和无EDS组,比较2组的基本人口学特征、OSAHS相关的临床特征和多导睡眠(polysomnography,PSG) 监测结果的差异,同时分析EDS的独立危险因素。
1 对象和方法
1.1 对象 本研究为横断面研究,入选2018年1月至2019年12月期间至我院就诊并且接受整夜PSG的成年患者。OSAHS的诊断依据中国医师协会睡眠医学专业委员会发布的《成人阻塞性睡眠呼吸暂停多学科诊疗指南》[7],即呼吸暂停低通气指数(apnea hypopnea index,AHI)≥5且伴有OSAHS典型症状;或AHI≥15伴或不伴OSAHS相关症状。排除标准:①之前接受过OSAHS诊治;②存在其他睡眠障碍;③合并慢性阻塞性肺病、支气管哮喘、恶性肿瘤、心力衰竭等疾病;④有精神疾病或长期服用镇静催眠药物;⑤习惯性吸烟或饮酒。本研究共入组413例患者,其中男360例,女53例,年龄(45.7±11.3)岁。本研究获得医院伦理委员会的批准。
1.2 方法
1.2.1 临床特征记录和EDS评估:每位患者均由呼吸专科医师进行详细的病史采集和与OSAHS相关的体格检查,记录患者的基本信息和临床特征,包括性别、年龄、身高、BMI、入睡前脉搏、氧饱和度(SpO2)、症状和相关病史(包括合并症和既往史)等。各合并症的诊断依据相应检查结果和诊断标准或明确的既往诊治的病史。下颌后缩的诊断依据影像学检查结果,咽腔狭窄、扁桃体肿大的诊断依据Friedman分型系统[8]。患者在行PSG当天在医师指导下完成中文版ESS量表[9]。总分值范围0~24分,以ESS评分≥11认为有EDS[10]。根据ESS将本研究入组的413名患者分为2组,其中有EDS组141例,无EDS组272例。
1.2.2 PSG监测:每位患者均在我院睡眠监测 室进行整夜PSG监测。采用Alice 5(Respironics,Philips,USA)多导睡眠监测仪,监测时间至少7 h。整夜PSG的人工判读依据美国睡眠医学会睡眠和呼吸事件判读手册[11]。睡眠效率为总睡眠时间占卧床时间的百分比。微觉醒指数(micro-arousal index, MAI)为平均每小时睡眠时间出现微觉醒的次数,AHI为平均每小时睡眠时间出现呼吸暂停和低通气的总次数,氧减饱和指数(oxygen desaturation index, ODI)为平均每小时睡眠时间出现SpO2下降≥3%的次数,夜间SpO2小于90%的时间(SIT90)由SpO2低于90%的时间占总睡眠时间百分比计算得到。
1.3 统计学处理方法 用SPSS22.0进行统计分析。连续变量资料数据符合正态分布的用±s表示,不符合正态分布的用M(P25,P75)表示,分类变量资料数据以例(%)表示。连续变量资料的组间比较,数据符合正态分布者采用独立样本t 检验,不符合正态分布者采用Mann-Whitney检验;分类变量资料的组间比较采用χ2检验或Fisher确切概率法。采用Logistic回归分析对混杂因素BMI、颈围、腰围和AHI进行校正;采用Logistic回归进行多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 研究对象基本特征 413例OSAHS患者中,女性患者的平均年龄高于男性[(52.8±9.7)岁 vs. (44.7±11.2)岁,P <0.05],男性患者的颈围 [(39.00±3.65)cm vs. (34.66±2.72)cm,P<0.05]、 腰围[(98.34±9.08)cm vs. (94.00±11.25)cm,P< 0.05]和清醒期SpO2[(96.65±0.63)% vs. (96.38± 0.69)%,P<0.05]高于女性。基于EDS分组的患者基本特征见表1。有EDS组和无EDS组患者的性别构成、年龄和清醒期SpO2差异无统计学意义(P>0.05),有EDS组的BMI、颈围、腰围和ESS评分大于无EDS组(P<0.05)。
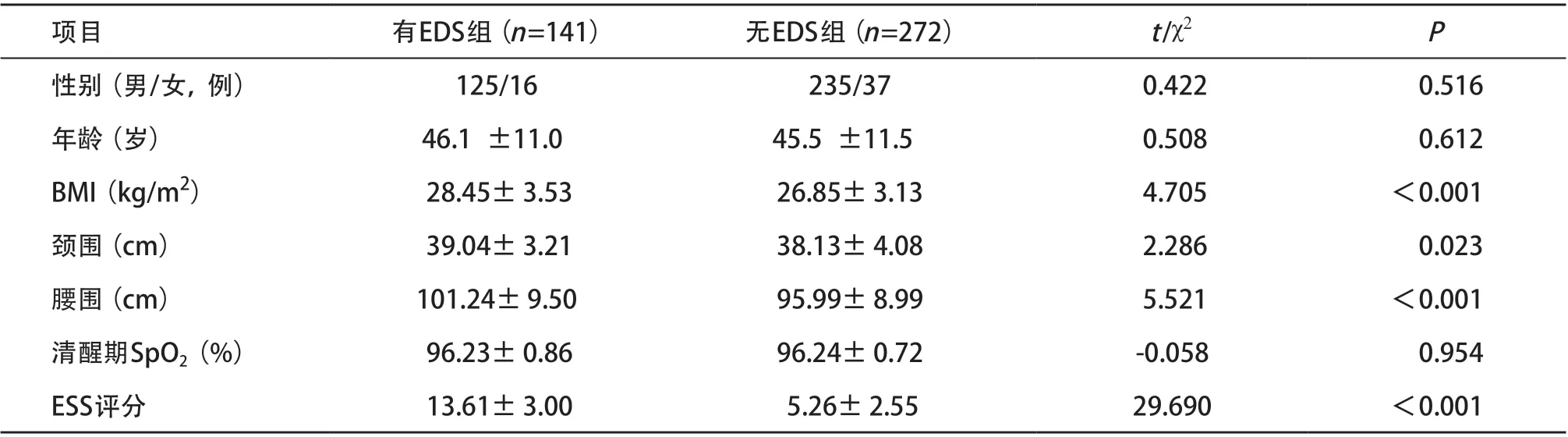
表1 患者基本特征
2.2 临床表现和合并症 患者的症状、体征、合并疾病和既往病史情况见表2。经BMI、颈围、腰围和AHI校正后,有EDS的OSAHS患者同时主诉夜间憋醒、晨起头痛和记忆力下降的比例较无EDS组高(P <0.05)。有EDS的患者主诉OSAHS对其生活、工作和交通造成影响的比例较无EDS的患者高(P<0.05)。
2.3 PSG监测结果 患者的整夜PSG监测结果见 表3。经BMI、颈围、腰围和AHI校正后,有EDS组的MAI和AHI比无EDS组高,最长呼吸暂停时间比无EDS组长,夜间平均SpO2比无EDS组低,SIT90比无EDS组高。
2.4 多因素分析结果 Logistic回归分析提示,晨起头痛、记忆力下降、工作/交通受影响与OSAHS患者的EDS独立相关,MAI、AHI和SIT90均为EDS的独立危险因素(P<0.05),见表4。EDS与其他因素之间无显著相关性(均P>0.05)。
3 讨论
本研究发现,有EDS组的OSAHS患者BMI、颈围和腰围比无EDS组高,说明有EDS的患者较无EDS的患者更肥胖。OSAHS患者的其他症状和EDS的关系很少有研究报道,本研究发现有EDS的OSAHS患者合并夜间憋醒、晨起头痛和记忆力下降等症状的比例更高,且多因素分析显示,晨起头痛和记忆力下降与EDS独立相关。SILVA等[12]的研究也提示,EDS可导致注意力不集中和记忆力减退。然而由于横断面研究的特点,目前无法阐明这些合并症状与EDS的因果关系。同时,本研究发现,工作和交通受影响与EDS独立相关。已有研究提示EDS可导致工作效率下降,职业事故风险增加[13],并可引发各种道路交通事故[14],而EDS是预测出现交通事故的高危OSAHS患者的一个有用指标[15],这可能与EDS引起OSAHS患者精神运动警觉性下降有关[16]。

表2 患者临床表现和合并症[例(%)]

表3 PSG监测结果

表4 EDS的多因素分析结果
从PSG参数方面,本研究发现,有EDS组MAI和AHI比无EDS组高,最长呼吸暂停时间比无EDS组长,夜间平均SpO2比无EDS组低,SIT90比无EDS组高。多因素分析提示MAI、AHI和SIT90均为EDS的独立危险因素。MAI是反映睡眠片段化的良好指标,AHI、最长呼吸暂停时间等呼吸事件指标和平均SpO2、SIT90等表示夜间低氧的指标都在一定程度上反映了疾病的严重程度,同时睡眠结构紊乱/睡眠片段化和夜间低氧也是严重和频繁的呼吸事件的结果,因此笔者推测有EDS的OSAHS患者其疾病严重程度较无EDS的患者更重。虽然EDS组最长呼吸暂停时间显著延长,多因素分析未提示其与EDS独立相关,笔者认为MAI、AHI和夜间低氧相关指标均与最长呼吸暂停时间密切相关,可能是造成最长呼吸暂停时间两组间差异的重要混杂因素。
既往关于OSAHS患者EDS的独立危险因素的研究结果并不一致。早年有研究认为OSAHS患者的EDS是由夜间频繁的呼吸事件导致睡眠结构紊乱和睡眠片段化引起的[4],后来有学者认为EDS与睡眠片段化无关[5],而与夜间低氧有关[5,17],另外有学者认为AHI是EDS的预测因素[18],但也有研究提示主观嗜睡与OSAHS严重程度之间不存在相关性[19]。尽管睡眠片段化和夜间低氧是OSAHS患者出现EDS的两个最普遍被接受的解释,目前认为EDS的产生是多因素相关的[3]。PUNJABI等[20]的研究认为AHI、夜间低氧和睡眠片段化均为EDS的独立危险因素。此外,某些人口学因素、合并疾病也可能参与或促进EDS的形成[3]。临床上部分OSAHS患者在经有效的CPAP治疗清除呼吸事件、纠正夜间低氧后仍存在EDS[6],也从另一方面支持了上述观点。本研究发现,晨起头痛、记忆力下降、工作和交通受影响与EDS独立相关,笔者推测EDS可能直接或间接引起上述症状和主诉。同时发现睡眠片段化、AHI和夜间低氧均为EDS的独立危险因素。本研究未发现性别、年龄等人口学因素及合并疾病与EDS独立相关,与国外个别研究结果[21-22]不一致,可能与不同研究之间研究设计、患者种族差异、疾病严重程度、EDS评估方法和统计学方法不同有关。值得注意的是,相比西方国家的研究结果,本研究入选患者的平均BMI较低,这可能代表了国内OSAHS患者的特点,同时也能在一定程度上代表非严重肥胖患者的特点。
国内应用多因素分析方法,综合人口学参数、临床特征和PSG结果多方面探讨EDS危险因素的报道较少,因此本研究具有一定的新颖性。本研究的局限性主要有两点:①采用ESS评分评估患者主观嗜 睡,如能同时进行多次睡眠潜伏期试验(multiple sleep latency test,MSLT)评估客观嗜睡就更好,但是MSLT比较耗时费力,本单位尚未开展这项检查;②由于入选/排除标准的限制,最终入选的患者总数较少,因此没有对某些临床特征进行进一步分层分析,这需要在今后工作中改进。
总之,本研究发现有EDS的OSAHS患者比无EDS的患者更肥胖,有更多的合并症状,其疾病严重程度较无EDS的患者更重。晨起头痛、记忆力下降、工作和交通受影响与EDS独立相关,睡眠结构紊乱/片段化、AHI和夜间低氧均为EDS的独立危险因素。
