Gitelman 综合征合并肾病综合征1 例报告并文献复习
2021-02-26廖盼丽方晓燕汤小山刘佳璐张志庆
廖盼丽 饶 佳 沈 茜 方晓燕 陈 径 汤小山 刘佳璐 张志庆 徐 虹
1.复旦大学附属儿科医院(上海 201102);2.上海市肾脏发育和儿童肾脏病研究中心(上海 201102)3.华中科技大学同济医学院附属武汉儿童医院 武汉市妇幼保健院(湖北武汉 430000)
Gitelman 综合征(Gitelman syndrome,GS)是由于表达在肾远曲小管上皮细胞上的编码噻嗪类敏感的钠氯协同转运体(Na-Cl cotransportor,NCCT)的SLC 12 A 3基因发生变异引起,是以低氯低钾性碱中毒、低血镁、低尿钙、肾素-血管紧张素-醛固酮系统激活,以及正常或偏低的血压为特征的常染色体隐性遗传性肾小管疾病[1]。GS 并不少见,欧洲人群患病率约为1/40000~1/4000,亚洲人群患病率可能更高[2]。我国患病率暂时没有相关数据统计。GS 合并蛋白尿报道较少,现回顾分析1 例GS 合并肾病综合征患儿的临床资料,总结GS 合并蛋白尿的诊断和治疗。
1 临床资料
患儿,男,6岁,因肾病综合征3年,尿蛋白复现2周就诊于复旦大学附属儿科医院。患儿3年前因水肿,尿量减少,外院查尿蛋白+++,诊断原发性肾病综合征,予泼尼松龙口服,总疗程1年半,一年余前停服激素。停药8个月时,患儿感染后尿蛋白+++,监测血钾2.2~2.9 mmol/L,考虑肾病综合征复发,低钾血症,予氯化钾口服,控制感染,再次泼尼松龙治疗,半年后停用激素,继续口服氯化钾治疗。本次患儿咳嗽后尿蛋白复现,24小时尿蛋白3.12 g,白蛋白20.6 g/L,总胆固醇9.46 mmol/L,门诊予抗感染治疗后收入复旦大学附属儿科医院。患儿系G3P2,足月顺产,出生体质量3.35 kg,身长50 cm,无窒息抢救史,否认母孕期疾病史,家族无近亲婚配史,患儿父母及姐姐无特殊病史。确诊肾病综合征前1 年,患儿因肺炎在当地医院治疗过程中发现低钾血症,未重视。
入院体格检查:身高105 cm(低于第3 百分位),体质量16.5 kg(相当于第3百分位),体温36.5 ℃,脉搏100次/min,呼吸23次/min,收缩压/舒张压(SBP/DBP)86/54 mmHg(P50:91/53 mmHg);神清,反应可,眼睑浮肿,双下肢无明显浮肿,全身淋巴结未及肿大;咽红;心、肺、腹无异常;四肢肌力V 级,肌张力无异常,其他神经系统检查无异常。实验室检查:血常规白细胞7.0×109/L,血红蛋白136 g/L,中性粒细胞28.1%,淋巴细胞63.1%。血气分析pH值 7.362,碳酸氢根32.9 mmol/L,剩余碱 5.5,含钾阴离子间隙11.8 mmol/L,乳酸3.2 mmol/L。血液生化肌酐32 μmol/L,尿素5.3 mmol/L,总胆固醇7.88 mmol/L,三酰甘油1.82 mmol/L,白蛋白30.6 g/L,谷氨酸氨基转移酶25 ⅠU/L,天冬氨酸氨基转移酶32 ⅠU/L,钾2.5~3.06 mmol/L,钠138 mmol/L,磷1.41 mmol/ L,氯101.3 mmol/L,钙2.3 mmol/ L,镁0.69~0.63 mmol/L。血肾素135 ng/mL,醛固酮127.91 pg/mL,血管紧张素ⅠⅠ 136.10 pg/mL。血尿串联质谱、血铜蓝蛋白、甲状腺功能、自身抗体均无明显异常。24小时尿量700 mL,尿钾111 mmol/L,尿钠110 mmol/L,24 小时尿钙6.73 mg;尿沉渣蛋白+++,红细胞及白细胞阴性,比重1.018;尿钙/尿肌酐0.011;尿微量蛋白3 060 mg/L。腹部B超:双肾结构欠清,形态规则,血供丰富,肝、脾、胰、后腹膜未见明显异常。24 小时动态血压监测示平均值97/53 mmHg。
入院后积极利尿消肿,纠正电解质紊乱,经 足量激素治疗1周后尿蛋白转阴,但持续低钾血症,停利尿剂后仍需口服氯化钾缓释片1.0 g/次,3 次/d [2.4 mmol/(kg·d)]以维持血钾水平。患儿父母和姐姐的血钾及尿液均无异常。
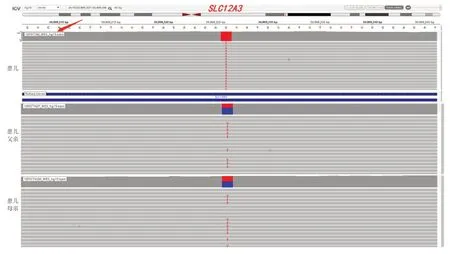
图1 患儿及父母SLC12A3 基因变异位点WES 测序结果示意图
为明确诊断,经医学伦理审核,并获得监护人知情同意,行家系全外显子测序分析。采用全外显子测序技术行基因分型,利用生物信息学对测序结果进行分析,并用Sanger法对高通量测序结果进行家系验证。结果发现,患儿SLC12A3(NM_000339)存在纯合变异(图1),位于16号染色体1号外显子c.179C>T(编码区第179位核苷酸由胞嘧啶变异为胸腺嘧啶),导致氨基酸p.T60M(第60号氨基酸由苏氨酸变异为甲硫氨酸),为错义变异;其父母均为携带者。在gnomAD数据库中282 852 正常人群队列中仅有18 人携带此变异(0.006%),而亚洲人群的19 954人中15人携带此变异(0.08%)。人类基因突变数据库(The Human Gene Mutation Database,HGMD)分类为致病变异;根据美国医学遗传学与基因组学学会(The American College of Medical Genetics and Genomics,ACMG)评分,该变异为致病性变异。
结合患儿低血钾,尿钾异常升高等临床表现,基因检测结果,确诊其为GS合并原发性肾病综合征。给予常规激素治疗并规范减量,同时继续予氯化钾缓释片长期口服并随访。
2 讨论
SLC12A3位于人染色体的16q13,目前已知的导致GS的SLC12A3基因变异超过350个,大多数属于复合杂合变异[3]。既往认为,GS症状隐匿、发病年龄较晚,不受重视。有研究显示,GS 与心力衰竭、糖尿病等常见病一样,可使患者生活质量严重下降[4]。也有GS合并软骨钙质沉着、自身免疫性甲状腺疾病、干燥综合征、肾功能不全、横纹肌溶解、糖尿病、癫痫、甚至心律失常等并发症的报道[5-10]。本例患儿以肾病综合征起病,存在持续低钾血症,经基因检测确诊GS。
为明确G S 合并蛋白尿是否为偶发事件,以“Gitelman 综合征”为关键词或主题词,在中国知网文献数据库及万方数据库中检索相关中文文献;以“Gitelman syndrome”为检索式检索PubMed数据库,时间为1990 年1 月1 日至2019 年10 月20 日;纳入符合GS诊断并合并蛋白尿的文献,排除重复报道,排除糖尿病肾病、干燥综合征、横纹肌溶解症、甲状腺功能亢进等所致的继发性蛋白尿,排除假性蛋白尿、一过性蛋白尿、资料不足病例。共检索到10 篇文献[11-20],16 例GS 合并蛋白尿患者,仅1 例9 岁患儿,15 例成人;男10 例,女6 例;3 例表现为肾病综合征(2 男、1女);8 例行肾活检术;11 例行基因检测确诊,3 例为纯合变异,8例为复合杂合变异,其中2例含剪切位点变异,1例为复杂缺失加插入变异,共18个位点变异。其中2例患者含有p.G741R变异,p.T304M位于跨膜区,p.A420T、p.R399C、p.G439S、p.G439V、Y386C位于胞外区,其余大多数均位于胞内区,且大部分变异位点位于羧基端(7/13)。本例患儿的p.T 60 M 亦位于胞内区。国内研究提示,T 60 M 可能为中国人群SLC12A3基因的热点变异。在2008年及2009年发表的2项研究中,26例中国患者中有12例存在T60M变异,4例为纯合变异、8例为杂合变异[11,21-22];2016年发表的研究中65 例中国GS 患者中,T 60 M 变异频率为28.4%[23]。已有文献显示,该位点变异GS 患者合并蛋白尿[11]。
肾小球蛋白尿发生与肾小球滤过膜功能及结构受损有关。GS 患者肾脏病理可见足细胞足突消失及基底膜改变,在SLC 12 A 3基因敲除小鼠模型中也可见类似病理改变[16]。另外,有报道在1 例GS 患者肾脏包曼氏囊内中发现大量脱落的非凋亡足细胞,此患者肾脏足细胞nephrin 表达明显下降[24]。合并蛋白尿的GS 患者行肾脏穿刺时可见球旁细胞增生,C 1 q肾病,局灶节段性肾小球硬化,微小病变及肾间质肾小管改变。国内报道,在26 例GS 患者中,尿转铁蛋白增高15 例、微量白蛋白增高12 例、免疫球蛋白G 增高9 例;6 例24 小时尿蛋白定量>150 mg,其中2 例为持续蛋白尿,经肾脏穿刺证实为FSGS[11]。国外报道36 例GS 患者中6 例24 小时尿蛋白定量>150 mg[17]。本例患儿入院治疗后尿蛋白转阴,家属不愿行肾脏穿刺术及病理检测,但基因检测及临床表现支持诊断。
GS患者因钠、氯协同转运体异常,导致氯化钠重吸收减少,水分及电解质从肾脏丢失增多,全身血容量下降。长期低血容量及肾脏低灌注促进肾素-血管紧张素ⅠⅠ激活与足细胞损伤发生有关。血管紧张素ⅠⅠ促进血管内皮生长因子、肿瘤坏死因子-α、血小板衍生生长因子、转化生长因子β1、纤溶酶原激活物抑制剂-1 表达上调导致肾脏损伤及纤维化发生[25]。低钾血症使氨生成增加,补体活化,肾小管损伤,炎症细胞浸润,管周毛细血管减少,内皮细胞损伤等导致低钾性肾病[26]。在动物实验中,分别给予低钾饮食及利尿剂,大鼠均可见蛋白尿发生[27],进一步支持低钾及低血容量导致肾脏病变。本例患儿存在肾素及血管紧张素ⅠⅠ水平增高,支持肾素血管紧张素系统的活化。蛋白尿发生的具体分子机制及与SLC12A3基因关系有待进一步研究。本例患儿目前使用氯化钾及门冬氨酸钾镁治疗,血钾维持于3.0~3.3 mmol/L,尿蛋白持续阴性。
综上,本例患儿因肾病综合征就诊,发现低钾血症,最终经基因检测确诊为GS 合并肾病综合征。GS综合征合并蛋白尿发生可能并非偶然现象,GS 致肾素-血管紧张素-醛固酮系统激活,长期低血容量及低钾血症,可能会导致肾脏损伤,肾功能减退。
