改良强制性运动疗法在运动区脑肿瘤术后上肢功能障碍患者中的应用研究*
2021-02-21刘金宝宋佳佳杨会宁孙倩倩
刘金宝 宋佳佳 杨会宁 孙倩倩
(天津医科大学肿瘤医院 国家肿瘤临床医学研究中心 天津市“肿瘤防治”重点实验室天津市恶性肿瘤临床医学研究中心,天津300060)
大脑皮质中央前回运动区含有支配对侧躯体运动的重要神经元以及传入传出的神经纤维,此部位的脑肿瘤常破坏、压迫神经元和神经纤维而导致运动功能受损、对侧偏瘫等严重后遗症[1]。手术治疗是运动区脑肿瘤最基本、最为有效的治疗方法[2]。运动区脑肿瘤因其位于运动中枢,术后患者肢体功能障碍发生率高达55%~87%[3],给患者造成极大的心理负担,严重影响患者的生活质量。研究发现早期恰当的康复护理可以促进偏瘫上肢功能恢复,提高日常生活能力[4]。强制性运动疗法(Constraint-induced movement therapy,CIMT)是近年来发展起来针对脑卒中肢体功能障碍的新型康复训练技术,基本概念是在生活环境中限制患者使用健侧肢体,强调反复使用患侧肢体的方法,是根据自然界的规律,“习得性废用”以及“用尽废退”而创造的康复训练运动疗法[5]。CIMT因限制健侧肢体使部分患者有强烈的不适感和潜在的危险感,加之约束时间长、治疗强度大等,很多学者对其进行了改良,减少约束时间,降低治疗强度,形成了改良强制性运动疗法(Modified Constraint-induced movement therapy,mCIMT),使患者在康复训练中更加舒适和更有安全感,耐受性更好,依从性增加,充分发挥患者肢体协同作用[6],并已证实在改善脑卒中患者上肢运动功能方面具有较好效果[7-8]。本研究针对运动区脑肿瘤术后并发上肢功能障碍的患者进行改良强制性运动疗法干预,观察其应用效果。
1 一般资料
选取我科2019年1月至12月收治的运动区脑肿瘤术后患者为研究对象。纳入标准:①CT或MRI诊断的运动区脑肿瘤患者,且行开颅手术;②上肢肌力为Ⅱ级及以上的单侧肢体功能障碍者;③年龄18~70岁;④术前无肢体功能障碍、无语言沟通障碍,具备良好理解能力,熟悉运用微信功能;⑤知晓自身疾病诊断,自愿参与。排除标准:①既往有精神病史或现存精神障碍;②术后出现病情变化转入ICU或转院的患者;③患有严重的心脏病或高血压而无法进行训练者。根据随机数字法将符合标准的患者分为对照组及观察组各36例。
2 方法
2.1 观察组
2.1.1 成立改良运动康复小组 小组成员共8名,包括1名研究者,2名脑肿瘤外科专家,1名具有康复治疗师证书的康复训练专业人员,4名具有5年及以上临床工作经验的康复培训护士。研究者为患者制定康复目标和作业任务,脑肿瘤外科专家和康复治疗师提供理论和技术指导,康复护士负责患者康复训练及资料收集。
2.1.2 成员培训及考核 小组成员在制定和实施方案前,均接受统一的培训,培训的内容为本次实施干预的目的、意义、方案的制定、康复手法和各种康复技巧、康复锻炼频次等。培训结束后,小组成员以理论和实践的形式进行培训内容的考核,考核合格后方可进行患者的康复训练。
2.1.3 构建方案 改良运动康复小组采用文献分析法,全面检索PubMed、EMbase、中国知网、维普以及万方数据库,筛选出与强制性运动疗法、肢体功能障碍、康复训练等相关的文章,结合脑肿瘤患者的术后特点,设定训练时机、训练项目、训练频次及停止训练的指征。采用Delphi法,进行2轮专家函询,邀请从事康复科、神经外科、神经内科及护理专业且具有较高的学历和职称,对肢体功能康复训练有丰富的理论与实践经验的专家进行函询。采用电子邮件和面呈的方式进行发放及回收,请专家逐项评价改良强制性运动疗法方案,并提出修改意见。形成最终的运动区脑肿瘤肢体功能康复训练方案终稿。训练方案包括上肢塑形训练和日常生活行为训练。训练内容包括:
当患侧上肢肌力Ⅱ级时:①患肢自主练习(患侧上肢前平举,上举过头、侧举);②床上翻身训练(头转向健侧,摆动身体翻身);③前臂旋转压橡皮泥;④穿脱衣服。
当患侧上肢肌力Ⅲ级时:①肩关节前屈(用患侧手触摸康复师手,然后触摸自己的前额,再触摸自己的对侧肩,以训练肘关节随意屈伸功能);②肩关节、肘关节和腕指关节自主运动,如肩前平举、肩外旋、肘伸展、腕背伸、拇指外展、对指等;③肢体放置与保持活动(在患肢活动期间,指向任何一个方向停止,保持片刻,以提高患肢抵抗重力的控制能力);④抑制上肢的痉挛模式(可用轻拍和轻揉拮抗肌的方法放松患肢);⑤双手交叉拾物并放置到另一侧,如持纸杯;⑥在较光滑的桌面进行患肢向前推物或手背推移物体;⑦手指夹拾小物体,越过中线放下。
当患侧上肢肌力达到Ⅳ级时:训练项目可延续前一段的项目并逐渐进行手指精细动作的塑形训练,如洗漱、使用筷子和勺子、书写、拧螺丝、捡豆子等。
2.1.4 注意事项 ①在术后第1个24 h后开始训练,训练时使用悬吊带限制健侧上肢活动,健侧手佩戴联指手套,以限制健侧上肢的腕部和手指的屈曲活动。在可能影响患者平衡和安全的活动时解除固定,如出入厕所、洗澡、睡觉等。②训练频次:训练前要做5~10 min放松与牵拉训练,共训练2 h,上下午各1 h,每训练30 min,休息10 min,每周5次,训练12周。③训练前,询问患者有无身体不适,并测量患者的血压、心率,确保处于正常的范围。若患者在训练的过程中,出现恶心、呕吐、头疼等症状,则立刻停止训练,待患者恢复后进行减量训练。③如果当日训练强度超出患者的运动能力,则重复前次的康复训练项目,并确保患者完成该项训练。④如果患者病情加重,暂停该项训练,待病情允许后从暂停项继续训练。⑤制定改良强制性运动疗法功能康复训练记录单,记录患者的训练情况。⑥出院时对患者及家属进行训练项目健康教育,并发放训练视频,应用微信的形式,每周对患者进行监督和指导,并解答其在锻炼期间的疑问,共随访12周。
2.2 对照组 采用常规的康复训练方法,进行上肢功能的训练。康复训练方法如下:①床上自我辅助翻身(双手交叉前平举,脚撑床,向两侧摆动并翻身);②加强患者的被动活动训练,如腕关节训练、肘关节、肩关节、牵张训练;③定时给予患侧肢体按摩,降低肌张力,减轻痉挛状况;④以健侧手带动患侧手进行被动运动(双手交叉前平举、上举过头、侧举等)。每天训练2 h,每周5次,共12周。
2.3 评价指标
2.3.1 上肢运动功能评估 采用简式Fugl-Meyer上肢运动功能评分法[9]评估。从有无反射活动;屈肌协同运动;伸肌协同运动;伴协同运动的活动;脱离协同运动的活动;反射亢进;腕稳定性;肘伸直,肩前屈30°时;手指;协同能力与速度(手指指鼻试验连续5次)10个方面进行评价。共33个项目,每个项目采用0~2分计分,总分66分。上肢Fugl-Meyer运动功能评分越高表明上肢运动功能越好。
2.3.2 日常生活活动能力 采用改良Barthel指数[10]评估患者的日常生活活动能力。包括修饰、洗澡、进食、如厕、穿衣、大便控制、小便控制、上下楼梯、床椅转移、平地行走10个项目,满分100分,分数越高,独立能力越强。
2.4 资料收集方法 分别于康复治疗前、康复治疗1周后、4周后及12周后,对两组患者进行简式Fugl-Meyer运动功能及日常生活活动能力的评定。患者出院后通过电话和微信视频的形式进行资料收集。
2.5 统计学方法 数据经双人核对后,录入Excel表格,应用SPSS 19.0统计软件处理数据。计数资料用频数和百分比表示,组间比较采用χ2检验;计量资料采用±s表示,组间比较采用独立样本t检验和重复测量方差分析。以P<0.05为差异有统计学意义。
3 结果
3.1 两组患者一般资料比较 两组在性别、年龄、文化程度、婚姻状况及肢体功能状况等方面差异均无统计学意义(P>0.05),具有可比性。见表1。

表1 患者一般资料比较
3.2 两组患者治疗前后上肢运动功能评分情况 两组患者治疗前及治疗1周后简式Fugl-Meyer上肢运动功能评分比较差异无统计学意义(P>0.05)。治疗4周后及12周后简式Fugl-Meyer上肢运动功能评分比较差异有统计学意义(P<0.01)。且治疗后两组Fugl-Meyer上肢运动功能评分随干预时间变化而变化(P<0.01),干预方法和干预时间之间存在交互效应(P<0.01)。见表2。
表2 两组患者治疗前后简式Fugl-Meyer上肢运动功能评分比较(分,±s)

表2 两组患者治疗前后简式Fugl-Meyer上肢运动功能评分比较(分,±s)
注:F组间=8.688,P=0.004;F时间=354.623,P<0.001;F交互=35.884,P<0.001
组别 例数 治疗前 治疗1周 治疗4周 治疗12周对照组36 31.97±10.33 33.75±10.15 38.25±9.71 44.22±9.39观察组36 33.03±9.59 36.75±9.39 45.61±7.75 56.75±6.31 t-0.45 -1.30 -3.56 -6.64 P 0.66 0.20 <0.01 <0.01
3.3 两组患者治疗前后日常生活能力评分情况 两组患者治疗前及治疗1周后Barthel日常生活活动能力评分比较差异无统计学意义(P>0.05)。治疗4周后及12周后改良Barthel日常生活活动能力评分比较差异有统计学意义(P<0.01)。且两组Barthel日常生活活动能力评分随干预时间变化而变化(P<0.01),干预方法和干预时间之间存在交互效应(P<0.01)。见表3。
表3 两组患者治疗前后改良Barthel日常生活活动能力评分比较(分,±s)
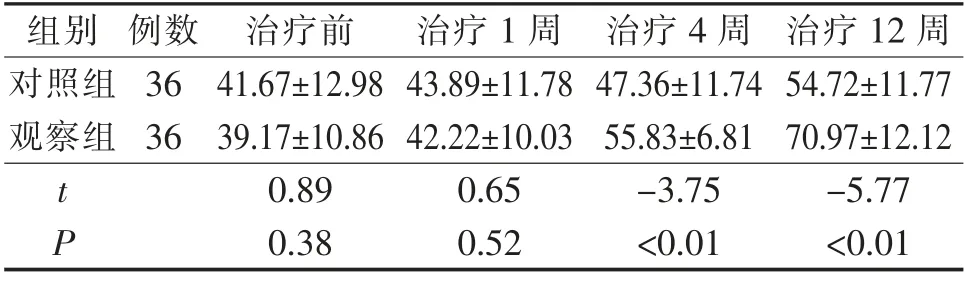
表3 两组患者治疗前后改良Barthel日常生活活动能力评分比较(分,±s)
注:F组间=4.188,P=0.044;F时间=505.407,P<0.001;F交互=98.596,P<0.001
组别 例数 治疗前 治疗1周 治疗4周 治疗12周对照组36 41.67±12.98 43.89±11.78 47.36±11.74 54.72±11.77观察组36 39.17±10.86 42.22±10.03 55.83±6.81 70.97±12.12 t 0.89 0.65 -3.75 -5.77 P 0.38 0.52 <0.01 <0.01
4 讨论
4.1 改良强制性运动疗法能够改善运动区脑肿瘤术后患者的上肢功能 运动区脑肿瘤术后患者由于肿瘤未完全切除部分压迫、肿瘤侵袭、手术过程中运动神经牵拉损伤、术后脑水肿挤压神经及术中出血等,常常并发肢体运动障碍[11],严重影响患者生活质量,增加家庭照护负担。改良强制性运动疗法通过对患肢进行大量的、重复的和密集的行为再塑的技巧训练,使患者在训练过程中克服习得性废用,促进肢体功能的康复。本研究结果显示,康复治疗4周后及12周后,观察组Fugl-Meyer上肢运动功能评分高于对照组(P<0.05),但两组的Fugl-Meyer上肢运动功能评分在训练1周后差异无统计学意义,可能与运动区脑肿瘤术后3~5天是脑水肿高峰期,患者高颅压疼痛、呕吐症状明显,康复训练强度低及功能区水肿压迫影响肢体功能恢复有关,而随着康复训练时间的延长,效果越明显。与Sparrow等[12]研究报道一致。原因可能为“大脑功能重组”和“脑的可塑性”需要一定的时限,尤其是上肢功能康复方面,长期坚持训练效果更好,患者肢体功能得到改善,也能够进一步增加患者自信心[13-14]。
4.2 改良强制性运动疗法有助于提高运动区脑肿瘤术后患者日常生活能力 患者在医院这种特定环境中的训练效果往往要好于家庭,最大限度的将医院训练效果延续到日常生活中对于患者至关重要[15]。传统的康复训练法往往局限于康复师和训练场地,而改良强制性运动疗法在家属的监督下,将训练项目转移到了日常生活中。本研究结果发现,两组的日常生活能力评分在训练开始前及训练1周后差异无统计学意义,随着干预时间的延长,在康复治疗4周后及12周后,观察组患者的Barthel指数高于对照组,差异有统计学意义(P<0.05)。与肖府庭等[16]研究结果一致。分析原因是改良强制性运动疗法康复训练是根据患者的病情、肢体功能水平设计的符合患者个体化且具有一定任务指向性的塑形动作,训练过程中的执行动作都是日常生活中常见行为,着重培养患者在实际生活环境中的独立性,使肢体功能障碍患者的患肢在日常生活环境中使用的频率和运动质量得到提高。
5 结论
综上所述,对运动区脑肿瘤术后患者进行改良强制性运动疗法能够有效的改善患者的上肢功能,提高日常生活能力。mCIMT具有较好的临床应用价值,可为运动区脑肿瘤术后肢体障碍患者提供康复锻炼依据。但是,本研究因涉及的样本量较少,人群病种比较单一,是否对于所有的脑肿瘤并发肢体功能障碍患者有意义需要进一步证实。今后将增加样本量、开展多中心的研究,以改良强制性运动疗法为基础,不断完善康复训练方法,促进脑肿瘤术后肢体功能障碍的康复。
