胎儿生长受限的高危因素及妊娠结局分析
2021-01-30范小燕周艳萍
范小燕 周艳萍
南京中医药大学附属苏州市中医医院妇产科,江苏苏州 215000
胎儿生长受限(fetal growth restriction,FGR)亦称胎盘功能不良综合征或称胎儿营养不良综合征,是指胎儿出生体重低于同孕龄平均体重的两个标准差,或低于同龄正常体重的第10 百分位数,并非所有低于第10 百分位数的胎儿均为病理性生长受限,也有研究提出以低于第3 百分位数为准[1]。我国发生率为6.39%,是围生儿死亡的第二大原因,死亡率为正常发育儿的6~10倍,约占围生儿死亡的30%,产时宫内缺氧围生儿中50%为FGR[2]。FGR 新生儿无论足月或者早产,患病率及死亡率均显著升高,且远期不良结局(如儿童时期的认知障碍、成人疾病发生风险)增加[3]。由于多种因素影响,临床中FGR 发生率逐渐升高,由其造成的围生儿死亡病例也越来越多,本研究针对其病因进行相关分析,选取80例FGR 孕产妇与80名非FGR孕产妇的临床资料进行比较,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取2013年1月1日~2019年12月31日南京中医药大学附属苏州市中医医院收治的80名胎儿生长受限孕产妇设为观察组,选取同期的80名非胎儿生长受限孕产妇作为对照组。观察组中,年龄22~34岁,平均(28.86±2.28)岁;孕次1~4次,平均(1.91±0.03)次。对照组中,年龄23~35岁,平均(28.79±2.31)岁;孕次1~3次,平均(1.89±0.04)次。两组研究对象的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究开始前已将研究方案报送医院医学伦理委员会批准备案。
纳入标准:①所有研究对象均符合《胎儿生长受限专家共识(2019版)》中关于胎儿生长受限诊断标准的相关症状,并经孕龄/胎龄评估,超声诊断,病理诊断确诊[3];②神经功能与语言功能正常,能够配合医护人员完成研究。
排除标准:①合并其他严重器质性病变者;②非自愿参与本次研究及依从性差者。
FGR 诊断标准:我国专家共识(2019版)[3]将临床实践中诊断FGR 的步骤总结为三步。①即核实孕龄与胎龄;②超声评估胎儿大小;③寻找引起小于胎龄的病理性因素。其中准确核实孕周是诊断FGR 的重要前提,孕周首先应向孕妇核实月经史与相关辅助生殖技术信息,并结合孕早期彩超检查结果准确评估胎龄后,结合当前超声及其指标作辅助判断。产科检查测量宫高对FGR 有一定意义但所受影响因素较多,意义有限,仍是体检筛查的唯一手段[4]。妊娠32~34 周之间测量1次宫高,孕妇多次妊娠、肥胖、体重指数增大、和子宫肌瘤因素等均可能导致宫高较大的误差。美国妇产科医师协会指南[5]建议孕24 周起每次产检均应测量宫高:若宫高小于对应孕周数值3 cm,应考虑胎儿生长受限可能。超声是目前最佳的评估FGR方法,评估内容包括羊水量(羊水指数或羊水最大深度),脐动脉血流多普勒,生物物理评分,评估常用指标包括胎儿双顶径、头围、股骨和腹围等可估算胎儿体重。如果估算胎儿体重低于相应孕龄第10个百分位数以下或者胎儿腹围小于相应孕周第10 百分位数以下,考虑FGR。亦可采用超声胎儿腹围监测和超声估测胎儿体质量评估胎儿生长速度,监测间隔为2~3周,可降低FGR 的假阳性率。
1.2 方法
通过查阅文献及结合临床实际,对FGR 的孕产妇妊娠期内相关因素进行综合分析,收集相关指标。
1.3 观察指标
收集指标相关因素进行比较分析,具体包括两组孕产妇自身因素的影响,包括妊娠期高血压疾病、脐带、胎盘、妊娠期肝内胆汁淤积症、双胎、羊水过少等相关并发症,再综合比较两组新生儿的相关并发症发生率、新生儿的预后情况。
1.4 统计学方法
采用SPSS 21.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料以[n(%)]形式表示,组间比较采用χ2检验,单因素分析后进行多因素Logistic回归分析,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组孕产妇自身因素影响的单因素分析
观察组胎儿生长受限孕产妇的妊娠期高血压疾病、脐带异常、胎盘异常、妊娠期肝内胆汁淤积症、双胎以及羊水过少比例高于对照组,差异有统计学意义(P<0.05)(表1)。
2.2 FGR 孕产妇自身因素的多因素分析
妊娠期高血压疾病、脐带异常、胎盘异常、双胎、羊水过少以及妊娠期肝内胆汁淤积症均为FGR 孕产妇的自身因素。
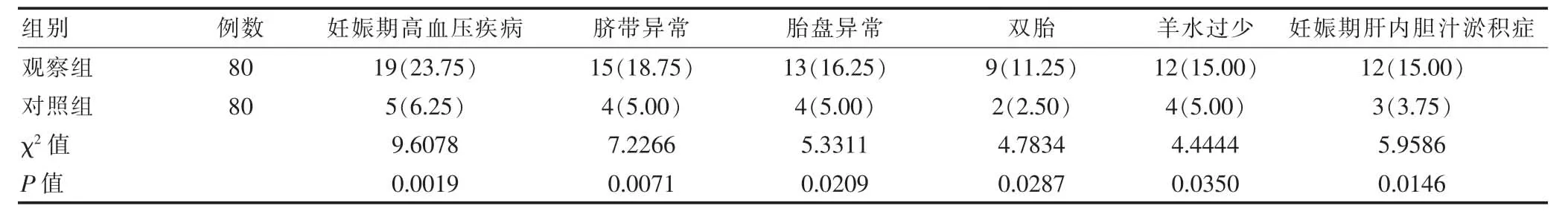
表1 两组孕产妇自身因素影响的单因素分析[n(%)]
2.3 两组新生儿相关并发症发生率及预后情况的比较
观察组FGR 孕产妇中新生儿的窒息率、相关并发症发生率、死亡率及死胎率比例高于对照组,差异有统计学意义(P<0.05)(表3)。
3 讨论
由于女性在从怀孕到分娩过程中,胎儿及胎盘进行发育成长与多种因素有关,母体因素对胎儿的生长发育产生着重要的影响,包括遗传、母体因素以及胎盘血液灌流量等,这些因素的变化可能诱发胎儿出现生长受限症状[6-9]。本研究结果显示,观察组FGR 孕产妇的妊娠期高血压疾病、胎盘异常、脐带异常、双胎、妊娠期肝内胆汁淤积症以及羊水过少比例高于对照组,差异有统计学意义(P<0.05)。即说明母体相关因素的异常可导致胎儿出现生长受限的发生率增加。对于妊娠期高血压疾病孕产妇而言,其自身机体内小动脉痉挛可导致母体子宫胎盘血流量的明显减少,孕妇发生妊娠期高血压疾病的时间越早,上述症状对子宫胎盘的影响就越大[10],可以这样理解,胎儿宫内缺氧情况越严重,胎儿生长受限的危险性也就越高,并且不仅是胎儿生长受限,胎儿的预后也会出现较大的风险[11]。此外羊水过少也是胎盘功能减退的一种表现,胎儿血循环的重新分配,使胎儿肾脏血流量受到影响,降低胎儿的尿液生成,造成胎儿宫内窘迫,诱发胎儿生长受限[12]。
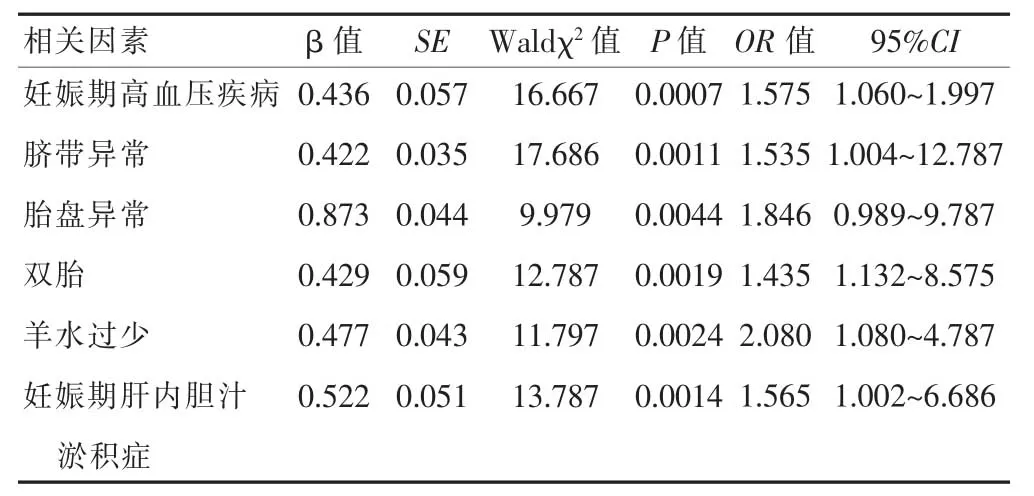
表2 FGR 孕产妇自身因素的多因素Logistic 分析
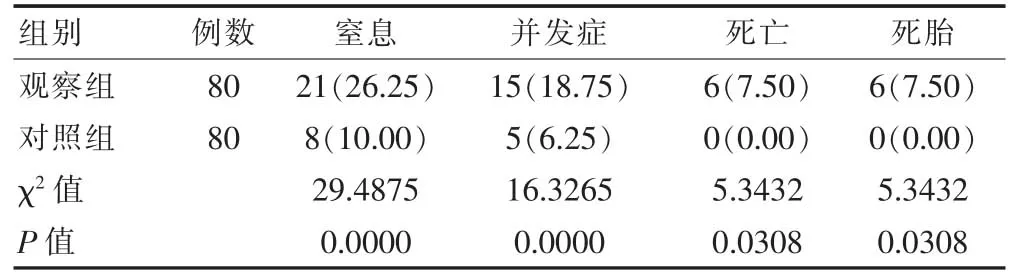
表3 两组新生儿相关并发症发生率及预后情况的比较[n(%)]
本研究结果与王贝等[13]的研究结果相似,在其研究中,回顾性分析了2014年1月~2018年12月孕期超声诊断FGR 的患者,按新生儿足月分娩出生体质量是否达到2500 g,分为低出生体重儿组(组1),正常出生体重儿组(组2),结果显示两组出生体质量、分娩孕龄、脐带因素、母体因素比较,差异均有统计学意义(P<0.05)。由此得出孕期诊断FGR,足月分娩出生体质量与分娩孕龄有关。母体合并症及并发症是影响新生儿出生体质量的重要原因。孕期加强管理,早期发现合并症、并发症并积极治疗,可改善新生儿结局。脐带因素是引起FGR 原因之一,产前不易诊断,孕期需加强监护,防止因脐带因素引起的不良结局。
一般而言,胎儿生长受限还可能合并存在着脐带或是胎盘因素[14],在孕产期时可能会因为脐带受压,脐带极度螺旋,脐带绕颈、缠绕;胎盘血管形成与滋养细胞分化,胎盘炎症及胎盘细胞凋亡等等,其造成胎儿生长受限,导致胎儿宫内缺氧,最终导致胎儿窘迫或是胎儿窒息情况发生,上述情况的出现大大增加的分娩风险,造成新生儿死亡率及死胎的发生率提高[15]。建议该部分窘迫新生儿需立即进行手术治疗,尤其是合并存在妊娠期高血压疾病或是其他合并症的产妇,预防死胎或是死产情况的发生[16]。但由于本次研究中样本选择规模的限制,可能导致研究过程中出现瑕疵,但随着该领域医学研究的深入,在技术的进步及样本容量的扩大化下,其研究结论必将更加清晰详实,为临床提供更有力的参考。
综上所述,孕产妇的母体因素、胎儿、胎盘、及脐带因素均是造成胎儿生长受限的高危因素,建议临床在产前检查时务必进行严格筛查,加大孕妇产前产检知识的宣传与教育,提供产前营养指导服务,促进优生优育工作的顺利进行。
