肠系膜下动脉精准低位结扎联合淋巴结清扫在直肠癌根治术的手术疗效评估
2021-01-29林智远黄志勇王博渊洪铠平
林智远 黄志勇 王博渊 洪铠平
福建省厦门医学院附属龙海市第一医院,福建省龙海市 363100
直肠癌属于临床常见恶性肿瘤,主要是因直肠细胞恶性增生形成的,经研究统计[1],病发率占据癌症的第三位,具有较高的病死率、病残率,目前主要以手术治疗为主[2]。自1958年来,肠系膜下动脉高位结扎是结肠癌最常用的手术方式,能够延长生存时间,但近年来,部分国外学者提出低位结扎术观念,其可保留盆腔自主神经,联合淋巴结清扫术,能够充分、完整切除直肠系膜,彻底清除直肠区域淋巴结[3]。本文进一步分析、对比不同手术方式优势以及在直肠癌患者中的作用,报道如下。
1 资料和方法
1.1 一般资料 将100例直肠癌患者为观察对象,选择单双号随机分为观察组和对照组,此次观察均在2014年3月—2020年3月完成。观察组50例,男29例,女21例,平均年龄(50.39±12.14)岁,肿瘤距肛缘距离(7.75±2.36)cm,肿瘤直径(3.15±1.73)cm,平均病程(11.39±3.63)个月;TNM分期:Ⅰ期29例,Ⅱ期12例,Ⅲ期9例。对照组50例,男28例,女22例,平均年龄(50.44±12.26)岁,肿瘤距肛缘距离(7.61±2.42)cm,肿瘤直径(3.26±1.82)cm,平均病程(11.41±3.57)个月;TNM分期:Ⅰ期30例,Ⅱ期13例,Ⅲ期7例。两组一般资料无统计学差异(P>0.05)。
1.2 诊断标准 符合中国抗癌协会、结直肠肛门外科学组、中华医学会外科学分会共同拟定的《结直肠癌肝转移诊断和综合治疗指南(V2016)》[4]中直肠癌临床诊断标准。出现血便、排便习惯改变、里急后重、便秘、脓血便、腹泻等症状。
1.3 入选标准 纳入标准: (1)术前经影像学检查,确诊为直肠癌,未发现盆腔淋巴结远处广泛转移;(2)年龄28~73岁;(3)符合手术适应证;(4)同意接受随访。 排除标准: (1)不能耐受手术者;(2)合并严重心、肺、肝、肾疾病者;(3)肿瘤侵犯邻近器官,需接受脏器切除术治疗者;(4)术中发现腹腔广泛种植转移,无法完全根治、切除者;(5)术前行放疗或化疗者;(6)既往有腹部手术史者;(7)合并梗阻者;(8)因各种原因行急诊手术者。
1.4 治疗方法 两组均需接受腹腔镜手术治疗。行气管插管全麻,保持截石位(头低足高右倾位),建立气腹,开展5孔法,置入相应大小腹腔镜。本次患者均采用中间入路游离系膜和直肠,辅助切口体外切除肿瘤,在腔镜引导下完成消化道重建。同时在下腹部行一长切口,切开左侧乙状结肠腹膜,分离输尿管左侧内侧,充分暴露左侧髂血管、输尿管,随后切开右侧乙状结肠,从系膜根部锐性分离,在肿瘤上缘10cm切断乙状结肠,将病变肠管远端提起,切开Waldeyer筋膜,分离脂肪淋巴组织,并将Denonvilliers筋膜一并切除,游离直肠后,将全部病变组织切除,吻合直肠断端和乙状结肠断端。置入引流管引流,会阴部切口逐层缝合。观察组采用肠系膜下动脉精准低位结扎联合淋巴结清扫治疗,在左结肠动脉游离出来后结扎,再实施淋巴清扫。对照组采用高位结扎术治疗,在腹主动脉气垫0.5cm以内,肠系膜下动脉根部结扎,并注意淋巴结的清扫。
1.5 观察指标 两组患者接受手术治疗后,需统计手术预期效果,包括手术时间、术中出血量、术后排气时间、淋巴结清扫数目、住院时间以及住院期间共发生的并发症。在术前、术后1个月、术后3个月时评估患者当前Wexner评分(肛门失禁评分表)、QLQ-C30评分(生命质量问卷)。Wexner评分[5]:评估患者当前排便功能,最高分20分,评价内容包括生活方式改变、卫生垫使用情况、液体、固体、气体等,若失禁情况越严重,分数越高。QLQ-C30评分[6]:最高分126分,评估内容包括总体健康状况、社会功能、认知功能、情绪、角色功能、躯体功能,若当前分数越高,代表生活质量越好。同时还需进行随访,在3个月后,统计1次远处转移情况,12个月后,统计1次总生存率和复发率。
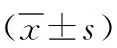
2 结果
2.1 两组手术预期效果比较 两组手术时间、术中出血量、淋巴结清扫数目、住院时间无统计学差异(P>0.05),而观察组术后排气时间短于对照组(P<0.05)。见表1。
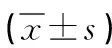
表1 两组手术预期效果比较
2.2 两组并发症情况比较 两组并发症发生率无统计学差异(χ2=0.543,P=0.461>0.05)。见表2。
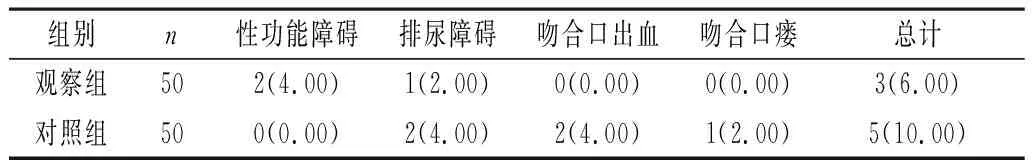
表2 两组并发症情况比较[n(%)]
2.3 两组排便功能评分比较 两组术前Wexner评分无统计学差异(P>0.05)。术后,两组Wexner评分均较术前有所降低(P<0.05),而观察组术后1个月、3个月的Wexner评分低于对照组(P<0.05)。见表3。
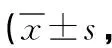
表3 两组Wexner评分比较分)
2.4 两组QLQ-C30评分比较 两组术前QLQ-C30评分无统计学差异(P>0.05)。术后,两组QLQ-C30评分均较术前有所升高(P<0.05),而观察组术后1个月、3个月的QLQ-C30评分高于对照组(P<0.05)。见表4。
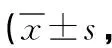
表4 两组QLQ-C30评分比较分)
2.5 两组生存率、转移率、复发率比较 观察组12个月总生存率高于对照组(P<0.05),3个月后远处转移率、12个月复发率低于对照组(P<0.05)。见表5。
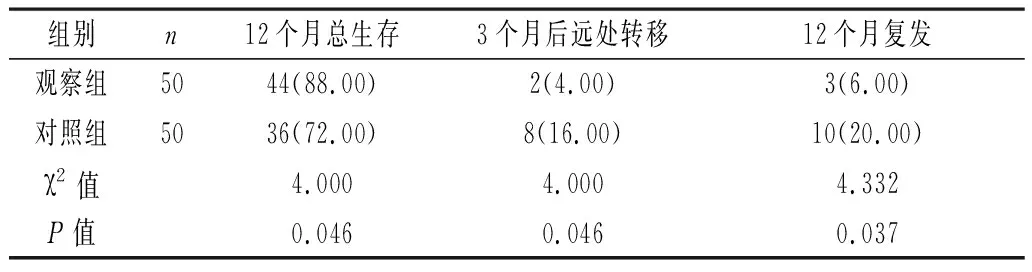
表5 两组生存率、转移率、复发率比较[n(%)]
3 讨论
直肠癌主要是因直肠细胞癌变引发的,诱发因素与遗传、饮食、致癌物质、慢性炎症有关,经数据统计[7],直肠癌发病率随着近年来生活水平提升、饮食结构改变,发病率呈明显上升趋势,早期可出现尿路刺激、腹泻、便秘,若未及时控制,可出现排便困难或障碍,严重影响日常生活,为了缓解病症,目前主要以手术治疗为主。随着影像技术的完善和进步,腹腔镜已成为普外科首选技术,其可避免手术者在手术过程中出现盲区,更好保留术野,保持局部清晰。虽然腹腔镜疗效已得到广泛学者认可,但在手术方案、入路中仍存在争议[8]。目前争议性最大的两类方案为肠系膜下动脉精准低位结扎、肠系膜下动脉精准高位结扎,为了探索更有效的治疗方案,本文便针对两种手术方案进行了深入研究。
从手术预期效果角度分析,两组手术时间、术中出血量、淋巴结清扫数目、住院时间无统计学差异(P>0.05),说明腹腔镜辅助下完成肠系膜下动脉精准结扎能够降低手术风险性,保证周围淋巴结的清扫,获取满意的治疗效果。经研究统计,术后常见并发症为排尿功能障碍,其主要是因术中损伤盆神经丛和副交感神经主干所致,本次结果中,观察组肛门排气时间以及术后1个月、3个月的Wexner评分低于对照组(P<0.05),术后1个月、3个月的QLQ-C30评分高于对照组(P<0.05),说明肠系膜下动脉精准低位结扎更利于术后肛门功能恢复。主要是因高位结扎后血供依赖着结肠中动脉,而一旦直肠血管弓缺失,极易引起结肠供血不足,导致排便功能受损。而低位结扎手术能够维持周围动脉血液灌注,保留了左结肠动脉,更好促进排便功能恢复,缩短术后排气时间,获取满意治疗效果。从安全性角度分析,两组并发症发生率虽无统计学差异,但均存在各自的副作用。其中高位结扎术过程中,需切断根部血管,以便达到淋巴结清除效果,但切除过程中,可影响边缘动脉血供,导致左结肠动脉终末支中两个分支血液循环障碍,极易增加术后吻合口瘘发生率,甚至还需扩大手术范围,达到手术效果。而低位结扎符合肿瘤根治性原则,能够保证淋巴结清扫彻底性,使得血管骨骼化,不仅避免了吻合口瘘的发生,还提高手术安全性,降低并发症发生率,但在手术过程中可引发性功能障碍,故需在术前尽可能通过CTA技术,评估患者侧支循环血管开放情况,以便手术方案针对化拟定。从远期疗效对比,观察组12个月总生存率高于对照组(P<0.05),3个月后远处转移率、12个月复发率低于对照组(P<0.05),说明肠系膜下动脉精准低位结扎联合淋巴结清扫治疗更能保证远期疗效,考虑原因为低位结扎联合淋巴清扫,更好清除全部淋巴结,降低后期复发率和远处转移率,延长生存时间[9]。
综上所述,肠系膜下动脉精准低位结扎相比于高位结扎,更能够促使直肠癌患者排便功能恢复,改善近期生命质量,联合淋巴结清扫术能够降低日后复发率和远处转移率。
