特发性膜性肾病伴高尿酸血症患者的临床特征及病理特点
2021-01-29杨春东
何 明 杨春东 童 瑜
广东省高州市人民医院肾内二科 525200
膜性肾病(Membranous nephmpathy, MN)是一类表现为肾小球基底膜增厚,肾小球基底膜上皮细胞下免疫复合物沉积的疾病,占成年人肾病发病率的20%左右。MN分为继发性MN和特发性MN(Idiopathic MN,IMN),其中IMN是MN的主要类型,占70%左右,且随着生活方式的改变,IMN的发病率显著增加,呈现年轻化的趋势,严重影响患者的生命,为患者的家庭及国家带来巨大的经济负担[1-2]。尿酸是一类嘌呤的代谢产物,如果血液中含量较高,易在血管壁及各组织器官处发生沉积,造成损伤。近年来,越来越多的研究表明,肾病的独立危险因素中,高尿酸血症是重要的一类[3]。因此,为了进一步了解伴高尿酸血症的IMN患者的临床特征及病理特点,为IMN的治疗提供依据,本文选取2015年1月—2019年12月我院收治的150例IMN患者作为观察对象,探究特发性膜性肾病伴高尿酸血症患者的临床特征及病理特点,现汇报如下。
1 资料与方法
1.1 一般资料 选取2015年1月—2019年12月我院收治的150例IMN患者作为观察对象,其中男86例,女64例;年龄22~86岁,平均年龄(43.15±14.15)岁。纳入标准:(1)临床症状符合肾病综合征的相关标准,且经活检确认为IMN;(2)免疫荧光光镜检测结果显示肾小球数量>5个。排除标准:(1)系统性红斑狼疮患者;(2)继发性MN患者;(3)其他感染性疾病;(4)合并肿瘤的患者;(5)精神疾病患者。
1.2 IMN合并高尿酸血症患者的诊断 在正常饮食的条件下,进行非同日两侧空腹血尿酸测定显示:男性患者及绝经后女性患者的血尿酸含量>420μmol/L;绝经前女性>350μmol/L。
1.3 观察指标 经高尿酸血症检测将IMN患者分为血尿酸正常组(106例)和高尿酸血症组(44例)。(1)比较两组患者的性别、年龄、病程、高血压情况及并发症发生情况等一般资料;(2)比较两组患者的一般生化指标,包括血糖水平、24h蛋白尿、血清胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)、总蛋白(TP)、白蛋白(Alb)及尿素氮(BUN)的含量;(3)比较两组患者的病理损伤情况[4],包括肾小管病理分级、小动脉透明变性及小动脉壁增厚。肾小管病理分级分为3级,轻度、中度及重度,程度越高表明损伤越重;小动脉壁透明变性采用光镜检测,病变程度较轻的患者尽在内膜处出现滴状物质的集聚,病变严重的患者血管呈现为透明变性,且无肌细胞残留;小动脉壁增厚包括肾小球球性硬化(硬化区域高于50%)及肾小球的节段硬化(硬化区域低于50%)。
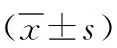
2 结果
2.1 两组患者的一般资料比较 150例IMN患者中,合并高尿酸血症的患者44例,占比29.33%;与血尿酸正常组患者相比,高尿酸血症组患者的年龄较大、病程较长且合并高血压的患者比例显著增加(P<0.05);高尿酸血症组患者中合并血尿及肾功能不全的患者比例略有增加,但两组比较不存在统计学差异(P>0.05),见表1。
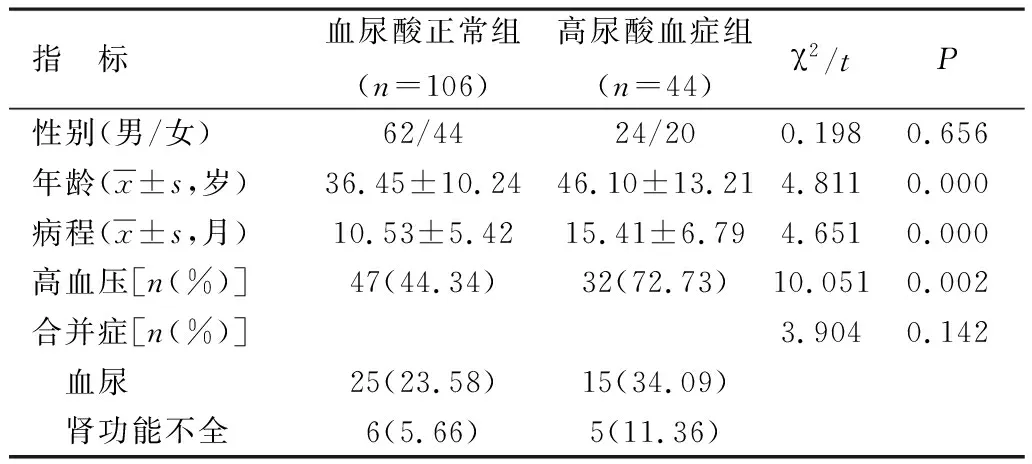
表1 两组患者的一般资料比较
2.2 两组患者生化指标比较 与血尿酸正常组IMN患者相比,高尿酸血症组IMN患者的24h尿蛋白及血清中TC、TG、LDL、HDL、TP及BUN含量显著较高(P<0.05),但两组患者血清中Alb的含量相比无统计学差异(P>0.05),见表2。
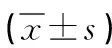
表2 两组患者生化指标比较
2.3 两组患者病理特征比较 与血尿酸正常组IMN患者相比,高尿酸血症组患者肾小管病理分级、小动脉壁透明变性程度及小动脉壁增厚程度均显著较高(P<0.05),见表3。
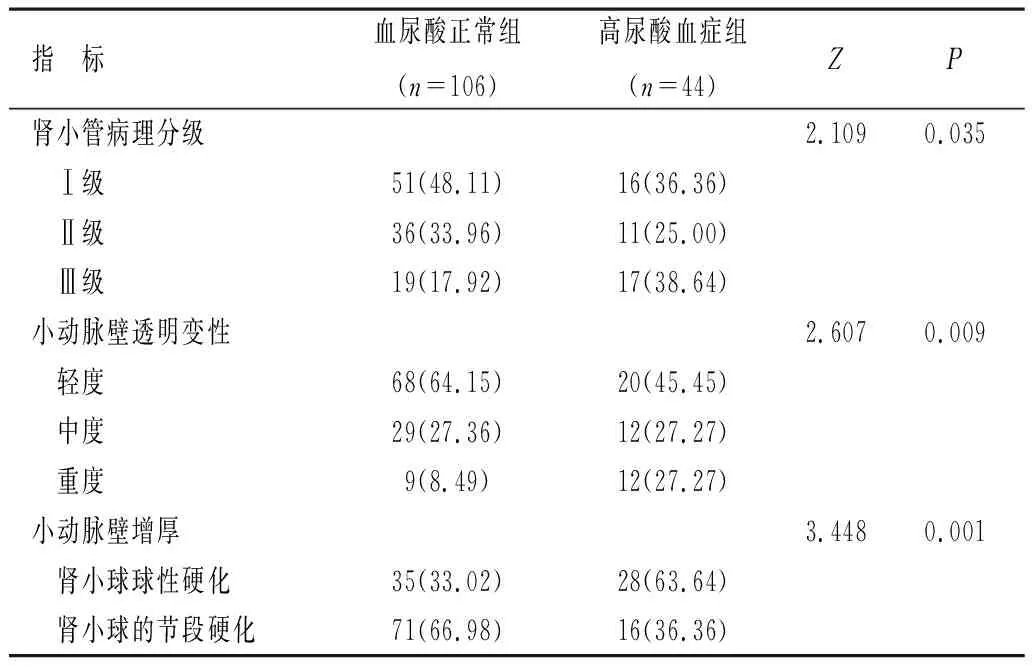
表3 两组患者病理特征比较[n(%)]
3 讨论
在我国,IMN患者占原发性肾小球病变患者的10%左右,是造成蛋白尿的重要因素,同时,IMN的进程呈现多样性,有的患者在后期出现自行缓解或治疗效果佳的情况,有部分患者在10年内进展成为终末期肾病或肾病综合征,也有的患者病情得到缓解后出现再次复发的情况[5]。大量报道显示,个体情况的差异与IMN的疾病进程存在相关性[6]。因此,从多方面探究IMN患者的临床特征与病理特点,对患者的针对性治疗具有重要意义。
尿酸是嘌呤类化合物的终末代谢物,高尿酸血症是由于机体内尿酸堆积在血管壁等位置造成疼痛的疾病。多项研究结果显示,高尿酸血症是高血压、高血脂、糖尿病及动脉粥样硬化等疾病的独立危险因素,且在IMN的发病中也扮演重要角色[7]。尿酸含量增加会导致肾脏血管中内皮素1的含量增加,一氧化氮合酶的活性下降,减少一氧化氮的含量,从而导致血管舒张障碍,损害肾功能[8]。同样的,血脂等含量的升高能够促进尿酸含量的升高,进一步导致高尿酸血症的加剧。而血脂紊乱同样导致肾小球的入球动脉及出球动脉狭窄,损害肾功能。赵黎等[4]的研究显示,伴有高尿酸血症的IMN患者表现出更为严重的肾小球和肾小管病变。黄爱芳等[9]的研究表明,伴有高尿酸血症的IMN患者血脂及肾功能等指标与血尿酸正常的IMN患者具有差异,且病理损伤严重。
本文结果显示,与血尿酸正常组患者相比,高尿酸血症组患者的年龄较大、病程较长且合并高血压的患者比例显著增加,24h尿蛋白及血清中TC、TG、LDL、HDL、TP及BUN含量显著增加。表明伴高尿酸血症的IMN患者的机体损伤加重。从病理特征分析显示,伴高尿酸血症的IMN患者肾小管病理分级为Ⅲ级的患者百分比增加,小动脉壁透明变性重度及小动脉壁增厚严重的患者增加,显示出较为严重的病理病变,与以前的研究结果相似。而IMN患者疾病的进程及预后情况与肾小球的病变程度与血管硬化病变程度具有相关性。有报道显示,血尿酸的升高是新发肾病的独立预测因子[10]。因此,伴高尿酸血症的IMD患者病理损伤加剧,生化指标异常程度高,临床症状明显,可能伴随不良预后,在治疗过程中需要对尿酸含量进行控制。
