CT视觉定量评估及人工智能对进展期新型冠状病毒肺炎严重程度的评估和预测价值
2021-01-27李波李欢姬广海王朋徐聃彭婕
李波 李欢 姬广海 王朋 徐聃 彭婕
1荆州市第一人民医院放射科(湖北荆州434020);2武汉大学中南医院医学影像科(武汉430000)
2019年12月中下旬,湖北省报告了多例群体性肺炎病例[1]。国内科研人员迅速分离出了导致这种肺炎的新型冠状病毒(SARS-CoV-2),其导致的肺炎为新型冠状病毒肺炎(COVID-19)。准确的判断患者严重程度有助于为重症患者提供及时的支持治疗,并改善其预后。加强对普通型患者重症化的早期预警,对降低病死率有重要意义[2-4]。此外,通过准确的评估指导临床分流也有助于合理分配医疗资源[5]。CT在COVID-19 的早期筛查和诊断中起着重要作用[6-9]。但此前关于COVID-19 的CT 成像研究大多为描述性的[10-13],CT 在评估和预测患者病情方面的研究相对较少。本研究分析了肺段累及数量和CT 评分两种定量评估方法在进展期评估和预测COVID-19 严重程度中的价值。AI 目前已经被广泛应用于肺部病变的影像辅助诊断,AI 在评估和预测COVID-19 严重程度中的价值有待研究。
1 资料与方法
1.1 一般资料回顾性分析2020年1月25日至2月25日在我院接受治疗并符合《新型冠状病毒感染的肺炎诊治方案(第六版)》[14]诊断标准的患者。纳入标准如下:(1)有明确的发病时间。(2)发病后第6-9 天未转重症前至少完成过一次CT 检查。(3)无肺部基础疾病。轻型患者CT 检查无肺部异常排除在本研究之外。共入组86 例COVID-19 患者,男51 例,女35 例,年龄21 ~85 岁,平均年龄(50 ± 17)岁。
根据新型冠状病毒感染肺炎诊治方案临床分型,将患者分为两组:普通型组和重型-危重型组。所有普通型患者均具有COVID-19 的临床症状和CT表现。重型-危重型患者符合以下任何条件:呼吸窘迫,呼吸频率≥30 次/min;静态氧饱和度≤93%;PaO2/FiO2≤300 mL 汞柱;需要机械通气或出现休克、呼吸衰竭;需要ICU 监测和治疗的其他器官衰竭。入组86 例患者中,重型-危重型31 例,普通型55 例。收集的临床数据包括年龄、性别、症状发作后进行CT 检查的时间、基础疾病和转归。本研究通过湖北省荆州市第一人民医院伦理委员会审核批准(伦审第K20200202 号)。
1.2 CT 检查方法和影像学评估采用美国GE Optima CT520、荷兰Philips Brilliance16 CT 扫描仪,所有扫描均在吸气结束时仰卧位情况下进行,扫描范围从肺尖到膈肌肺底。扫描参数如下:管电压120 kVp,管电流70 ~150 mAs,重建矩阵512 ×512,层厚5 mm,层间距5 mm,重建层厚1.25 mm。
由两名有7年和9年放射诊断经验的医师盲法独立阅片,出现分歧由第三名胸部组高年资放射科医师进行判读。根据CT 薄层图像和多平面重建图像对所有患者进行阅读和评估。肺窗窗宽W=1 500 HU,可适当调整窗位范围(-500 ~-800 HU),以显示病灶清晰为佳。CT 视觉定量评估方法如下:(1)根据肺段累及数量评估:记录每位患者的肺段累及数量,左肺和右肺均以10 个肺段计算,最小值为0,最大值为20。(2)根据CT 评分评估:评估每个肺叶病灶体积所占比例,得分分别为0(0%)、1(1% ~5%)、2(5% ~25%)、3(26% ~50%)、4(51% ~75%)或5(76% ~100%)。总分通过将五个叶得分相加得出,最小值为0,最大值为25。此外,对胸部CT 图像的以下特征影像表现进行了评估:磨玻璃影,实变,“铺路石”征,胸膜下线和胸腔积液。
应用依图AI 软件(上海依图网络科技有限公司)评估患者严重程度,在PACS 系统中选取患者图像,软件基于深度学习技术可实现病灶自动检出、病灶分割、精准量化,自动分析患者病灶范围、体积及密度,并根据以上检测数据自动判断病人严重程度,严重程度评估分为4 类:轻度、中度、重度、危重。普通型组患者对应预判为轻度及中度则为正确,重型及危重型组患者对应预判为重度或危重则为正确。
1.3 统计学方法采用SPSS 23.0 软件进行统计学分析。定性资料采用频数和率表示,定量资料符合正态分布采用(x±s)表示,不符合正态分布采用M(P25,P75)表示。组内相关系数用于测试两名放射工作者评估CT 评分和累及肺段数量的一致性。ICC 值<0.4、0.4 ~0.75 和>0.75 分别表示差、中等和良好的一致性。普通组和重型-危重型组的CT评分和肺段累及数量为非正态分布,采用Mann-WhitneyU检验进行比较分析;分类变量采用χ2检验,P<0.05 为差异具有统计学意义。利用ROC 曲线评价CT 评分和累及肺段数量评估和预测重型-危重患者的能力,并确定最佳截断值。
2 结果
2.1 一般临床资料收集了86 例COVID-19 患者的一般资料。表1 列出了患者的年龄、性别、基础疾病和转归情况。患者最终临床分型如下:重型-危重型31 例(36.1%),其中危重型10 例(11.7%),重型21 例(24.4%);普通型55 例(63.9%)。患者首发症状以发热为主,共78 例,其中25 例同时伴有干咳,其他首发症状包括乏力2 例、肌痛2 例、腹泻及腹痛3 例、咽痛1 例。重型-危重型患者由发病转重症时间为7 ~18 d,平均时间为(10.6±2.0)d。
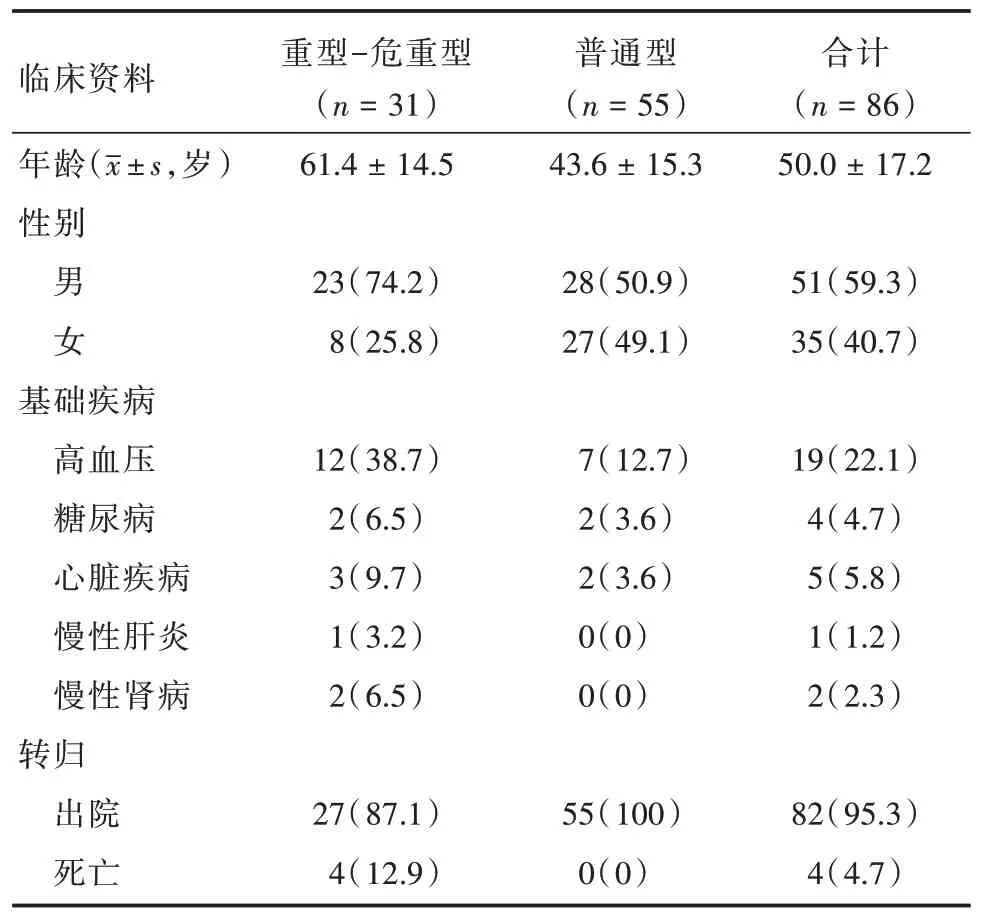
表1 普通型及重型-危重型COVID-19 患者一般资料Tab.1 General information of ordinary and severe-critical COVID-19 patients 例(%)
2.2 CT 视觉定量评估一致性测试结果两位观察者CT 视觉定量评估的测试结果显示出良好的一致性。在评估CT 评分时,两名观察者的ICC 值为0.948(95%CI:0.921 ~0.966)。在评估受累肺段数量时,两名观察者的ICC 值为0.995(95%CI:0.993 ~0.997)。
2.3 普通型和重型-危重症型肺部CT 影像表现比较重型-危重型组的CT 评分和肺段受累数量明显高于普通组(P<0.001)。两组间GGO 的发生率无明显差异。重型-危重型组的实变、胸膜下线和“铺路石”征的发生率高于普通组,但差异无统计学意义(表2)。
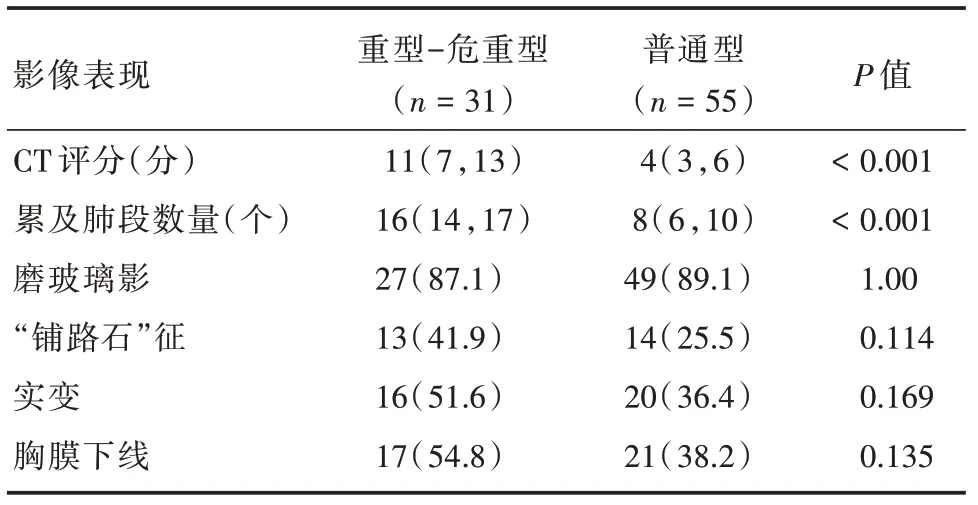
表2 普通型及重型-危重型COVID-19 患者CT 表现差异Tab.2 Differences in CT manifestations of ordinary and severe-critical COVID-19 patients例(%)
2.4 CT 视觉定量评估和AI 评估、预测重型-危重型COVID-19 的能力CT 评分预测重型-危重症COVID-19的AUC为0.879(95%CI:0.800 ~0.957),阈值8.5 的敏感性为71.0%,特异性为90.9%(图1)。肺段累及数量预测重型-危重症新型冠状病毒肺炎的AUC为0.883(95%CI:0.806 ~0.960),阈值10.5的敏感性为87.1%,特异性为81.8%(图2)。AI 判断31 例重型-危重型患者结果为:轻度2 例、中度5 例、重度14 例、危重10 例;判断55 名普通型患者结果为:轻度37 例、中度14 例、重度4 例、危重0 例。AI 预判重型-危重型COVID-19 的敏感性为77.4%,特异性为92.7%。

图1 CT 评分评估和预测重型-危重型COVID-19 的ROC曲线Fig.1 The ROC curve of CT score evaluation and prediction of severe-critical COVID-19

图2 肺段累及数量评估和预测重型-危重型COVID-19 的ROC 曲线Fig.2 The ROC curve of number of lung involvement evaluation and prediction of severe-critical COVID-19
3 讨论
成功治疗重型-危重型病例是降低并发症和病死率的关键,及早发现或提前预测重症患者对降低病死率至关重要。本研究表明CT 视觉定量评估及人工智能可用于评估和预测COVID-19 的严重程度,为临床普通型患者重症化提供早期预警。
目前COVID-19 的CT 表现分期并无大数据支持,PAN 等[10]在动态观察CT 图像的基础上,将CT 病变的进展大致分为三个阶段:早期(发病后0 ~5 d),进展期(发病后6 ~9 d)和爆发期(发病后10 ~13 d)。此前研究表明,COVID-19 患者在症状发作后的第二周发展最为迅速[10-12],此阶段患者病情评估至关重要。因此本研究选择了症状发作后6 ~9 d 的CT 图像进行回顾性研究,因为此阶段CT图像不仅可以评估患者的严重程度,而且对病人后期进展有一定的预测作用。有研究认为CT 显示肺部病灶体积占全肺比例与病人严重程度存在相关性[15],本研究发现肺段受累个数与肺叶受累体积均与患者严重程度具有相关性。此外,进展期肺部病灶范围越广、体积越大(CT 评分高或肺段累及数量多),暴发期肺部受累情况也会越严重(图3),患者则更可能发展为重症。如果在进展阶段肺部病灶范围较小、体积较小(图4),则预后会相对较好。这表明在进展期对COVID-19 患者进行肺部CT 监测对于患者的病情评估及预测具有重要意义。
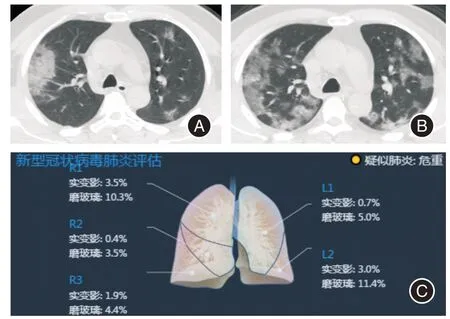
图3 1 例52 岁确诊COVID-19男性患者Fig.3 A 52-year-old male patient was diagnosed with COVID-19

图4 1 例46 岁确诊新型冠状病毒肺炎女性患者Fig.4 A 46-year-old female patient was diagnosed with COVID-19
肺段受累数量或CT 评分两种定量评估方法均能评估和预测COVID-19 患者的严重程度,两种方法功效相近(AUC 分别为0.883、0.879)。肺段累及数量在评估和预测重型-危重型患者方面具有更高的敏感性,但特异性低于CT 评分。本研究在评估CT 图像过程中发现所有重症患者均累及到双肺多个肺段,并且累及肺段个数与严重程度存在一定相关性,尤其是早期就表现出双肺多发弥散病灶的患者更可能发展为重症患者。考虑到筛查重症患者的目的,以肺段累及数量作为筛查标准要优于CT 评分。仅根据肺段累及数量判断患者严重程度会出现误判的情况,分析其原因,可能因为部分进展期患者肺内病灶虽为多发,但病灶体积较小且多表现为纯磨玻璃密度时患者肺功能受影响相对较小,此类患者早期给予适当支持治疗的情况下部分并未进展为重症患者。CT 评分根据评估各肺叶肺部病灶体积比例进行定量评估,此种方法特异性较高,但敏感性稍低,考虑可能因为不同患者病灶进展快慢存在差异,部分患者在发病6 ~9 d 还处于病灶进展较早期阶段,其体积占肺叶比例较小,因此CT 评分较低。
已有研究将AI应用于COVID-19与社区获得性肺炎的鉴别诊断中,发现AI 具有较高的诊断正确率[16]。本研究发现AI在评估和预测COVID-19严重程度方面同样具有价值。本研究中的AI 平台可以定量计算每个肺叶实变及磨玻璃病灶体积所占百分比例,同时提供病灶密度直方图,从而客观评价肺部病灶密度及体积。与CT 视觉定量评估方法比较,AI 具有最高的特异性,考虑可能与AI 综合考虑了病灶的分布、密度与体积多方面因素有关,其敏感性介于两种视觉定量评估方法之间。AI 敏感性并非最高,因此并非最佳筛查重症患者的手段,但相比传统评估方法,AI 检出速度更快、病灶分割更为精准、定量评估更具有客观性及稳定性,可自动分析病人病灶范围、体积及密度,是一种有效的影像辅助诊断工具。CT 视觉定量评估结合AI 可以快速为我们提供更为准确的评估和预测信息。
本研究发现,普通型和重型-危重型COVID-19患者比较,累及肺段数量和CT 评分存在显著差异,这与以往的研究结果一致[17]。磨玻璃影在普通型和重型-危重型患者中都很常见。与普通型相比,重型-危重型患者发生实变、胸膜下线和“铺路石”征比例更高,但差异无统计学意义,这与一项多中心研究的结果一致[18]。仅根据病变的形态和密度评估和预测患者的严重程度价值有限,需结合病灶累及范围和体积综合分析;当患者肺部病变体积相近时,出现实变和“铺路石”征的患者较仅出现磨玻璃影的患者更易发展为重症。本研究中两例患者出现少量胸腔积液,而这两例患者均进展为危重型,这可能提示出现胸腔积液患者预后较差。4 例死亡病例中有3 例病人肺部病灶体积占肺部总体积比例均超过了70%,CT 评分均超过20,这也提示肺部病变体积与病人预后相关。
CT 检查对评估患者病情进展具有重要意义,但检查频次过多还需考虑患者接受辐射剂量问题,中华医学会放射学分会建议非重症患者可5 ~7 d 复查,重症患者可根据临床情况增加检查频次[19-20]。与年轻患者相比,老年患者发病后转重症时间更短,病变进展更快,考虑可能与老年患者免疫力更低或多合并基础疾病有关。因此,对确诊的老年患者应采取更早期更密切的监测。
此项研究有一定局限性。首先,本研究纳入的重症患者偏少,老年患者的比例较高,从而限制了统计结果的可靠性。所以有必要对更多的重症患者,尤其是年轻的重症患者进行进一步的研究。其次,本研究仅从影像学角度评估和预测疾病的严重程度,没有全面分析患者的临床特征和实验室检查结果,临床评估需结合患者临床表现及多种检查方法综合评估患者病情。此外,本研究没有考虑治疗过程中早期临床干预对结果的影响。
总之,CT 视觉定量评估和AI 通过对患者进展期CT 图像进行评估,可以为临床普通型患者重症化提供早期预警,为临床分流患者和指导治疗提供依据。AI 是一种较为可靠的影像辅助诊断工具,可用于临床病情评估。
