肺炎支原体感染诱发小儿哮喘的临床分析
2021-01-21黄凤梅魏洪妍
周 慧,黄凤梅,魏洪妍
(大庆油田总医院,黑龙江 大庆 163001)
哮喘在儿科中十分常见,其发病机制复杂,由于多种诱因引发,多数合并嗜酸粒细胞炎症浸润,与遗传、外部环境等因素息息相关。肺炎支原体属于社区感染的主要诱因,由于肺炎支原体诱发的感染患儿数量越来越多,在这一方面,怎样防控成为临床中的难点[1]。研究显示,肺炎支原体、小儿哮喘之间关系密切,为了探讨肺炎支原体感染诱发小儿哮喘的相关机制,现对收治的相关资料进行回顾与分析。
1 资料与方法
1.1 一般资料
将2019年1月~2019年12月在本院治疗的102例合并支原体感染的哮喘患儿作为研究对象,男50例,女52例,年龄为1~9岁,平均年龄(5.17±1.20)岁,其中,23例合并家族哮喘史,38例为初发患者。病程为2~12d,平均病程(5.23±0.94)d。纳入标准:①符合临床中关于《实用儿科学》的相关诊断标准;②临床检查强确诊为哮喘;③MPlgM抗体、咽拭子检查结果为阳性;④监护人知情同意。排除标准:①合并其他病原体感染;②合并先天性心肺疾病;③有其他喘息性疾病。将本组102例患儿纳入观察组。将同期在我院进行治疗102例未合并支原体感染的哮喘患儿作为对照组,男56例,46例,年龄为1~10岁,平均年龄(6.28±1.30)岁。在性别、年龄等一般资料上,观察组哮喘患儿,对照组患儿无明显差异(P>0.05)。
1.2 研究方式
对于两组,均采用血尿等常规检查方式,采集空腹静脉血,应用免疫放射法来测定血清总IgE水平,应用酶联免疫分析法测定特异性抗体低度。应用X线检查,对比两组临床表现,测定白细胞计数(WBC),血清C反应蛋白(CRP)、降钙素原(PCT),使用全自动免疫分析仪来测定免疫球泛白水平。
1.3 评估指标
对比两组的X线特征、临床表现以及实验室指标。
1.4 统计学方法
本次实验数据采用专业化的分析软件进行统计学分析(SPSS21.0),其中,计量资料采用均数±标准差(±s)来表示,组间对比采用t检验,计数资料对比采用x2检验,以P<0.05为差异有统计学意义。
2 结 果
从临床症状来看,观察组在喘息时间、持续发热时间以及咳嗽时间上,都比对照组更为严重。上述数据组间比较差异显著(P<0.05),差异有统计学意义。详见表1:
在X线表现上,两组肺气肿发生率无显著差异,而观察组纹理增强率低于对照组,斑片影高于对照组,上述数据组间比较差异显著(P<0.05),差异有统计学意义。详见表2:
在实验室指标上,观察组CRP水平更高,两组差异显著,上述数据组间比较差异显著(P<0.05),差异有统计学意义。在其他指标上,观察组、对照组之间无明显差别。详见表3:
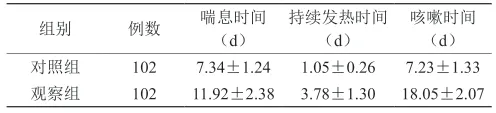
表1 两组临床症状对比分析
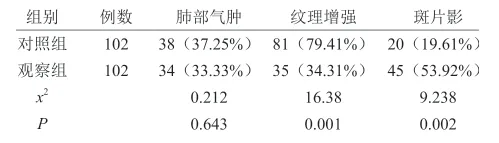
表2 两组X线结果对比

表3 两组实验室指标对比分析
3 讨 论
在社会经济发展下,环境污染问题越来越严重,小儿哮喘的发生率也呈现出递增趋势,发病年龄越来越小,给患儿的生命带来了严重影响,若在这一时期未得到科学有效的干预,会导致哮喘延伸至成年,损伤肺功能[2]。小儿哮喘的发生与环境、遗传、患儿免疫力均有密切关系,诱发小儿哮喘的主要病原体为肺炎支原体,数据显示,在近年新发患儿病例中,由于肺炎支原体引起的哮喘占比高达23.2%。肺炎支原体病原体与尿液病毒相当,形态多样,没有细胞壁,可通过飞沫传播,因此,很易造成感染[3]。在出现肺炎支原体感染后,会通过特异性抗原诱发细胞因子与抗体,表现出变态反应,引发哮喘,还会损伤黏膜屏障,侵入外源性抗原,让呼吸道丧失平衡,表现出变态反应性炎症。肺炎支原体的侵入还会导致机体释放出氧自由基,增加气道黏膜反应,引发轻刺激,分泌大量黏膜液体[4]。
在发生哮喘后,要予以患儿重视,明确是否由于肺炎支原体感染引起,采用对症措施。根据本组研究结果显示,从临床症状来看,观察组在喘息时间、持续发热时间以及咳嗽时间上,都比对照组更为严重。在X线表现上,两组肺气肿发生率无显著差异,而观察组纹理增强率低于对照组,斑片影高于对照组。在实验室指标上,观察组CRP水平更高,两组差异显著,上述数据组间比较差异显著(p<0.05),差异有统计学意义。可见,合并肺炎支原体感染的患儿,发热、咳嗽、喘息时间较长,X检查斑片影更严重,说明肺炎支原体会对患儿肺组织产生更严重的影响。在观察组中,CRP水平更高,这就表现,肺炎支原体引起的感染炎性反应程度更为严重,通过各项临床指标和临床检查,能够明确哮喘类型,从而针对性的制定治疗方案,提升疗效。
因此,相较于非支原体肺炎诱发的哮喘相比,由于支原体肺炎引发的哮喘症状更为严重。因此,对于哮喘患儿,要及时开展实验室检查,予以高度重视,在提升疗效的同时,控制好复发率,改善患儿预后。
