超高频电波刀宫颈环切术与宫颈冷刀锥切术治疗宫颈上皮内瘤变的临床效果比较
2021-01-06王玉莹赵春艳
王玉莹 袁 晔 赵春艳
1.徐州医科大学附属第三医院妇产科,江苏徐州 221000;2.无锡太湖学院护理学院,江苏无锡 214064
宫颈上皮内瘤变(CIN)作为较常见的女性恶性肿瘤——子宫颈癌的癌前病变,常发生于25~35岁妇女群体,其发病机制为位于宫颈上皮层内的正常细胞逐渐被不同程度异常细胞所代替,从而发展为宫颈浸润癌。有关资料显示,全球每年因宫颈癌死亡人数达到23 万,并且其发病率以每年3%~5%的速度急剧上升。因此,建立一套较为完整的宫颈疾病普查计划以及时发现并治疗宫颈癌前病变成为现代医学的重要课题[1-2]。目前,本病主要以手术治疗为主,鉴于发病群体的年轻化,患者对CIN 的手术要求已从简单的切除病灶开始转向于保护术后生育功能,因此临床妇科医生开始更多地关注手术治疗CIN 对术后妊娠及分娩的影响[3-5]。宫颈冷刀锥切除术(CKC)及超高频电波刀宫颈环切术(LEEP)均为近年来逐渐被应用于临床治疗的术式。为比较两种术式对患者围生结局的影响,本研究选取徐州医科大学附属第三医院收治的200例CIN 患者作为研究对象,分别实施CKC 与LEEP治疗,比较两种方法的效果,现报道如下。
1 资料与方法
1.1 一般资料
选取徐州医科大学附属第三医院2016年5月~2018年5月收治的200例CIN 患者作为研究对象,按照抽签的方法分为观察组(100例)和对照组(100例)。两组患者的一般资料比较,差异无统计学意义(P>0.05)(表1),具有可比性。本研究经医院医学伦理委员会审查并批准施行。
表1 两组患者一般资料的比较(±s)
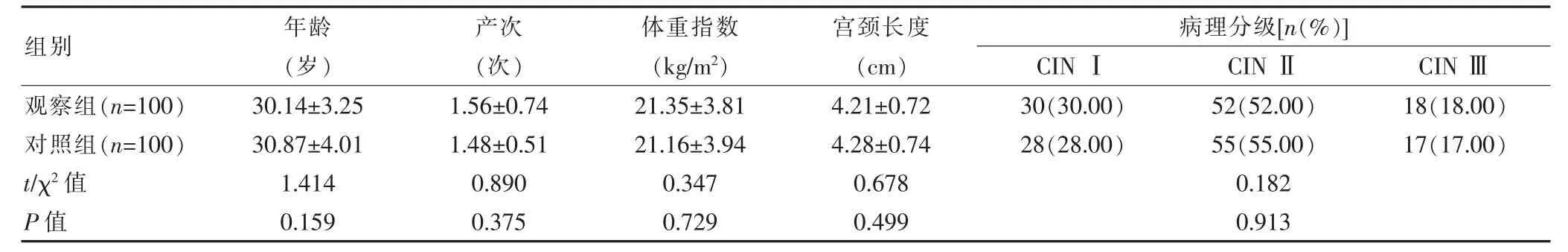
表1 两组患者一般资料的比较(±s)
组别年龄(岁)观察组(n=100)对照组(n=100)t/χ2值P值30.14±3.25 30.87±4.01 1.414 0.159产次(次)1.56±0.74 1.48±0.51 0.890 0.375体重指数(kg/m2)宫颈长度(cm)21.35±3.81 21.16±3.94 0.347 0.729 4.21±0.72 4.28±0.74 0.678 0.499病理分级[n(%)]CIN Ⅰ CIN Ⅱ CIN Ⅲ30(30.00)28(28.00)52(52.00)55(55.00)0.182 0.913 18(18.00)17(17.00)
1.2 纳入标准
①经磁共振及超声、病理等辅助检查,符合第8版《妇产科学》[6]对CIN 的诊断;②年龄25~35岁;③经病理诊断为CIN Ⅰ、Ⅱ或Ⅲ级[7-8];④术后有受孕意愿;⑤患者及其家属知情同意并签署知情同意书。
1.3 排除标准
①既往于妊娠期间行宫颈环扎治疗;②心、肝、肾及血常规经检查有明显异常;③既往有反复流产史、早产史或难产史;④近1 周内使用过性激素药物;⑤因精神问题或其他原因不能配合完成研究。
1.4 手术方法
两组均于术前进行常规检查,于月经期结束后3~7 d 内进行手术,采用局部麻醉,皆行膀胱截石位,并用0.5%碘伏液对外阴及肛门进行常规消毒,置绝缘型窥器于阴道,并用5%醋酸及卢戈氏碘液涂抹宫颈以确认病灶区域。观察组采用深圳市金科威实业有限公司生产的Model HF-120 高频电刀进行360°环形切除,以宫颈12:00 处为出发点进行顺时针方向环切,在此过程中利用球形电极创面电凝止血,并置入碘仿纱条,按压止血,1~2 d后将其取出。对照组对子宫颈进行牵拉固定,用手术刀楔形切入宫颈内口,对宫颈外环高约15 mm 处及内环锥高20~25 mm 处进行切除,给予电笔电凝或可吸收性缝线止血,并置入碘仿纱条,按压止血,1~2 d后将其取出。术后每2 周对宫颈恢复情况进行探查,并于6个月后根据宫颈恢复情况告知患者是否可以受孕,受孕成功后每2个月进行1次随访。
1.5 观察指标及评价标准
①记录并比较两组患者的手术时间、术中出血量、术后出血量、子宫颈修复时间、阴道分泌物排出时间及住院时间;在患者术后半年返院复检时对患者子宫颈分泌物进行高危型人乳头状瘤病毒(HPV)进行检测,比较两组术后高危型HPV 感染率。②分别抽取两组患者术前及术后24 h 空腹静脉血5 mL,采用EDTA-K3 抗凝,并用血液分析仪计数法检测两组患者的血液内白细胞计数(WBC),仪器为日本希森美康公司生产的sysmex XT-2000i型全自动血细胞分析仪;分离静脉血血清后,采用免疫比浊法检测患者血清中C反应蛋白(CRP)水平,仪器为仪器为德国西门子ADVIARCentaur XPT 全自动化学发光仪,试剂盒购于美国Roche公司;记录两组患者术前及术后24 h的心率,并采用焦虑自评量表(SAS)[9]对两组患者的心理状况进行评估,SAS≥50分表示处于焦虑状态,分数越高表示其焦虑状态越严重。③在两组患者被告知可受孕后每隔2个月进行1次随访,观察患者妊娠情况并比较两组围生期早产、胎膜早破、剖宫产、新生儿窒息、低出生体重儿、产后出血、宫颈损伤及生殖道感染发生情况。④观察并比较两组患者手术至围生期结束期间的并发症发生情况。
1.6 统计学方法
采用SPSS 22.0 统计软件处理数据,计数资料用百分率(%)表示,采用χ2检验或连续校正χ2检验;计量资料以均数±标准差(±s)表示,两组间比较采用T检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者围术期一般资料的比较
观察组的手术时间、子宫颈修复时间及住院时间短于对照组,术中出血量、术后出血量少于对照组,术后高危型HPV 感染率低于对照组,差异有统计学意义(P<0.05)。两组的阴道分泌物排出时间比较,差异无统计学意义(P>0.05)(表2)。
2.2 两组手术前后应激反应及心理焦虑情况的比较
两组术后的CRP、WBC、心率均高于术前,且观察组术后的CRP、WBC、心率低于对照组,差异有统计学意义(P<0.05);两组术后的SAS评分低于术前,且观察组术后的SAS评分低于对照组,差异有统计学意义(P<0.05)(表3)。
2.3 两组患者术后围生结局的比较
观察组术后的妊娠率高于对照组,低出生体重儿、胎膜早破及生殖道感染发生率低于对照组,差异有统计学意义(P<0.05)。两组患者早产、剖宫产、新生儿窒息、产后出血及宫颈损伤发生率比较,差异无统计学意义(P>0.05)(表4)。
2.4 两组患者并发症发生情况的比较
两组的术后并发症总发生率的比较,差异无统计学意义(P>0.05)(表5)。本研究中,两组患者共出现20例并发症,经对症治疗后好转。
表2 两组患者围术期一般资料的比较(±s)
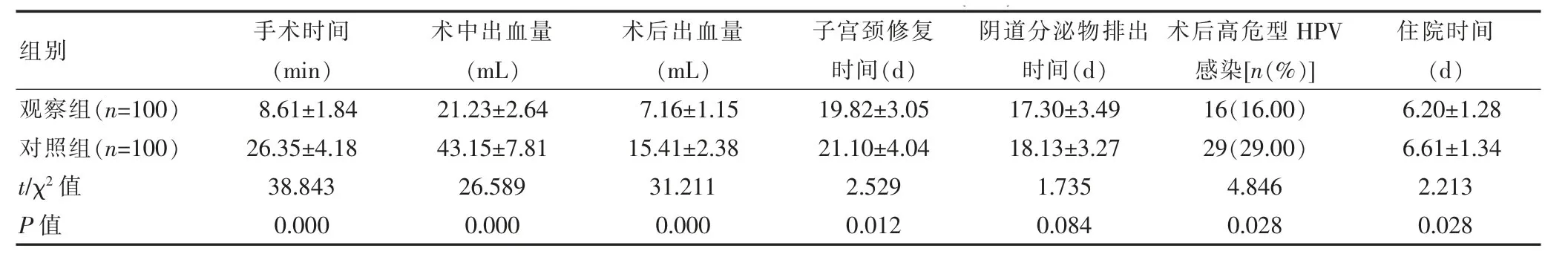
表2 两组患者围术期一般资料的比较(±s)
组别 手术时间(min)观察组(n=100)对照组(n=100)t/χ2值P值8.61±1.84 26.35±4.18 38.843 0.000术中出血量(mL)术后出血量(mL)子宫颈修复时间(d)阴道分泌物排出时间(d)术后高危型HPV感染[n(%)]21.23±2.64 43.15±7.81 26.589 0.000 7.16±1.15 15.41±2.38 31.211 0.000 19.82±3.05 21.10±4.04 2.529 0.012 17.30±3.49 18.13±3.27 1.735 0.084 16(16.00)29(29.00)4.846 0.028住院时间(d)6.20±1.28 6.61±1.34 2.213 0.028
表3 两组手术前后应激反应及心理焦虑情况的比较(±s)
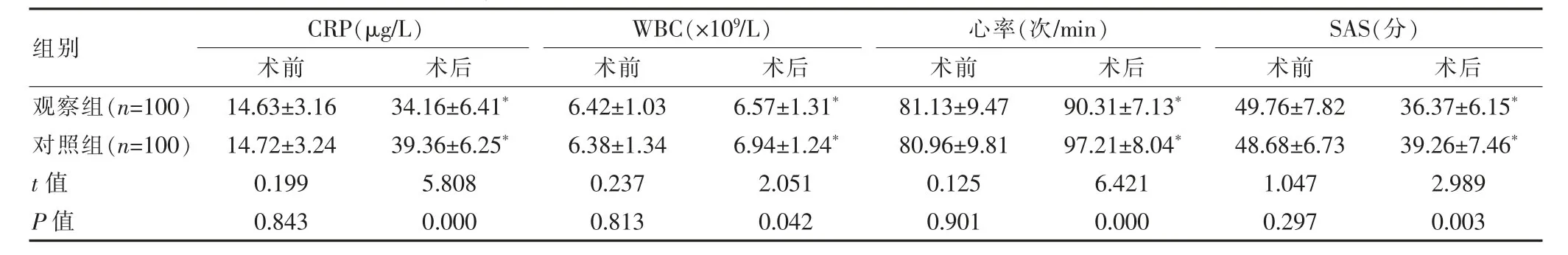
表3 两组手术前后应激反应及心理焦虑情况的比较(±s)
与本组术前比较,P<0.05
组别 CRP(μg/L)术前 术后WBC(×109/L)术前 术后心率(次/min)术前 术后观察组(n=100)对照组(n=100)t值P值14.63±3.16 14.72±3.24 0.199 0.843 34.16±6.41*39.36±6.25*5.808 0.000 6.42±1.03 6.38±1.34 0.237 0.813 6.57±1.31*6.94±1.24*2.051 0.042 81.13±9.47 80.96±9.81 0.125 0.901 90.31±7.13*97.21±8.04*6.421 0.000*SAS(分)术前 术后49.76±7.82 48.68±6.73 1.047 0.297 36.37±6.15*39.26±7.46*2.989 0.003
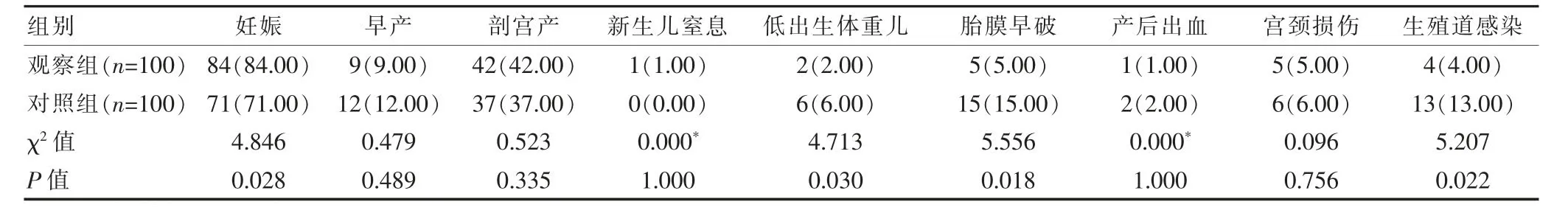
表4 两组患者术后围生结局的比较[n(%)]
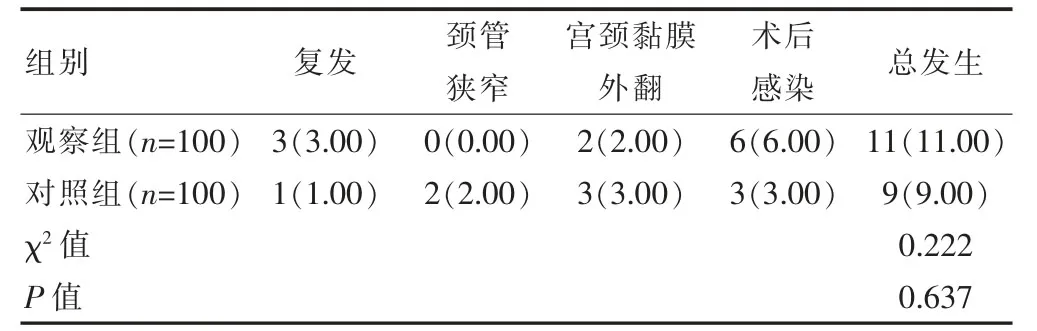
表5 两组患者并发症发生情况的比较[n(%)]
3 讨论
子宫颈癌又称宫颈癌,是妇科较常见的恶性肿瘤之一,发病率占女性生殖系统恶性肿瘤首位,严重威胁妇女的生命健康安全。但与其他恶性肿瘤不同的是,其病因较为明确,多由人类乳头瘤病(HPV 感染)、性行为及分娩次数、免疫力等因素造成,故又被称为可预防肿瘤[10]。CIN 就是与宫颈癌密切相关的一组癌前病变,虽然大多数CIN 有较强自愈性,但仍有一部分CIN 存在癌变潜能,而且有长达5~10年不等的潜伏期。近年来,随着人们生活水平的提升、思想及生活行为的日益开放,CIN 发病群体不仅呈年轻化趋势,其发病率也逐渐上升[11-12]。及早发现并积极治疗CIN,不仅可降低宫颈癌发病率及死亡率,更能减少年轻未育女性不孕风险,因此选择更适宜的手术方式治疗CIN 成为现代医学的当务之急。
本研究结果显示,两组的阴道分泌物排出时间差异无统计学意义(P>0.05),观察组的手术时间、子宫颈修复时间及住院时间短于对照组,术中出血量、术后出血量少于对照组,术后高危型HPV 感染率低于对照组,差异有统计学意义(P<0.05),提示LEEP 切除术具有手术速度快、出血少、术后恢复迅速等特点。LEEP利用高频电波所生成的强热使得病变组织迅速被切除,同时对切口处及时进行电灼止血,减少对邻近组织损伤,且切口小,甚至可不用缝线,再加上仪器操作起来更为简便,因此对患者造成的损伤更小,出血更少,术后恢复速度也较CKC 更快。高危型HPV 多位于子宫颈鳞柱交界处的储备细胞内,手术切除鳞柱交界的同时也消除了高危型HPV 病毒,而LEEP可能对高危型HPV 病毒的消除更为彻底,这与刘玲[13]关于LEEP 切除术治疗CIN 患者的评价相一致。
观察组术后的CRP、WBC、心率均高于术前,且低于对照组术后,差异有统计学意义(P<0.05);观察组术后的SAS评分均低于术前及对照组术后,差异有统计学意义(P<0.05),提示LEEP 切除术对患者造成的应激反应更小,且更能缓解患者的心理焦虑症状。当患者进行手术时,体内炎症水平增高,免疫力降低,而CRP、WBC 计数会呈现较高表达,两者较敏感地反映了人体炎症水平及感染情况,LEEP 利用高频电波产生的强热处理细胞形成切口,对人体创伤较小,且有助于术后快速恢复,减少了患者对手术的应激反应;CIN 属于癌前病变,不少患者由于对其缺少认知,会让内心积压较多不良情绪,而术后不适及恢复程度则直接影响这种焦虑,LEEP 由于其具有切口小、出血少、疼痛低且恢复快等特点,可以减轻患者焦虑,术后恢复更快,形成良性循环[14-15]。
两组患者术后早产、剖宫产、新生儿窒息、产后出血及宫颈损伤发生率比较,差异无统计学意义(P>0.05),观察组的术后妊娠率高于对照组,低出生体重儿、胎膜早破及生殖道感染发生率低于对照组,差异有统计学意义(P<0.05),提示LEEP 切除术对生育功能影响较小,并且能减轻低出生体重儿、胎膜早破及生殖道感染等不良妊娠发生风险。CIN 的发生会释放较多炎症介质于宫颈,使宫颈黏液的黏稠度增加,局部pH值降低,进而阻碍精子穿透进入宫腔,而LEEP 通过切除部分宫颈黏膜使得宫颈黏液的黏稠度降低,从而让精子更顺利通过宫颈,提高患者术后妊娠率;宫颈锥切术对部分宫颈组织的切除影响了宫颈弹性,其伸缩功能受到抑制,导致宫颈功能在妊娠期间受到影响,进而造成低出生体重儿风险,而LEEP可使宫颈组织尽可能完整地保留,使术后宫颈能充分恢复和重塑,从而减少对胎儿造成的损伤;手术给宫颈组织免疫功能造成的破坏是难免的,且会增加病原菌及微生物入侵宫颈的风险,从而提高生殖道感染发生率;宫颈原本的脆弱拟杆菌及链球菌属等会因此释放出蛋白水解酶分解胎膜组织,从而增加胎膜早破风险。CKC 切除的宫颈正常组织较多,超出宫颈正常自我修复能力,对宫颈免疫功能造成的影响更为严重,而LEEP 因其操作范围更小,切除部分能较快被再生组织填充,减少了生殖道感染的风险,对妊娠结局有积极意义,这与朱尽秀[16]的研究相符。
观察组的术后并发症总发生率与对照组比较,差异无统计学意义(P>0.05),提示LEEP 不增加手术并发症风险,安全性良好。CKC 因其为冷刀直接切除,对病灶切除的灵活性更高且相对LEEP 而言不会造成电损害。但本研究结果显示,LEEP 并未增加手术并发症风险,可能与手术医师的熟练程度有关。赵应梅等[17]的研究同样证实LEEP 引发的并发症较少,与CKC 相比更具优势。
目前,国内对于宫颈病变的治疗方法很多,如局部用药、LEEP、CKC、光动力治疗等。本研究通过对LEEP 与CKC 治疗CIN 的临床效果进行比较,结果显示LEEP治疗CIN 的临床效果更好,出血少,术后恢复较快,给患者造成的应激反应及焦虑感较轻,且能有效降低不良妊娠发生率,安全性高,值得推广。
