腰大肌内神经鞘瘤的临床诊断和手术治疗
2021-01-05吴研飞朱忠培李甲振张岩肖鹏毛克政高延征廖文胜
吴研飞,朱忠培,李甲振,张岩,肖鹏,毛克政,高延征,廖文胜
(1.郑州大学第一附属医院 骨外科,河南 郑州 450000;2.河南省人民医院 脊柱脊髓外科,河南 郑州 450000)
神经鞘瘤属于一种神经源性肿瘤,临床上并不少见,但是发生于腰大肌内的神经鞘瘤较为罕见,首例报道见于1952年Syred等[1]发表的英文论文。该处肿瘤因位置隐蔽且生长缓慢,临床特异性症状较少,多数因体检发现,易漏诊、误诊,多需术后病理组织学确诊。到目前为止,世界范围内相关文献报道共有16例[2-17],其中英文文献有11例,国内有5例,且均为个案报道,缺乏系统性总结,临床医生对其诊断和治疗方法及预后均认识有限。本文报道2013年至2019年郑州大学第一附属医院及河南省人民医院收治的共12例腰大肌内神经鞘瘤患者的诊断过程和手术治疗经验,总结该类疾病的临床特点、手术方法及随访结果,以期提高临床医生对该病诊治方面的认识。
1 资料与方法
1.1 研究对象回顾性分析2013年10月至2019年8月在郑州大学第一附属医院及河南省人民医院确诊为腰大肌内神经鞘瘤并接受手术治疗的16例患者的临床资料,纳入其中资料完整且获得随访的12例患者进行研究。
1.2 病例资料收集收集患者年龄、现病史、影像学资料、病理学资料、实验室检查结果(包括血常规、肝功能、肾功能、炎症指标等数据)。
1.3 手术方法术前完善CT、MRI检查,根据病变部位及大小选择不同的手术入路:当肿瘤长轴短于5 cm且位于L1~4节段时,采取经椎旁肌间隙切除横突入路显露肿瘤;当肿瘤长轴长于5 cm或位于L4以下而被骨盆后环阻挡导致显露困难时,选择腹膜后间隙入路。经椎旁肌间隙切除横突入路需要术前MRI定位最长肌与多裂肌的肌间隙,取后正中线旁3~5 cm做纵行切口,寻找肌间隙,暴露横突和关节突后切除横突,钝性分离腰大肌,显露肿瘤。腹膜后间隙入路手术取腹直肌旁切口,或倒“八”字经腹膜后间隙入路切除肿瘤,术中注意保护毗邻的重要器官。显露肿瘤后沿肿瘤长轴切开覆盖肿瘤的神经外膜,暴露肿瘤的上下极,发现肿瘤与周围神经束和外膜等无明显粘连,切断长入肿瘤的神经束,将肿瘤完整取出。术后将切除的肿瘤送病理组织学检查。
1.4 术后随访所有患者均于术后6个月、1 a、2 a至门诊复查,接受影像学检查,包括CT和/或MRI检查,评估肿瘤是否局部复发,评估患者症状及神经功能改善情况。
1.5 统计学方法通过SPSS 20.0统计软件分析数据,非正态分布的计量资料用中位数和四分位数[M(P25,P75)]表示。
2 结果
2.1 临床症状12例患者中男4例,女8例,发病年龄为23~60岁,中位发病年龄为38(32,45)岁。1例患者因体检发现腰大肌内肿物而就诊;1例患者因间断左上腹痛就诊;1例患者表现为尿频、尿急,于泌尿外科就诊后检查发现腰大肌内占位而接受治疗。9例(75.0%)以腰背痛或下肢运动感觉异常为首发症状,术前疼痛视觉模拟评分(visual analogue score,VAS)为4~9 分,中位评分为6(5,7)分。
2.2 检查特点实验室检查多无明显异常。X线平片多无明显异常,部分病例表现为腰大肌增厚影。CT平扫及增强可见腰大肌内边界清晰的软组织影,部分内部可见散在的高密度影等退行性改变(如图1)。MRI平扫及增强可见腰大肌内边界清晰的占位,长T1混杂长T2信号,多数为中心低信号,外围高信号。增强扫描可见不均匀强化表现(如图2)。11例肿瘤位于L1~4节段水平范围内,1例位于L5~S4节段,均为腰大肌内孤立性肿瘤,未侵及椎管。
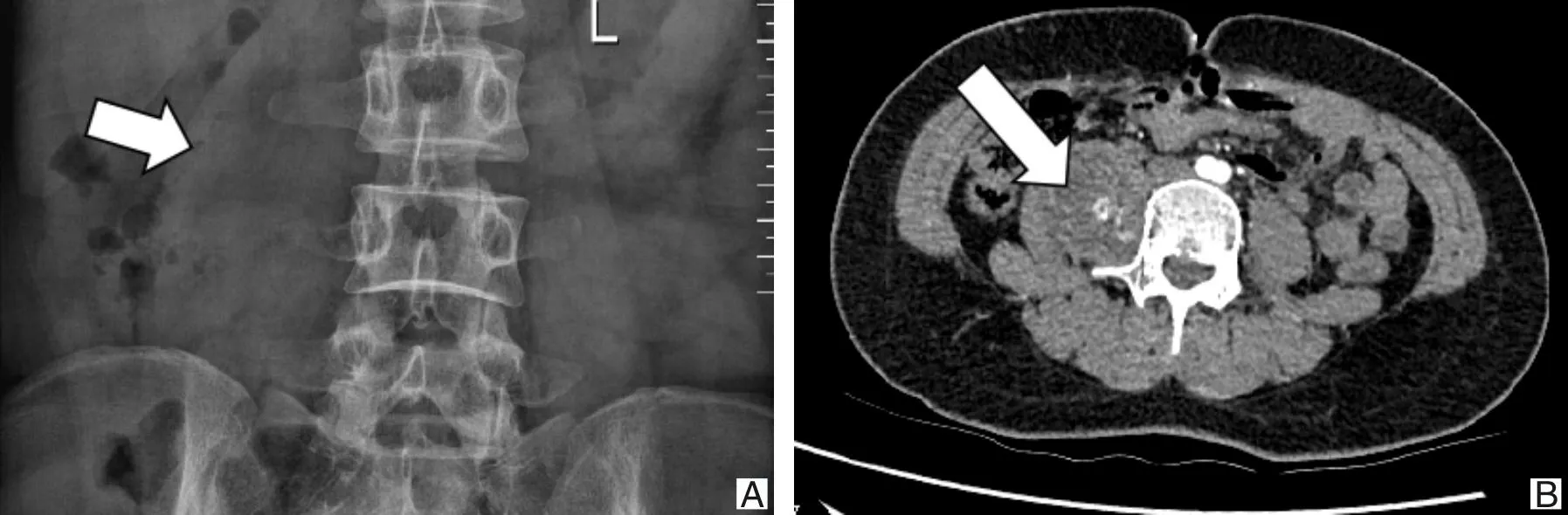
A为术前X线平片,可见右侧腰大肌相对于左侧增厚;B为术前CT平扫,可见类圆形软组织密度影,密度尚均匀,内见点状高密度影。
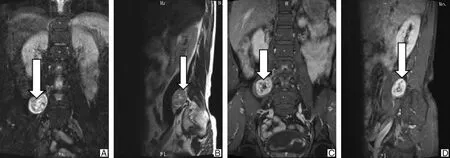
A、B为MRI平扫冠状位和矢状位图,L4~5椎体水平右侧腰大肌内可见类圆形长T1信号(白色箭头示);C、D为增强MRI冠状位和矢状位图,可见团块状不均匀明显强化,内部可见相对不均匀低信号,病变边界清晰。
2.3 手术结果4例患者接受经椎旁肌间隙切除横突入路手术,8例接受腹膜后间隙入路手术,手术时间为68~240 min,中位手术时间为116(97.5,129.8)min,术中出血量为50~400 mL,中位出血量为150(95,300)mL,术中无不良事件发生,肿瘤均被完整切除。4例最大径≤5 cm,8例肿瘤最大径>5 cm,其中1例最大径达15 cm。
2.4 病理结果术后病理诊断均为神经鞘瘤(如图3),其中经典型神经鞘瘤有7例,古老型神经鞘瘤5例,免疫组化结果均显示S-100蛋白强阳性,同时发现Ki67指数降低和SMA阴性表现。
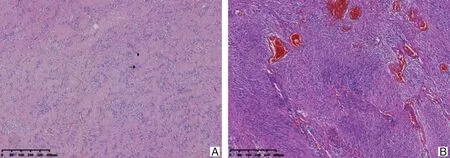
A.高倍镜下见纺锤体细胞呈波浪状、栅栏状排列,由致密区(Antoni A区,箭头)及疏松区(Antoni B区,三角形)交替组成,为神经鞘瘤的典型表现;B.高倍镜下苏木精-伊红染色可见致密区和疏松区交替出现,并伴有出血、小囊腔、玻璃样变形成,瘤细胞核大、深染,少见核分裂象,符合古老型神经鞘瘤的表现。
图3腰大肌内神经鞘瘤病理表现(苏木精-伊红染色,×200)
2.5 随访情况随访10~82个月,中位随访时间为24.5(14.5,34.5)个月,随访期间患者复查MRI均无复发,患者神经功能均有所改善,末次随访时患者腰背痛和下肢痛VAS评分为0~2分,中位评分为1(0,2)分,下肢运动感觉异常等症状均恢复正常。
3 讨论
神经鞘瘤又称施万细胞瘤(Schwannoma),来源于神经鞘膜的施万细胞,是一种生长缓慢的有包膜的良性肿瘤,多发于头颈部、四肢屈面和纵隔区域,发生于腹膜后的神经鞘瘤约占3%[18],发生在腰大肌内的神经鞘瘤更为罕见。神经鞘瘤通常表现为缓慢生长的无痛性肿块,由于腹膜潜在间隙较大,腰大肌内的神经鞘瘤往往能够生长至较大的体积,直到压迫腰骶丛等周围神经时才表现出相应症状,目前文献报道的症状多为腹痛、腰背痛和下肢痛等[19-20]。本研究中患者除表现出以上症状外,还存在只表现为尿频、尿急的患者,可能为位置较低的巨大肿物压迫膀胱所致。
腰大肌内神经鞘瘤的术前诊断比较困难,掌握其CT和MRI影像学特点对早期诊断很有必要。X线平片对软组织的显影能力较差,边界不清晰,有的病例可观察到患侧腰大肌增厚影,CT所见为不均匀的低密度软组织影,边界清楚,但与腰大肌脓肿、横纹肌肉瘤及转移瘤鉴别诊断困难,MRI对肿瘤内部结构的显示效果优于CT,早期诊断价值高。目前有新加坡学者报道了四肢肌肉内神经鞘瘤的影像学特征,总结出四肢肌内神经鞘瘤具有裂脂征、束状征、靶状征[21]。本研究中12例患者中,腰大肌内束状征及靶状征并不常见,裂脂征不易观察到,多数病例普遍在T2WI上表现为中心低信号,外围高信号(如图2),增强后可见环形强化或不均匀强化影,这与致密细胞区和疏松组织区在肿瘤中的分布情况有关[22]。巨大的腰大肌神经鞘瘤会发生退行性变化,包括形成囊肿、出血、钙化和透明化,此被称为古老型神经鞘瘤,在CT上常表现出不规则高密度影,T2WI上可见斑片状高信号[23]。
神经鞘瘤的影像学表现并不具有特异性,最后确诊依赖于病理组织学检查。尽管CT导向穿刺活检技术普及,但存在肿瘤出血、感染及扩散的风险,Hsu等[20]曾报道在腰大肌神经鞘瘤穿刺活检术后出现下肢感觉异常的并发症,可见也存在医源性神经损伤的可能,且神经鞘瘤内肿物成分多样,可能误诊[24],所以并不推荐CT导向穿刺活检,建议影像学初步诊断后切除肿瘤再进行活体组织检查。回顾文献及本研究的病理学检查结果,可见腰大肌神经鞘瘤通常表现为包膜完整的圆形或椭圆形囊性实体,镜下该肿瘤通常被完整的薄纤维囊包裹,经典型神经鞘瘤可见Antoni A(致密束型)及Antoni B(疏松网状型)两种结构,其中Antoni A区富含紧密的纺锤体,呈波浪形排列成栅栏状,即Verocay小体。Antoni B区富含巨噬细胞和胶原纤维,胶原蛋白囊和透明血管是目前常见的发现[25](如图3A),古老型神经鞘瘤退行性改变明显,常有广泛的囊肿形成、钙化、玻璃样变或出血,少有核分裂象(如图3B)。免疫组化结果回示S-100蛋白强阳性,证实了肿瘤细胞的神经外胚层起源,同时具有Ki67指数降低和SMA阴性的免疫组化特点。神经纤维瘤并发的神经鞘瘤有恶变可能[26],术前检查应筛查是否有神经纤维瘤病,尤其是神经纤维瘤病中的NF1型,该型同样表现为S-100蛋白阳性,但与神经鞘瘤不同的是其CD34染色表现为阳性。
单发性神经鞘瘤大多数为良性且恶性转变十分罕见,通常对放化疗不敏感[27],外科手术完整切除是治疗神经鞘瘤的最佳方法。目前英文文献报道的治疗腰大肌内神经鞘瘤的常用手术方法有经腹膜外间隙入路(沿腹壁外侧斜行切口或腹直肌外缘切口)[28]和腹腔镜下切除术[29],也存在传统后正中入路的案例。各种入路方式均有其利弊:腹膜外间隙入路暴露充分,但切口较长,且存在输尿管和下腔静脉等重要器官损伤的风险[28];腹腔镜下操作视野清晰,出血较少,但有可能难以完整切除肿瘤,存在腹腔内扩散的风险,而且操作较为复杂,医生学习曲线长,对医生技术水平要求较高;传统后正中入路为骨科医生较熟悉的术式,但是暴露椎旁肿瘤困难,难以完整切除。本研究有4例患者肿瘤较小且位置偏上,术者采用经椎旁肌间隙入路,与之不同的是,为了继续向前切除肿瘤,术者切除了横突,以便完整切除肿瘤,通过该入路到达病变部位路径短且出血量少,降低了感染率,未影响脊柱稳定性,无需重建脊柱平衡,也减少了肌肉损伤,降低了术后肌肉疼痛的发生率。由于该入路暴露的范围有限,对于体积较大的肿瘤并不是最佳选择。该入路适用于直径小于5 cm和位于L1~4节段水平的肿瘤,预计暴露只需切除一个横突。本文中有8例患者肿瘤最长轴大于5 cm,后路完全暴露较为困难,有可能损伤横突前走行的神经根,对脊柱稳定性也会有影响,其中部分病例肿瘤位置较低,被骨盆后环遮挡,后路难以充分显露,这些情况通过经腹膜外间隙入路切除腰大肌肿瘤,才得以完整切除。需要注意的是,即便术中冰冻组织活检显示为良性,也不能完全排除恶性可能,仍需要保证切缘阴性[30]。
对于载瘤神经根的处理,目前并无统一意见,多数学者认为应仔细钝性分离,尽量保留神经根,避免感觉缺失或神经症状加重,有学者发现病灶内的神经根逐渐失活,邻近神经根代偿,可以彻底切除载瘤神经根,以降低复发率[31]。然而,这不符合目前神经束分离技术保护神经功能的理念,神经鞘瘤通常只起源于一根神经束,可以应用神经束分离技术,沿神经外膜做1个纵向切口,由于生长肿瘤的神经束通常与周围神经束无粘连,可以完整分离出肿瘤,切除受累神经束,保留周围有功能的神经束,如果肿瘤的包膜与周围神经束紧密粘连,可将小部分包膜留在神经束上,不过分剥离[32]。长入神经鞘瘤的神经束通常比较小,其对应的神经功能已失活,术中无需常规监测动作电位,直接切除受累神经束即可[33]。目前,神经束分离技术已成为治疗周围神经鞘瘤的重要技术之一[34]。本研究中患者神经根内的神经鞘瘤与周围神经束均无粘连,应用神经束分离技术保留受累神经根内的其他神经束,切断长入肿瘤的神经束,完整切除肿瘤即可。术后随访显示,患者均未出现神经功能异常或加重的表现,均未复发,说明此手术方案较好。
综上所述,腰大肌内神经鞘瘤无特异性临床表现,CT和MRI检查有助于术前诊断,确诊依靠病理学检查,根据病变部位和大小选择恰当的手术入路有助于完整切除肿瘤。
