两种骨水泥推注技术治疗椎体压缩性骨折的临床疗效
2020-12-28蔡鑫俞鹏飞韩松
蔡鑫 俞鹏飞 韩松


摘要:目的 探讨两种骨水泥推注技术治疗骨质疏松性椎体压缩性骨折(OVCF)的临床疗效。方法 收集2014年1月~2017年1月我院接受手术治疗的OVCF患者107例作为研究对象,其中62例行经皮椎体成形术(PVP)作为PVP组,45例行经皮椎体后凸成形术(PKP)作为PKP组,比较两组手术时间、术中出血量、骨水泥注入总量、术后第3天、6个月及12个月VAS评分、并发症发生率、椎体前缘高度、Cobb角及Oswestry功能障碍指数(ODI)。结果 PVP组手术时间和术中出血量分别为(29.24±4.53)min、(14.25±4.49)ml,优于PKP组的(37.18±5.13)min、(19.16±5.60)ml,差异有统计学意义(P<0.05);两组骨水泥注入量比较,差异无统计学意义(P>0.05)。PVP组和PKP组在术后各时间点VAS评分均低于术前(P<0.05),但组间比较,差异无统计学意义(P>0.05)。PVP组术前及术后椎体前缘高度比较,差异无统计学意义(P>0.05),而PKP组术后各时间点椎体前缘高度高于术前和PVP组,差异有统计学意义(P<0.05)。两组术后各时间点Cobb角均较术前减小,且PKP组小于PVP组,差异有统计学意义(P<0.05)。两组术后各时间点ODI小于术前,且术后第3个月、第12个月ODI均小于术后第3天,差异有统计学意义(P<0.05),但组间术后各时间点ODI比较,差异无统计学意义(P>0.05)。PVP组骨水泥渗漏和椎体骨折发生率分别为25.81%、9.68%,与PKP组的17.78%、8.89%比较,差异无统计学意义(P>0.05)。结论 PVP和PKP均能有效治疗OVCF,PKP能复位压縮椎体高度,帮助患者恢复脊柱生理曲线,但手术时间长、难度大,而PVP则能在更短的时间内完成骨水泥注射。因此,临床医生应结合患者具体情况并灵活选择最适的手术方式。
关键词:骨质疏松;椎体压缩性骨折;经皮椎体成形术;经皮椎体后凸成形术;骨水泥
中图分类号:R687.3 文献标识码:A DOI:10.3969/j.issn.1006-1959.2020.23.023
文章编号:1006-1959(2020)23-0080-04
Abstract:Objective To explore the clinical efficacy of two bone cement injection techniques in the treatment of osteoporotic vertebral compression fractures (OVCF).Methods A collection of 107 patients with OVCF who underwent surgical treatment in our hospital from January 2014 to January 2017 were collected as the research objects. Among them, 62 patients underwent percutaneous vertebroplasty (PVP) as the PVP group,45 cases underwent percutaneous kyphoplasty (PKP) as the PKP group,the operation time, intraoperative blood loss, total amount of bone cement injection, VAS scores at 3 days, 6 months and 12 months after surgery, complication rate, anterior vertebral height, Cobb angle, and Oswestry dysfunction were compared between the two groups Index (ODI).Results The operation time and peri-operative bleeding of PVP group (29.24±4.53)min,(14.25±4.49)ml was better than that of PKP group(37.18±5.13)min, (19.16±5.60)ml, with signifcant difference (P<0.05), but there was no significant difference between these two groups in the volume of bone cement (P>0.05). The VAS scores of the PVP group and the PKP group were lower at all time points after the operation than before the operation (P<0.05), but there was no statistically significant difference between the groups (P>0.05). There was no significant difference in the anterior vertebral height between preoperative and postoperative in PVP group (P>0.05), but the anterior vertebral height of PKP group was higher than that of preoperative and PvP groups at each time point after operation, and the difference was statistically significant (P <0.05), as shown in Table 4. Cobb angle of the two groups at each time point after operation was decreased, and PKP group was smaller than PVP group, the difference was statistically significant (P<0.05), as shown in Table 5. ODI at each time point after operation was lower than that before operation, and ODI at 3 months and 12 months after operation was less than that at 3 days after operation (P<0.05), but there was no significant difference in ODI at each time point between the two groups (P>0.05). The incidence of bone cement leakage and vertebral fractures in the PVP group were 25.81% and 9.68%, respectively. Compared with 17.78% and 8.89% in the PKP group, there was no significant difference (P>0.05).Conclusion Both PVP and PKP can effectively treat OVCF. PKP can reduce and compress the height of the vertebral body and help patients restore the physiological curve of the spine, but the operation time is long and difficult, while PVP can complete bone cement injection in a shorter time. Therefore, clinicians should flexibly choose the most suitable surgical method based on the specific conditions of the patient.
Key words:Osteoporosis;Vertebral compression fracture;Percutaneous vertebroplasty; Percutaneous kyphoplasty;Bone cement
随着我国人口年龄结构的变化,老年性疾病的发生率逐年增高。骨质疏松性椎体压缩骨折(osteoporotic vertebral compression fracture,OVCF)作为老年常见疾病之一,约占骨质疏松性骨折的45%[1],且多见于绝经后女性患者。OVCF多累及胸、腰椎椎体,发病后患者可出现腰背部疼痛、下肢放射性疼痛、活动受限等,严重者可导致伤椎平面以下感觉和运动功能障碍。目前临床对OVCF的治疗包括保守治疗和手术治疗。保守治疗是通过卧床制动及药物干预缓解患者的症状,在短期内有一定的效果,但随着卧床时间的延长,患者会继发多种并发症(坠积性肺炎、下肢深静脉血栓、褥疮等)而阻碍康复进程,严重者可危及生命。因此,外科微创手术逐渐成为治疗OVCF的重要途径,其优势在于快速缓解疼痛症状的同时还能通过骨水泥推注恢复压缩椎体高度,维持脊柱稳定性。目前在临床广泛开展的骨水泥推注技术包括经皮穿刺椎体成形术(PVP)和经皮椎体后凸成形术(PKP),二者均能有效治疗OVCF。但随着研究的深入,对OVCF标准术式的选择及其安全性的评价仍存在较大争议[2-5]。基于此,本研究主要探讨两种骨水泥推注技术治疗OVCF的临床疗效,现报道如下。
1资料与方法
1.1一般资料 选取2014年1月~2017年1月南京中医药大学附属苏州市中医医院进行手术治疗的107例OVCF患者作为研究对象。纳入标准:①年龄≥50岁;②符合骨质疏松症的诊断标准[6];③单节段、新鲜压缩骨折;④无明显外伤史,但腰背部疼痛等临床症状显著;⑤PVP及PKP手术适应证;⑥患者无重要脏器严重功能衰竭。排除标准:①陈旧性OVCF(病程>3个月);②脊柱良、恶性肿瘤、结核或感染等导致的病理性骨折;③患者出现脊髓及神经损伤症状并经MRI证实者;④合并血液系统疾病或凝血功能障礙者;⑤合并严重心、肝、肾等器官功能不全或不能耐受手术者;⑥骨折椎体的形态结构不具备实施PVP或PKP。根据手术方式不同分为PVP组62例和PKP组45例。PVP组男23例,女39例;年龄50~79岁,平均年龄(71.56±10.64)岁;骨折累及节段:T10 7例,T11 13例,T12 18例,L11 6例,L25例,L3 2例,L4 1例;5例患者合并高血压、糖尿病。PKP组男17例,女28例;年龄50~81岁,平均年龄(72.93±10.68)岁;骨折累及节段:T10 8例,T11 12例,T12 9例,L1 8例,L2 4例,L3 3例,L4 1例;3例患者合并高血压、糖尿病。两组性别、年龄、骨折累及节段数量、合并症比较,差异无统计学意义(P>0.05),具有可比性。本研究通过本院伦理委员会审批,已告知患者相关权利和风险,并由本人或其法定监护人签署知情同意书。
1.2方法 所有患者术前常规行脊柱正侧位X线、MRI等常规检查,两组手术均由同一位主任医师在C型臂辅助下完成,两组具体手术方案如下。
1.2.1 PVP组 取俯卧位,保持脊柱后伸姿势。常规消毒、铺巾后,1%利多卡因做局部浸润麻醉。C臂透视定位伤椎并在透视引导下进行双侧经皮椎弓根穿刺过程。穿刺针沿着椎弓根左侧10点、右侧2点且与矢状面呈10°~15°角度向椎体进针,根据透视情况可适当调整穿刺针角度,当穿刺针到达椎体前1/3处时停止进针,置入工作通道后拔出穿刺针[7]。清理压缩椎体内及其周围血凝块后,使用3.5 mm直径的推杆将骨水泥注射至椎体内,填充裂隙时应注意观察有无骨水泥渗漏。当骨水泥凝固后,拔出通道并处理手术切口。
1.2.2 PKP组 手术操作与PVP组类似。建立工作通道时,应使得套管前端到达椎体后壁,经通道将可扩张球囊置入椎体中央,缓慢加压球囊,透视下复位压缩椎体高度,复位满意后退出球囊并注入骨水泥[8],待骨水泥凝固后拔出工作通道,处理手术切口。所有患者在术后均进行了为期1年的随访,并记录术后第3天、3个月、12个月的临床资料。
1.3观察指标 比较两组手术指标(手术时间、术中出血量、骨水泥注入总量),术后第3天、6个月及12个月VAS评分、并发症发生率、椎体前缘高度、Cobb角及Oswestry功能障碍指数(ODI)。
1.4统计学分析 采用统计软件SPSS 21.0进行数据处理。计量资料以(x±s)表示,采用t检验;计数资料以[n(%)]表示,采用?字2检验。以P<0.05表示差异有统计学意义。
2结果
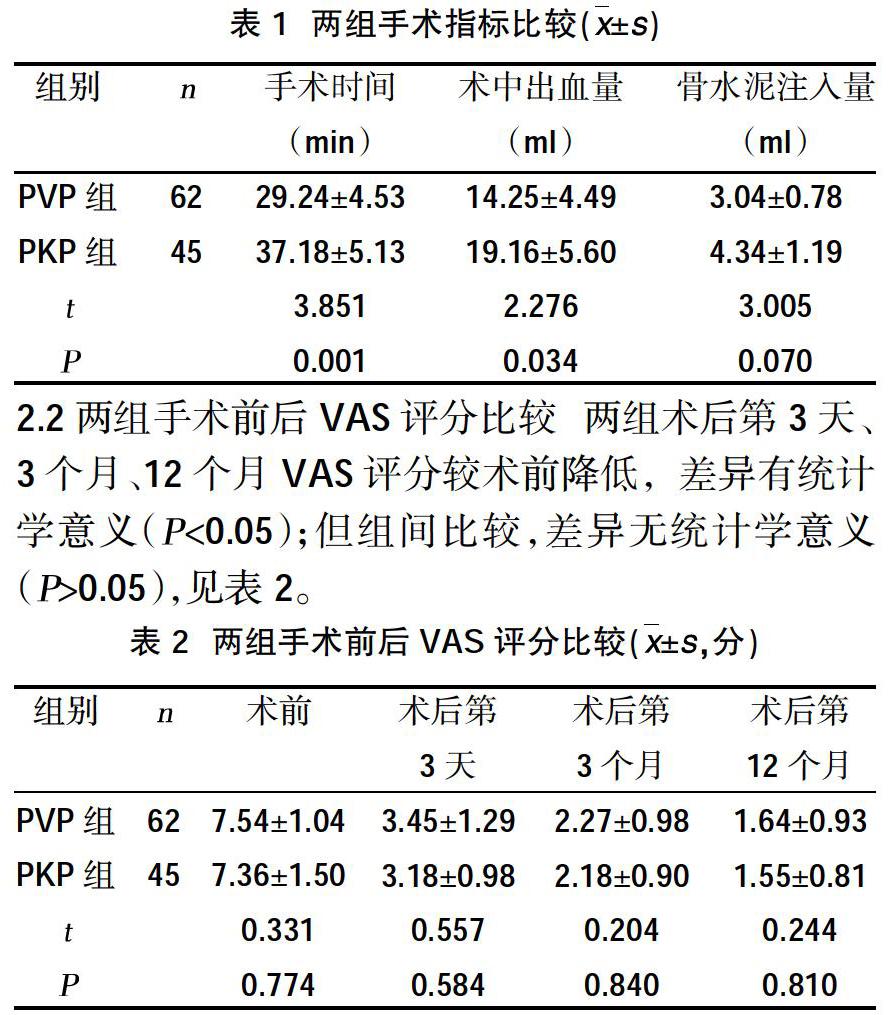
2.1两组手术指标比较 PVP组手术时间、术中出血量优于PKP组,差异有统计学意义(P<0.05);两组骨水泥注入量比较,差异无统计学意义(P>0.05),见表1。
2.2两组手术前后VAS评分比较 两组术后第3天、3个月、12个月VAS评分较术前降低,差异有统计学意义(P<0.05);但组间比较,差异无统计学意义(P>0.05),见表2。
2.3两组术后并发症发生情况比较 107例患者经手术治疗后有24例出现无症状性骨水泥渗漏,10例在1年内出现了椎体骨折。两组骨水泥渗漏及椎体骨折发生率比较,差异无统计学意义(P>0.05),见表3。
2.4两组手术前后椎体前缘高度、Cobb角及ODI比较 PVP组术前及术后椎体前缘高度比较,差异无统计学意义(P>0.05),而PKP组术后各时间点椎体前缘高度高于术前和PVP组,见表4。两组术后各时间点Cobb角均较术前减小,且PKP组小于PVP组(P<0.05),见表5。两组术后各时间点ODI小于术前,且术后第3个月、第12个月ODI均小于术后第3天(P<0.05),但组间术后各时间点ODI比较,差异无统计学意义(P>0.05),见表6。
3讨论
OVCF作为常见的老年性疾病,发病后会导致腰背部疼痛、活动受限,重者可出现括约肌功能障碍、心肺功能改变等,进而严重影响老年人的生活质量。目前,临床上手术仍是治疗OVCF的最佳选择,而较成熟、微创的手术方式包括PVP和PKP两种。1987年PVP被首次应用于治疗椎体血管瘤,因其操作简单而逐渐被应用于治疗OVCF,它能有效纠正后凸畸形和防止椎体塌陷[9,10]。20世纪90年代,Mark Reiley在PVP基础上设计出PKP,通过球囊扩张压缩椎体后注入骨水泥固定,在纠正后凸畸形的基础上重新获得了较好的椎体高度[11]。但随着研究的深入,PVP和PKP治疗OVCF的优势和不足逐渐显现,且国内外关于哪种术式更高效仍存在较大争议。Wang F等[12]通过回顾性分析经PVP和PKP治疗的57例OVCF患者,结果发现PVP手术时间短于PKP,但恢复椎体高度较差,而在骨水泥渗漏、椎体骨折等并发症方面并无明显差异。Papanastassiou ID等[13]研究却发现,在改善生活质量方面,PKP优于PVP,且PKP术后并发症风险较PVP更低。Gill JB等[14]通过Meta分析发现,PVP和PKP均能有效缓解疼痛症状,且疗效无明显差异。而Yang HL等[15]Meta分析则显示,PKP在术后不同时间段的VAS评分更低,缓解疼痛效果更好。由此可见,临床在评价PVP和PKP治疗OVCF的疗效时,仍缺乏一套客观、大数据资料支撑的评价体系。
本研究通过分析两组手术指标及术后1年的随访资料发现,PVP组手术时间、术中出血量优于PKP组,差异有统计学意义(P<0.05);两组骨水泥注入量比较,差异无统计学意义(P>0.05),这是由于PVP的手术操作步骤较为简单,能够在短时间内完成椎体内骨水泥注射。两组术后第3天、第3个月及12个月的VAS评分均低于术前(P<0.05),且疼痛程度逐渐减轻,但两组VAS评分比较,差异无统计学意义(P>0.05),表明两种术式均能缓解疼痛症状,有效治疗OVCF。在复位椎体高度方面,PVP组手术前后椎体前缘高度比较,差异无统计学意義(P>0.05),而PKP组术后各时间点椎体高度高于术前,且高于PVP组(P<0.05);而在纠正脊柱后凸畸形方面,与术前相比,两组术后各随访时间点Cobb角均减小(P<0.05),且术后PKP组Cobb角小于PVP组(P<0.05),这得益于在实施PKP过程中,先采用球囊扩张椎体而使椎体高度恢复、后凸畸形矫正。由此可见,PKP在术后维持脊柱稳定性、恢复脊柱生物力学特性及纠正脊柱后凸畸形方面均优于PVP。PVP和PKP在术后均存在两个主要的并发症,分别是骨水泥渗漏和椎体骨折(伤椎或邻近椎体)。以往研究报道认为[16],PVP在手术过程中通常需加压注射骨水泥,而PKP则在低压条件下注射,因此PVP术后骨水泥渗漏的发生几率高于PKP。但在本研究纳入的107例患者中,PVP组和PKP组总并发症发生率分别为35.48%、26.67%,其中骨水泥渗漏发生率分别为25.81%、17.78%,椎体骨折发生率分别为9.68%、8.89%,两组并发症发生率比较,差异无统计学意义异(P>0.05),因此认为OVCF术后骨水泥渗漏和椎体骨折的发生率与选择PVP或PKP治疗无关,而术后出现这些并发症的主要原因在于骨水泥注入椎体后椎体强度增加、脊柱应力易集中至伤椎和邻近椎体、骨水泥椎间盘渗漏或PVP和PKP加速椎间退变。此外,在随访过程中还发现,两组术后ODI均低于术前(P<0.05),但组间术后各时间点ODI比较,差异无统计学意义(P>0.05),表明PVP和PKP在术后均能较好地提高患者的生活质量。
综上所述,PVP和PKP均能有效治疗OVCF,且各有优劣势。PVP的优势在于手术时间短,操作简单,手术技巧更容易被掌握,但其不能复位椎体高度;PKP的优势在于借助球囊的扩张,在复位椎体高度的同时更易于提高患者术后生活质量,但其手术时间长、操作难度大、费用较昂贵。因此,在临床为OVCF患者制定治疗方案时,应结合患者的具体情况(身体条件、基础疾病、经济状况等),深入分析后遴选出更新、更有效、更精准的手术方案,从而为患者提供个体化的、优质的临床服务。
参考文献:
[1]范彦鑫,陆向东,赵轶波,等.椎体成形术治疗老年胸腰椎骨质疏松性骨折的研究进展[J].实用骨科杂志,2020,26(8):712-715.
[2]Cheng X,Long HQ,Xu JH,et al.Comparison of unilateral versus bilateral percutaneous kyphoplasty for the treatment of patients with osteoporosis vertebral compression fracture (OVCF): a systematic review and meta-analysis[J].Eur Spine J, 2016,25(11):3439-3449.
[3]Zhou T,Lin H,Wang H,et al.Comparative study on the biomechanics between improved PVP and traditional PKP in the treatment of vertebral peripheral wall damage-type OVCF[J].Exp Ther Med,2017,14(1):575-580.
[4]Lee JK,Jeong HW,Joo IH,et al.Percutaneous balloonkyphoplasty for the treatment of very severe osteoporotic vertebral compression fractures:a case-control study[J].Spine J,2018,18(6):962-969.
[5]李浩鹏,臧全金,冯超帅.经皮椎体成形术治疗骨质疏松性椎体压缩骨折的问题及展望[J].西部医学,2018(8):1093-1095.
[6]中华医学会骨质疏松和骨矿盐疾病分会.原发性骨质疏松症诊疗指南(2017)[J].中华骨质疏松和骨矿盐疾病杂志,2017(5):3963-3982.
[7]Bach HG,Lim RD.Minimally invasive spine surgery for low back pain[J].Dis Mon,2005,51(1):34-57.
[8]熊国相.经皮椎体后凸成形术中应用高/低黏度骨水泥治疗椎体骨质疏松性骨折[J].脊柱外科杂志,2019(1):28-32.
[9]周英杰,赵鹏飞,郑怀亮,等.两种骨水泥应用于老年胸腰椎骨折椎体成形术的疗效观察[J].中国矫形外科杂志,2015,23(4):364-367.
[10]Anselmetti GC,Marcia S,Saba L,et al.Percutaneous vertebroplasty:multi-centric results from EVEREST experience in large cohort ofpatients[J].Eur J Radiol,2012,81(12):4083-4086.
[11]曹源,郭金超,马超,等.骨水泥椎体强化与保守治疗骨质疏松椎体压缩性骨折再骨折风险的Meta分析[J].中国脊柱脊髓杂志,2018,28(9):31-39.
[12]Wang F,Wang LF,Miao DC,et al.Which one is more effective for the treatment of very severe osteoporotic vertebral compression fractures:PVP or PKP[J].J Pain Res,2018(11):2625-2631.
[13]Papanastassiou ID,Phillips FM,vanMeirhaeghe J,et al.Comparingeffects of kyphoplasty,vertebroplasty,and non-surgical managementin a systematic review of randomized and non-randomized controlledstudies[J].Eur Spine J,2012,21(9):1826-1843.
[14]Gill JB,Kuper M,Chin PC,et al.Comparing pain reduction following kyphoplasty and vertebroplasty for osteoporotic vertebral compression fractures[J].Chinese Journal of Osteoporosis,2009,10(4):583-590.
[15]Yang HL,Liu T,Zhou J,et al.Kyphoplasty versus vertebroplasty for painful osteoporotic vertebral compression fractures-which one is better?A systematic review and meta-analysis[J].Int J Spine Surg,2013,7(1):45-57.
[16]谭斌,刘雄文,刘刚,等.经皮椎体后凸与经皮椎体成形术修复骨质疏松椎体压缩性骨折:随机分组比较[J].中国组织工程研究,2016,20(4):539-543.
收稿日期:2020-09-10;修回日期:2020-09-29
編辑/杜帆
