宫颈小细胞癌的临床病理观察
2020-12-22陈海霞
梁 洁 陈海霞 赵 华 杜 艳
(无锡市妇幼保健院,江苏无锡 214002)
宫颈小细胞癌(small cell carcinoma of the cervix,SCCC)是一种罕见的发生在宫颈的恶性神经内分泌肿瘤,具有高度侵袭性。其具有独特的病理学形态特点,并与肺小细胞癌等其他多种疾病具有相似性[1],因此在宫颈活检中明确诊断有一定困难。本研究选取无锡市妇幼保健院2008年1月至2020年4月收治的5例宫颈小细胞癌,对其临床病理特点、诊断和预后进行分析,旨在提高对该肿瘤的临床病理特征的认识。
1 资料与方法
1.1 一般资料
选取无锡市妇幼保健院2008年1月至2020年4月宫颈小细胞癌5例患者的临床资料。患者均为女性,因不规则阴道出血就诊,年龄39~69岁,平均年龄(52.3±1.5)岁。妇科检查示宫颈息肉状突起或宫颈肿块,大小1 cm×1 cm×0.5 cm~6 cm×5 cm×5 cm,宫颈上唇2例,宫颈下唇3例,有接触性出血,无举痛。
1.2 方法
所有病例标本均以4%中性甲醛固定,常规脱水,石蜡包埋,常规制片,分别作HE染色及免疫组织化学标记。免疫组织化学采用EnVision二步法,所用抗体神经细胞黏附分子(CD56)、嗜铬素A(Chromogranin A,CgA)、神经元特异性烯醇化酶(NSE)、突触素(Synaptophysin,SYN)、上皮膜抗原(EMA)、P16、TTF-1、Ki-67均购自福州迈新生物技术开发有限公司。
1.3 判定标准
免疫组化染色均设阴性对照和阳性对照。染色结果判定以3,3-二氨基联苯胺(DAB)显色,阳性表达为棕黄色。CD56定位于包膜,CgA、NSE、SYN定位于细胞质,P16、TTF-1、KI-67均定位于胞核,EMA定位于胞核或胞质。
2 结果
2.1 病理检查
大体特点:除1例为宫颈活检标本外,其余4例为根治性全子宫切除标本,肉眼宫颈切面均见灰白色肿块,与周围组织分界不清,质地稍硬。显微镜下组织学特点:肿瘤均为推挤性的生长方式,以巢团状、器官样、片块状结构混合为主(图1),1例局部呈腺管状、筛网状结构(图2),肿瘤细胞呈短梭形,核浆比高,核深染,核仁明显,核分裂多见,胞浆量少,嗜伊红,肿瘤细胞坏死、挤压明显(图3)。浸润深度及远处转移情况,见表1。
2.2 免疫组织化学结果
5例P16均弥漫强阳性,神经内分泌标记物CD56和上皮标记EMA均为阳性,4例肿瘤细胞NSE阳性,3例肿瘤细胞CgA阳性,2例肿瘤细胞SYN阳性,Ki-67指数50%~90%,TTF-1仅1例阳性,见表1。
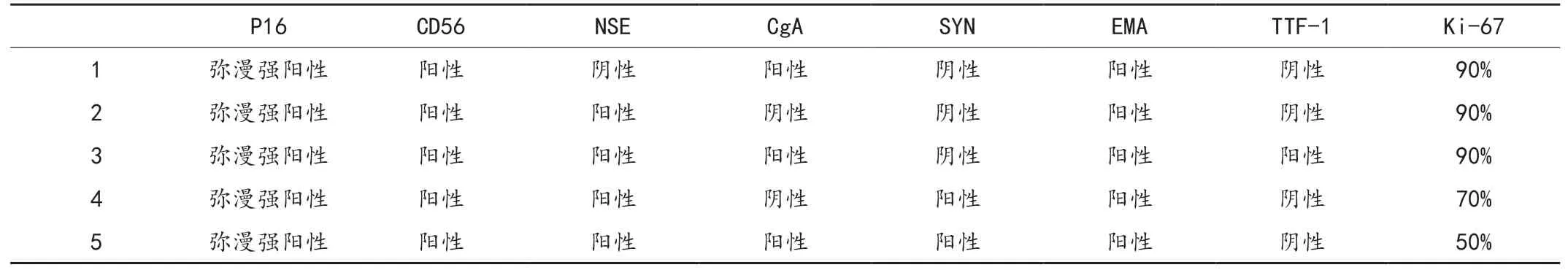
表1 5例宫颈小细胞癌患者的免疫组化结果
2.3 治疗与随访
5例患者中获得4例患者随访资料。4例患者均行全子宫、双附件切除,以及盆腔淋巴结清扫。2例分别于术后12个月和24个月死亡。2例随访时间5~6年,至今无复发,见表2。

表2 5例宫颈小细胞癌患者的临床病理资料
3 讨论
宫颈恶性肿瘤最常见的是鳞状细胞癌和腺癌,宫颈小细胞癌是宫颈神经内分泌肿瘤中最为常见的一种,其恶性度高,进展快,预后差,约占宫颈恶性肿瘤的1%~3%[2]。患者主要发病年龄为中青年,总体较宫颈鳞状细胞癌患者发病年龄小,本文中患者年龄39~69岁,其中3例患者发病年龄均小于50岁。宫颈小细胞癌临床表现与其他宫颈肿瘤有相似之处,均表现为阴道不规则流血,可单独发生于子宫颈,也可与鳞癌(包括原位鳞癌)或腺癌合并发生。本研究中有1例合并宫颈高级别鳞状上皮内病变。神经内分泌细胞存在于正常宫颈内膜中,所以小细胞癌可见于宫颈内膜腺上皮不典型增生、高分化腺癌和有肠腺分化的腺癌内。子宫颈癌内有灶性神经内分泌细胞,可达3.6%~5.2%。宫颈小细胞癌生物学行为独特,瘤细胞可以不浸润宫颈表面,而弥漫性浸润间质,小细胞癌患者早期盆腹腔淋巴结转移率明显高于常见类型宫颈癌,复发率高,预后较差。Sevin[3]报道60%~82%的神经内分泌癌在确诊时已有淋巴管间隙受侵。Hashi[4]报道在早期病变中40%~60%的患者发生盆腔淋巴结转移,且与子宫颈鳞状细胞癌比较,容易很快发生远处器官转移。远处转移较常见的部位依次是肝、肺、脑、骨、骨髓等。此外宫颈小细胞癌还可合并有原发性卵巢癌或其他类型宫颈癌,这在宫颈鳞状细胞癌中极少见。
小细胞癌的病理组织学形态特点是由形态一致的小细胞呈片状、结节状、小梁状、条索状构成,瘤细胞具有类似于肺小(燕麦)细胞癌的高核浆比;瘤细胞卵圆形或短梭形,胞浆少,核深染,核仁不明显,核分裂多见,常坏死,易人为挤压。核染色质粗或核结构的细节常因深染或人为挤压而看不清。Tsunoda等[5]制定宫颈小细胞癌的诊断标准:肿瘤细胞呈小圆形或梭形,缺乏细胞质;核深染,染色质呈细颗粒状,核仁不明显;癌细胞弥漫性生长,或可形成巢状、梁状或条索样,外围栅栏状或突起;常伴坏死,部分病例常与鳞癌或腺癌混合存在,小细胞成分多少不定。
电子显微镜和免疫组化染色可显示其神经内分泌特征(神经内分泌颗粒)。免疫组化常用的标记有CgA、CD56、SYN、细胞角蛋白(CK)等。Ishida等[6]认为宫颈小细胞癌至少要两项神经内分泌标记阳性结果才可靠,否则需进一步检查肿瘤超微结构加以证实,联合应用光镜、电镜和免疫组化检查可提高诊断的准确性。Albores等[7]在子宫颈小细胞癌的研究中发现,88%的小细胞癌表达CD56,认为CD56虽不是特异性,但却是宫颈小细胞癌最敏感的标记物,其阳性率超过SYN和CgA,且为弥漫性阳性,减少了在小的活检标本中阴性的可能,是宫颈小细胞癌诊断中一个有用的标记物。本研究中5例神经内分泌标记物CD56、NSE、CgA、SYN的阳性率依次为100%、80%、60%、40%,CD56为最敏感标记物,与文献报道相一致。
Mccluggage等[8]研究子宫颈神经内分泌癌中发现13例子宫颈小细胞癌中TTF-l呈高表达(84.6%)。本研究中5例TTF-1标记物仅1例表达为阳性,阳性率为20%,此项结果与文献报道不同,需要增加样本量进一步研究。
宫颈小细胞癌的诊断以组织形态学为主,结合免疫组织化学染色可提高其准确率。需要与以下六种“小细胞”的肿瘤进行鉴别诊断:①小细胞鳞状细胞癌:这是临床上最易与小细胞癌混淆的一种宫颈原发性恶性肿瘤,其癌细胞小,一般表现为巢团状的生长方式,有少量的嗜伊红性胞浆,可出现单个细胞的角化,坏死不如小细胞癌常见,而且肿瘤细胞不表达神经内分泌标记。②子宫内膜间质肿瘤:镜下肿瘤细胞为短梭形或星形,索状、片状排列,细胞核有细颗粒,染色质均匀,肿瘤组织内有很多的厚壁血管,酷似子宫内膜的螺旋小动脉。免疫组织化学标记波形蛋白(Vim)、共同型急性淋巴细胞白血病抗原(CD10)阳性有助于诊断。③淋巴瘤:宫颈原发的恶性淋巴瘤很少见,大体可为息肉状,镜下肿瘤细胞表现为弥漫性的浸润方式,但不破坏宫颈腺体,肿瘤由分化程度不一的异型淋巴细胞所构成,相关的淋巴瘤免疫组织化学标记物阳性可以诊断。④胚胎性横纹肌肉瘤:多发生于儿童和年轻女性,镜下可见横纹肌母细胞,胞浆丰富,嗜酸性,核偏位。分化较好者胞浆内可见横纹,富于细胞的密集区与稀疏区交替存在,免疫组织化学染色肌调节蛋白(MyoD1)、肌球蛋白(Myosin)、肌红蛋白(Myoglobin)等肌源性标记阳性,电镜下看到横纹更有助于诊断。⑤原始神经外胚层瘤:瘤细胞形态与小细胞癌极其相似,但可见Homer-wright菊形团,免疫组化尤文氏肉瘤标记(CD99)阳性,存在11号和22号染色体易位。⑥恶性黑色素瘤:当肿瘤以小细胞出现且无色素时,难以与小细胞癌区别,但瘤细胞表达黑色素相关抗原(HMB45)和S-100蛋白。
宫颈小细胞癌是高度侵袭性肿瘤,有早期淋巴道和血道转移的倾向,预后差,死亡率高,目前尚无有效的治疗手段。本研究中5例患者,其中2例年轻患者于术后2年内死亡,其余随访的2例患者采用放化疗结合等联合治疗,目前未见复发。文献指出对宫颈小细胞癌建议采用多种联合治疗改善预后,早期给予根治性手术及化疗,晚期应结合先期化疗、手术、化疗、放疗、同步放化疗等多种方案联合治疗,提高患者的生存率。由于宫颈小细胞癌发病率低,对该疾病生物学行为和临床预后的认识并不充分,今后仍需继续研究,获得可靠数据,提高对该疾病的认识,更好的指导临床治疗和评估预后。
