超早期活动干预在急性脑卒中病人中的应用
2020-12-22李玉群袁琛烨
李玉群,袁琛烨
急性脑卒中是临床高发神经科疾病,其是造成人类死亡及致残的主要疾病之一[1]。有调查研究表明,每年全球约有1 500千万例新发脑卒中病人。我国随着人口老龄化进程的加快,脑卒中发病率也逐渐增加[2]。急性脑卒中病人通常会伴有不同程度的运动功能障碍,使其处于极易脆弱的情感失调状态。因此,予病人早期干预尤为重要[3-4]。有研究表明,对卒中病人实施超早期活动干预能够帮助病人缓解负性情绪,改善机体活动状态[5]。为进一步探究超早期活动干预对急性脑卒中病人的影响,本研究对我院收治急性脑卒中病人,给予超早期活动干预,对比常规干预效果。现将结果报道如下。
1 资料与方法
1.1 一般资料
选取我院2018年1月—2019年1月收治急性脑卒中病人164例,随机分为观察组和对照组,各82例。对照组:男49例,女33例;年龄52~77(66.81±7.43)岁;病程为6~24(10.89±2.15)h;左侧颈内动脉系统脑梗死者53例,右侧颈内动脉系统脑梗死者29例。观察组:男47例,女35例;年龄53~78(65.25±7.04)岁;病程为6~24(10.91±2.23)h;左侧颈内动脉系统脑梗死者55例,右侧颈内动脉系统脑梗死者27例。纳入标准:①均符合我国急性缺血性脑卒中诊断指南2010版中急性缺血性脑卒中的诊断标准;②年龄10~80岁;③均为初次发病;④均在发病后24 h内住院者;⑤意识清晰,能够进行语言或文字正常交流者;⑥病人及其家属均签署知情同意书。排除标准:①入院1 h后病情急剧恶化者;②存在精神疾病或既往精神病史;③伴随其他神经系统疾病;④存在严重心力衰竭、恶性肿瘤及急性冠状动脉综合征、下肢骨折者;⑤发病前存在肢体瘫痪。两组病人性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 研究方法
1.2.1 对照组
病人病情稳定后,干预人员给予病人常规健康教育指导,告知病人早期下床活动的重要意义,并主动与病人沟通,给予其有效的心理疏导,缓解其不良心理情绪。指导病人进行常规离床活动锻炼,包括:①离床体位改变。指导病人在进行由病床至座椅转变体位时使用健侧下床;离床座位时指导病人改正不良坐姿,确保患肢功能位,座位保持时间为30 min左右,若病人感觉疲劳则可适当缩短离床座位时间。②床边站立。对下肢肌力评估≥2级者鼓励其进行床边站立锻炼,从而促使其患肢负重。③日常生活锻炼。对下肢肌力评估≥3级者指导其进行床边站立、步行训练,并纠正病人错误行走步姿,让病人自行完成穿衣、刷牙、洗脸、吃饭等日常生活活动。
1.2.2 观察组
实施超早期活动护理干预,具体如下。
1.2.2.1 组建超早期康复小组
小组成员主要由神经内科医师1名(职责为评估病人机体及制定康复计划)、护士长1名(配合医师制定康复计划)、临床工作经验5年以上的责任护士2名和3年以上责任护士3名(职责为落实制定计划,并实施康复指导)、康复师1名(指导病人早期活动措施)。
1.2.2.2 康复活动指导
在病人卒中后24 h内指导病人实施活动干预。①被动运动:康复师对病人实施关节部位由近即远按摩,并进行被动伸直、屈曲等被动活动,在运动时确保幅度由小至大,每次30 min,每天2次。②主动运动:小组护士长、医师对病人病情进行综合评估,并指导其进行床上桥式运动、Bobath握手、床上体位改变运动。床上桥式运动,嘱咐病人将双膝关节屈曲并拢,并将臀部抬离病床,在停留4~6 s后放下,每次根据病人自身承受情况进行多次运动,并逐渐增加停留时间;Bobath握手,嘱咐病人双手十指交叉,并用健手手指锁住患侧手指,患手拇指放置于健手手指上方,手臂前伸,肩部前屈,并逐渐缓慢举过头顶,在坚持3~5 s后缓慢放下,每次根据自身承受情况进行多次运动,并逐渐增加停留时间;床上体位改变,嘱咐病人双手交叉后前平举,并分别向两侧转动,用双脚撑住病床,从而起到床上体位改变的效果。③超早期良肢位摆放:干预人员鼓励病人进行患侧卧位,并用患侧肩胛骨尽力向前伸,保持肘关节伸展,肩关节屈曲,前臂旋后,患侧肩胛骨前伸,手腕背伸并保持十指伸展。保持患侧下肢伸展、健侧下肢膝关节与髋关节稍稍屈曲,并放置靠枕于病人背部,角度为30°。干预人员嘱咐病人可保持健侧卧位、轮椅座位、仰卧位均实施上述体位摆放。
1.2.2.3 离床活动
于病人脑卒中发病24 h内对病人实施,干预内容与对照组相同。
1.3 观察指标
1.3.1 神经功能
采用斯堪地纳维亚卒中量表(SSS)对两组病人入院时、出院时神经功能进行评价,该量表包含意识、定向力、语言、眼球运动、面瘫、瘫痪侧手的肌力、瘫痪侧上肢肌力、瘫痪侧下肢肌力、步行能力9项内容,总分为0~45分,0~15分为轻度神经功能缺损;16~30分为中度神经功能缺损;31~45分为重度神经功能缺损,分数越低则神经功能恢复越好[6]。
1.3.2 日常生活能力
采用Barthel指数量表对两组病人入院时、出院时日常生活能力进行评价,该量表包含洗澡、穿衣、进食、修饰、如厕、控制小便、控制大便、上下楼梯、平地行走、床椅转移10项内容,总分0~100分,≤40分为完全需他人照顾;41~66分为基本需他人照顾;67~99分为很少需他人照顾;100分为无须他人照顾,分数越高则日常生活能力越强[7]。
1.3.3 肢体运动功能
采用Fugl-Meyer平衡量表对两组病人入院时、出院时肢体运动功能进行评价,该量表共包含无支撑座位、健侧展翅反应、患侧展翅反应、支撑下站立、无支撑站立、健侧站立、患侧站立7项内容,每项内容0~2分,总分0~14分,分数越高则肢体运动功能越好[8]。
1.4 统计学方法
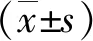
2 结果
2.1 神经功能
出院时观察组病人SSS评分低于对照组,差异有统计学意义(t=-9.416,P=0.000)。详见表1。
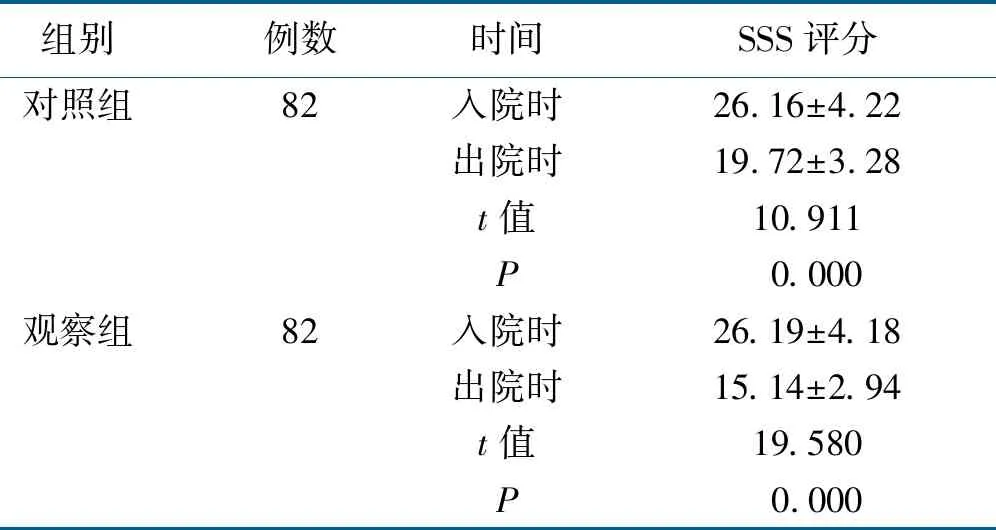
表1 两组病人干预前后SSS评分比较 单位:分
2.2 日常生活能力
出院时观察组Barthel指数评分高于对照组,差异有统计学意义(t=10.167,P=0.000)。详见表2。

表2 两组病人干预前后Barthel指数评分比较 单位:分
2.3 肢体运动功能
出院时观察组Fugl-Meyer评分高于对照组,差异有统计学意义(t=14.344,P=0.000)。详见表3。

表3 两组病人干预前后Fugl-Meyer评分比较 单位:分
3 讨论
近年来随着我国人口老龄化进程的加快以及人们生活方式、行为习惯的改变,使得造成脑卒中的糖尿病、高血压等危险因素也随之提升,最终导致脑卒中发生率逐渐上升[9]。脑卒中致残率较高,且卒中后病人通常会出现肢体功能障碍,对其生活质量造成严重影响[10]。病人肌肉痉挛、肌张力改变会造成关节痉挛、腱反射活跃、运动受限等情况。而传统医学康复理论认为,卒中病人发病初期应保持卧床静养,且目前我国治疗卒中病人中存在重治疗、轻康复的错误观念[11]。而近年来有研究表明,对卒中病人实施超早期康复干预可促进其机体运动功能改善,降低继发性运动功能障碍的发生率[12-13]。在本研究中对急性脑卒中病人实施超早期活动干预取得了显著效果。本研究结果可见,观察组出院时SSS评分低于对照组,差异有统计学意义(P<0.05)。表明对急性脑卒中病人实施超早期活动护理干预可明显提升其神经功能。分析原因主要为急性脑卒中病人在发病早期局部缺血区存在血脑屏障破坏情况,而超早期活动干预可促使血脑屏障的破坏程度显著降低,并可缓解脑缺血所引发的氧化应激反应,从而起到保护脑细胞,使脑功能重塑细胞及递质的产生,改善病人脑部血流状况,最终改善其大脑神经功能[14-15]。本研究结果可见,观察组出院时Barthel指数评分高于对照组,差异有统计学意义(P<0.05)。表明超早期活动护理干预可提升病人日常生活能力。分析原因主要为该干预措施通过超早期主被动运动、良肢位摆放,刺激病人姿势反应,促进肢体功能恢复,从而起到改善机体肌张力异常的效果,促进偏瘫患肢功能恢复,并在病人发病超早期即实施简单生活自理活动锻炼,包括刷牙、洗脸、进食等,从而有效提升日常生活能力[16-17]。本研究结果可见,观察组出院时Fugl-Meyer评分高于对照组,差异有统计学意义(P<0.05)。表明超早期活动护理干预可有效改善急性脑卒中病人运动功能。分析其原因主要与病人中枢神经系统运动功能的可塑性相关,病人在卒中后大脑皮层、中央白质、基底节及小脑等区域的损伤,均会造成运动对感觉传入障碍,从而造成大脑神经元异常兴奋,引发肌肉本身出现变化。而通过超早期活动干预能够根据病人个体化差异实施有效活动锻炼,且由易到难,逐渐提高锻炼的难度,从而促使病人逐渐适应,通过主被动运动锻炼的刺激,促使提升病人中枢神经系统的感觉信息输入,从而改善肢体运动功能[18]。
4 小结
综上所述,超早期活动干预应用于急性脑卒中病人可减轻病人神经功能缺损程度,改善日常生活能力和肢体运动功能。
