建立卒中护理系统建议的要点解读
2020-12-22李芳芳
李芳芳
在世界范围内,优化卒中系统对公共卫生产生的影响是深远的。卒中护理系统的建立可以减少全世界2%~3%(约40万例)卒中相关死亡例数,可以降低卒中后致残率,改善卒中病人的生活质量,降低成本,减轻病人、家属、政府与第三方支付者的负担。美国卒中协会(ASA)于2019年5月发布最新版建立卒中护理系统的建议,在原版本基础上进行了进一步的扩展与更新。该建议罗列并具体阐述了建立卒中护理系统的核心要素,包括社区教育、原始预防、初级预防、急救医疗、卒中紧急救治、卒中二级预防、卒中后康复以及持续质量改进八大主题。尽管在不同国家和地区,这些要素的实施会不尽相同,但是总的原则和方法对医务人员和卒中系统内的其他相关人员来说都非常有意义。我国疾病预防控制中心梁晓峰等与美国华盛顿大学合作完成的最新中国疾病负担结果显示,脑卒中跃居为我国居民死亡的首位杀手[1]。我国脑卒中防治报告(2015)数据显示,我国40岁以上的人群中,有15%面临脑卒中高风险,欧美国家脑卒中发病率正在呈下降趋势,而我国脑卒中发病率却在以每年9%的速度攀升[2]。我国脑卒中发病年龄为63岁,比美国的平均发病年龄早10年。更为严重的是,我国脑卒中病人中近六成面临高复发风险,中青年病人复发风险更高。有研究表明,2030年我国脑血管病事件的发生率将比2020年升高约50%[2]。美国早在2005年就提出了建立卒中护理系统的建议,并在2013年对该建议进行了修改[3-4]。过去的10年,在医疗政策发生重大变革的背景下,美国卒中护理系统在血管内治疗、神经危重症护理和卒中中心认证方面取得了巨大进步,此外还出现了远程卒中医疗和移动式卒中单元等创新。在此基础上,美国卒中协会于今年5月再次发布最新版建立卒中护理系统的建议[5],对原版本进行了进一步的完善与更新,下面将对具体建议要点进行解读。
1 社区教育
有研究显示,健康教育对社区脑卒中合并高血压及高危人群的应用效果显著[6]。社区脑卒中家属对脑卒中健康教育需求较高,应根据需求及时制定出科学、有效的健康教育方案,提升社区家庭脑卒中预防及康复能力[7]。①卒中系统应该支持地方或区域卒中相关教育,目的在于提高普通人群,尤其是卒中高风险人群及预后不良群体对卒中的认知(包括卒中预警信号、卒中危险因素、一级/二级预防、卒中后康复)。我国社区居民对脑卒中危险因素及预警症状的综合识别能力比较低[8]。有研究表明,结构化健康教育能提高重症脑卒中病人家属的卒中知识水平和照护技能[9]。因此,及时有效地开展社区脑卒中健康教育具有重大社会现实意义。②卒中系统应监测社区教育在改善对预警症状、卒中治疗率、死亡率和其他相关结果行为反应方面的有效性。③应该制定系统地识别和治疗所有卒中危险因素的方法。④依托于数字表型分析、社会网络分析、游戏化和机器学习等工具的创新性行为干预措施,对存在健康行为、预防依从性和警告信号行为障碍的病人提供持续行为改变的机会,应鼓励开展相关领域研究,从新的角度积极探索脑卒中病人行为干预策略。
2 原始预防及初级预防
原始预防指采取行动抑制健康危险因素,比如制定减少高血压、糖尿病、心脏病和肥胖等脑卒中主要危险因素的战略。有研究表明,对脑卒中病人及家属进行一级预防能有效提高病人治疗依从性,改善病人生活质量水平[10]。①卒中系统能够支持与协助社区与医务人员发起适用于普通人群的卒中预防方案。有研究表明,在生活方式干预和危险因素治疗与控制的基础上,筛查脑卒中高危个体进行治疗性干预的社区脑卒中一级预防方案,能够降低脑卒中的发病率[11]。②卒中系统应该具备支持和帮助社区、病人及医务人员长期坚持进行卒中原始/初级预防方案的能力。
3 急救医疗(emergency medical services)
目前,美国只有50%~60%的住院卒中病人通过急救医疗到达医院[12-14]。通过院前急救护理衔接卒中绿色通道护理模式,能有效救治脑卒中病人,为病人下一步治疗节省时间[15]。①公共卫生领导人与专业医疗人士应一起制定专门针对卒中系统以及如何快速寻求紧急医疗救护的公众教育项目,这些项目必须是能重复使用而且能够帮助到不同的人群。急性脑卒中病人就诊延迟主要与到达医院的方式有关,通过“120”救护车或“110”警车到达医院的病人往往比首诊于社区医院的病人能更及时地得到救治。因此,建立并完善急诊急救医疗服务体系,院前院内有效衔接能最大限度地缩短卒中病人接受评估、护理和急救治疗的时间[16]。②急救医疗应该能够确保所有已知或疑似卒中的病人能够得到快速识别和筛查,进行筛查的工具是经过验证和标准化的,例如FAST(face,arm,speech,time,FAST),洛杉矶院前卒中筛查(Los Angeles Prehospital Stroke Screen,LAPSS)等。钟育红等[17]的研究结果显示,LAPSS量表对脑卒中的灵敏度为93.62%,特异度为92.86%,准确度为93.26%,在院前卒中筛查中具有较高的诊断效能。对所有院前疑似卒中筛查阳性的病人,均应采用标准化的院前卒中严重程度评估工具进行评估,以促进有效分流。鼓励急救呼叫中心与急救医疗人员进行标准化的院前卒中严重程度评估、分诊和管理。③在同一区域存在多家具备静脉溶栓能力的医院的情况下,对于院前卒中严重程度评估提示有大血管闭塞的病人,到达能够进行血管内取栓治疗机构的时间应该控制在15 min之内。在有多个医院满足上述条件的情况下,急救人员应该选择卒中照护质量最高的医院。
4 以医院为基础的急性卒中管理
①初级卒中中心、血栓切除卒中中心、综合卒中中心与急性卒中准备医院形成的框架,为医院照护与结果指标的数据驱动提供了合适的平台。所有经过认证的卒中机构都应该达到或者超过数据驱动产生的决策或要求。各级别卒中中心均应在其区域内开展综合性的工作并分享最佳实践经验。所有符合血栓形成条件的缺血性卒中病人均应该在血栓切除卒中中心得到及时、有力的诊断与治疗,同时医疗机构应该对病人的治疗过程、技术结果(再灌注率)、并发症及临床结局进行汇报与追踪。开颅减压术的临床效益和出血性脑卒中的处理都需要综合考虑神经外科和神经危重症护理资源。②要在完成相应的影像学检查之后确定取栓目标人群。不具备取栓能力的医院应该将病人转移到上级医院以保证病人得到快速治疗。在没有影像学检查条件的偏远地区(如农村),对疑似大动脉闭塞的病人,应立即送往能加速检查的医院。③提供取栓术的卒中中心应严格监测病人从临床表现、成像到干预的所有时间节点的血流情况,并且需要记录和追踪技术结果(再灌注率),并发症及病人临床结局。④数据显示,复杂的影像学检查可以帮助医务人员在卒中发生的6~24 h内通过评估是否存在有利半暗带来选择需要进行血管内取栓治疗的病人。高级成像研究可用于排除急性卒中病人是否有出血,评估脑损伤的程度,确定造成缺血性缺陷的血管病变。CT和核磁共振成像(MRI)技术能帮助区分不可逆梗死的脑组织和可能被挽救的脑组织,从而更好地选择可能从治疗中获益的病人[18]。⑤所有从事血管内治疗的工作人员都要经过培训并通过资质认证。不同级别医疗机构卒中管理能力比较见表1。
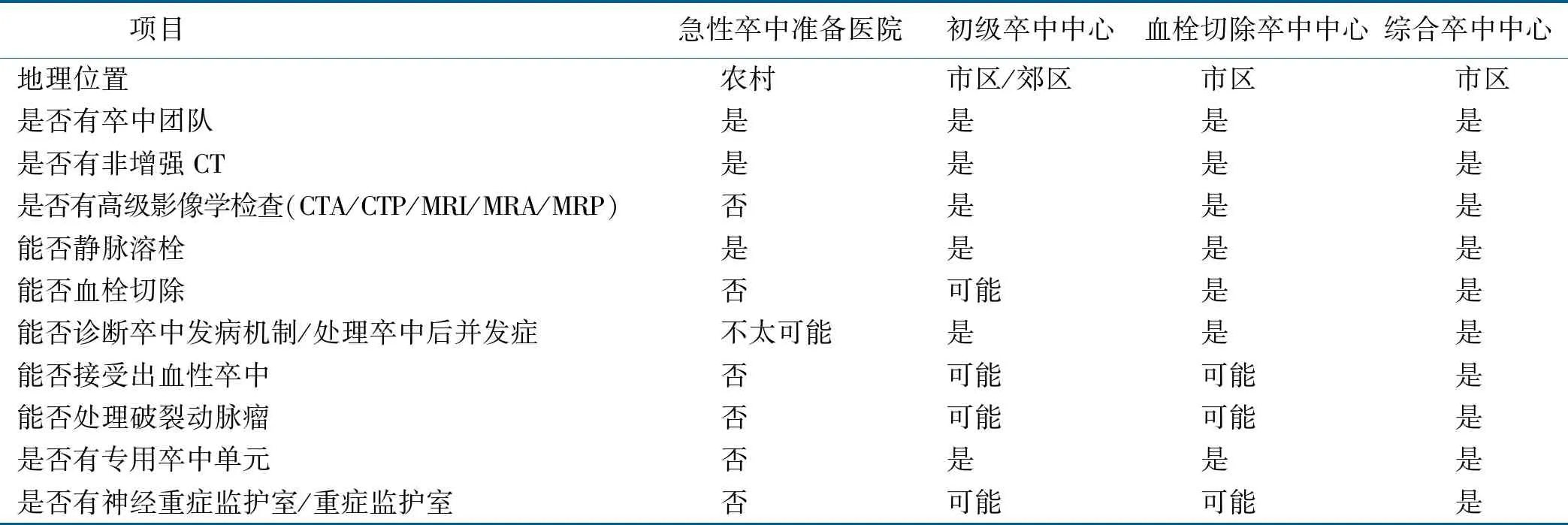
表1 不同级别医疗机构卒中管理能力比较
5 卒中二级预防
二级预防亦称“三早”预防,即对疾病早发现、早诊断、早治疗,目标是改善症状,减缓疾病进展,改善预后,防止疾病复发。卒中病人的二级预防主要着眼于可以干预的卒中危险因素,比如高血压、高血脂、糖尿病、吸烟等。有研究表明,缺血性脑卒中病人采用规范化二级预防护理干预,可以提高病人依从性和降低复发率[19]。①卒中中心要确保所有病人都能接受到有组织、有计划的亚急性期照护。②卒中中心应推进针对卒中主要危险因素的二级预防措施,并且这些措施是适用于包括有过或疑似卒中或短暂性脑出血发作病史的所有病人的指南。③卒中系统应确保所有出院病人能得到专业的卒中延续服务,要对病人及家属进行健康教育及培训。清晰、全面、及时的沟通以及卒中后延续护理对病人的医疗与康复至关重要。邓燕玲[20]的研究结果显示,基于综合信息服务云平台的脑卒中病人出院后延续护理,可改善病人出院后的疾病认知,提高遵医嘱性,增强自我护理能力,促进疾病康复。④规范脑卒中出院后护理,脑卒中中心应全面筛查卒中后并发症,为病人提供个性化的护理方案,提供社区转诊服务,加强脑卒中危险因素的二级预防和自我管理,督促病人改变生活方式以降低中风复发的风险。卒中专业护士、执业护士、社会工作者、社区卫生工作者等均应在这一过程中发挥关键作用。
6 卒中康复
康复是卒中幸存者恢复最大功能的主要手段。①卒中系统应确保所有卒中幸存者在住院后立即接受标准化的筛查与评估,以确定其是否需要康复治疗,并确定康复治疗的类型、时间、地点和持续时间。应安排初级保健和专科医生(物理治疗师或神经内科医生)对卒中幸存者进行长期随访,以保证存在残障的病人能接受适当的持续康复治疗。有研究显示,在卒中病人生命体征平稳48 h后开展早期康复运动(非高强度),是比较安全的,而且更有利于病人的功能恢复[21]。②卒中系统应定期评估其现有康复治疗和社区可获得资源的水平。脑卒中康复涉及肢体功能、吞咽、心理、语言、认知等各个层面。病人的康复需要物理治疗师,神经内科医生、护士、照顾者、家人、朋友、语言治疗师、心理治疗师、营养师、社会工作者等各方人员沟通协调,通力合作。大多数脑卒中病人留有不同程度的功能障碍,病人住院时间往往有限,更多的康复是出院后居家或者在社区内完成,因而社区康复转介显得尤其重要[22]。在我国,社区康复是卒中康复的薄弱环节,病人更多的是依赖照顾者或者自身对康复技能的认知与掌握。脑卒中康复机构列表见表2。

表2 脑卒中康复机构列表
7 持续质量改进
①应更好地利用科技及病人检查结果,努力促进卒中护理进行更好的转变。采取基于持续质量改进的方式与方法,不仅能全面促进脑卒中的预防、治疗和康复,而且还可能减少卒中护理中存在的持续差异性。新的政策与方法在使用之前应评估其是否对病人存在潜在的不利影响以及护理差异。②政府应制定政策使卒中护理的连续性得到标准化。这些政策能降低卒中病人寻求急救过程中的障碍,确保卒中病人能在适当的医院得到及时的照护,增加卒中后获得二级预防和康复资源的机会。建议医院管理者建立住院卒中病人多学科合作康复治疗机制,保证住院卒中病人得到全方位、多层面的康复,另外增加社区康复机构的建设,给回归家庭和社区的脑卒中病人提供康复保障。
