甲状腺激素水平、TOAST分型与急诊急性缺血性脑卒中患者短期预后的关系研究
2020-12-14商娜刘慧珍李芳刘芦姗王丰容李俊玉王雅慧李培兰郭树彬
商娜 ,刘慧珍 ,李芳 ,刘芦姗 ,王丰容 ,李俊玉 ,王雅慧 ,李培兰 ,郭树彬
急性缺血性脑卒中(acute ischemic stroke,AIS)是临床最常见的卒中类型,也是全世界范围内致死的第二大原因和致残的主要原因,给患者家庭及社会带来沉重的经济负担[1]。近年随着神经内分泌学的不断发展,研究者逐渐意识到AIS发生时脑组织和神经元损伤会导致神经内分泌功能障碍,包括下丘脑-垂体-甲状腺轴功能紊乱,表现为血清甲状腺激素水平改变。既往研究报道,血清甲状腺激素水平异常与AIS严重程度、预后密切相关[2-4]。而目前有关甲状腺激素水平对急诊AIS患者短期(14 d)预后影响的研究报道较少,本研究旨在探讨甲状腺激素水平、TOAST分型与急诊AIS患者短期预后的关系,以期能早预测、早干预预后不良的急诊AIS患者。
1 资料与方法
1.1 一般资料 选取2017年10月—2019年9月在中国康复研究中心北京博爱医院急诊科就诊的AIS患者124例作为病例组,均符合中华医学会神经病学分会制定的《中国急性缺血性脑卒中诊治指南2014》[5]中的AIS诊断标准,并经颅脑磁共振成像(MRI)证实。纳入标准:(1)首发AIS;(2)发病至入院时间≤72 h;(3)年龄≥18岁。排除标准:(1)既往有甲状腺疾病(包括甲状腺功能亢进、甲状腺功能减低、桥本甲状腺炎、甲状腺瘤等)、甲状旁腺及肾上腺系统疾病病史者;(2)合并严重心、肝、肾功能不全者;(3)合并严重感染者;(4)长期服用糖皮质激素或胺碘酮等影响甲状腺功能的药物者。剔除标准:中途自愿退出研究或失访者。另选取同期中国康复研究中心北京博爱医院体检中心的体检健康者140例作为对照组。本研究经过中国康复研究中心医学伦理委员会批准(批件号:2018-070-1),所有受试者自愿参加本研究并签署临床研究知情同意书。
1.2 AIS患者治疗方法 AIS患者入院后按照《中国急性缺血性脑卒中诊治指南2014》[5]中的急诊处理流程,4.5 h内无溶栓禁忌证者给予静脉溶栓治疗,存在静脉溶栓禁忌证或静脉溶栓无效的大动脉闭塞者24 h内行机械取栓。超过再灌注时间窗者,24 h内启动抗血小板治疗、口服他汀类药物,同时给予控制血压、控制血糖、营养支持、改善循环、脑保护剂等对症支持治疗等。
1.3 观察指标
1.3.1 一般资料 收集所有受试者年龄、性别及急诊AIS患者合并症(包括高血压、糖尿病、心房颤动)、入院时美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分。
1.3.2 甲状腺激素水平 所有受试者于24 h内采集空腹血标本以检测甲状腺激素水平,采用放射免疫法检测血清促甲状腺激素(thyroid-stimulating hormone,TSH)、三碘甲状腺原氨酸(triiodothyronine,T3)、甲状腺素(thyroxine,T4)、游离三碘甲状腺原氨酸(free triiodothyronine,FT3)、游离甲状腺素(free thyroxine,FT4)水平,均于中国康复研究中心北京博爱医院检验科进行。
1.3.3 TOAST分型 TOAST亚型分类标准是目前国际上公认的缺血性脑卒中病因学分类标准[6],主要包括大动脉粥样硬化型(large artery atherosclerosis,LAA)、心源性栓塞型(cardio-embolic,CE)、小血管闭塞型(small-vessel occlusion,SVO)、其他明确病因型(undetermined,UE)和不明原因型(other etiology,OE)。患者均采用Philips lngenia 3.0 T超导磁共振扫描仪行颅脑MRI,包括常规轴位T1加权成像、T2加权成像、弥散加权成像、血管成像;采用磁共振血管造影(magnetic resonance angiography,MRA)、CT血管造影(CT angiography,CTA)或数字减影血管造影(digital subtraction angiography,DSA)技术检测血管情况,并由两位神经内科主治医生根据临床诊断和影像学检查结果进行TOAST分型。
1.3.4 预后 急诊AIS患者规范化治疗14 d后由急诊科脑卒中绿色通道两名医生共同对其进行改良Rankin量表(modified Rankin Scale,mRS)评分,其中mRS评分≤2分为预后良好,mRS评分>2分为预后不良。
1.4 统计学方法 采用SPSS 26.0和MedCalc 19.4统计学软件包进行数据处理。连续变量先进行正态性检验,符合正态分布的以(±s)表示,组间比较采用两独立样本t检验;非正态分布的连续变量以M(Q1,Q3)表示,组间比较采用Mann-WhitneyU检验。定性资料以n(%)表示,组间比较采用χ2检验。急诊AIS患者短期预后的影响因素分析采用多因素Logistic回归分析,相对危险度以优势比(odds ratio,OR)及其95%置信区间(confidence interval,CI)表示。绘制受试者工作特征(receiver operating characteristic,ROC)曲线以评价FT3、TSH及二者联合对急诊AIS患者短期预后的预测效能,曲线下面积(area under the curve,AUC)的计算及比较由MedCalc 19.4统计学软件包完成。双侧检验水准α=0.05。
2 结果
2.1 病例组与对照组年龄、性别及甲状腺激素水平比较 两组受试者年龄、性别比较,差异无统计学意义(P>0.05);病例组患者血清TSH、T3、FT3水平低于对照组,血清T4、FT4水平高于对照组,差异有统计学意义(P<0.001,见表1)。
2.2 急诊AIS患者短期预后影响因素的单因素分析AIS患者入院后14 d,预后不良发生率为51.6%(64/124)。预后不良与预后良好患者性别、血清T4水平、血清FT4水平及高血压、糖尿病、心房颤动发生率比较,差异无统计学意义(P>0.05);预后不良患者年龄大于预后良好患者,入院时NIHSS评分高于预后良好患者,血清TSH、T3、FT3水平低于预后良好患者,差异有统计学意义(P<0.05);预后不良与预后良好患者TOAST分型比较,差异有统计学意义(P<0.05,见表2)。
2.3 急诊AIS患者短期预后影响因素的多因素Logistic回归分析 将急诊AIS患者短期预后(赋值:良好=0,不良=1)作为因变量,将单因素分析中有统计学差异的指标作为自变量,进行多因素Logistic回归分析,结果显示,入院时NIHSS评分、血清TSH水平、血清FT3水平、LAA、CE是急诊AIS患者短期预后的独立影响因素(P<0.05,见表3)。
2.4 预测价值 ROC曲线分析结果显示,TSH、FT3及二者联合预测急诊AIS患者短期预后的AUC分别为0.791、0.836、0.870,最佳截断值分别为1.17 mU/L、3.14 pmol/L、0.52,灵敏度分别为0.804、0.595、0.800,特异度分别为0.745、0.949、0.836(见表4、图1)。TSH与FT3预测急诊AIS患者短期预后的AUC比较,差异无统计学意义(Z=0.969,P=0.333);FT3与TSH联合FT3预测急诊AIS患者短期预后的AUC比较,差异无统计学意义(Z=1.710,P=0.087);TSH联合FT3预测急诊AIS患者短期预后的AUC大于TSH,差异有统计学意义(Z=2.354,P=0.019)。

表1 病例组与对照组年龄、性别及血清甲状腺激素水平比较Table 1 Comparisons of age,sex distribution and serum thyroid hormone levels between the case group and control group
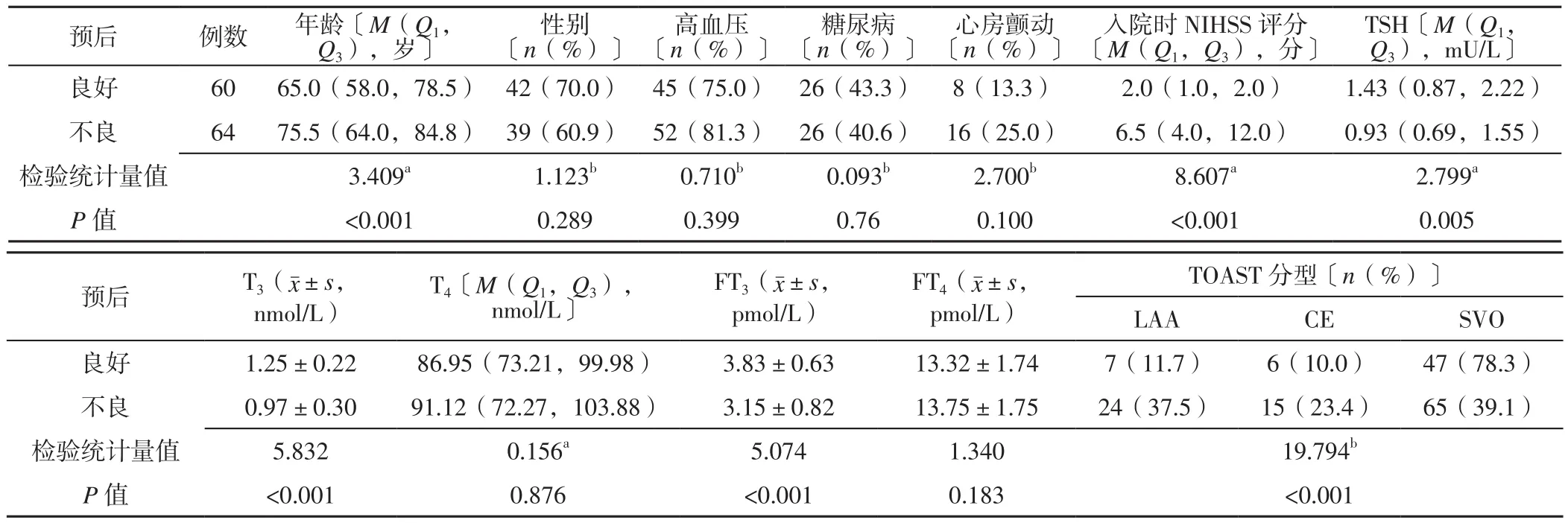
表2 急诊AIS患者短期预后影响因素的单因素分析Table 2 Univariate analysis of influencing factors on short-term prognosis of emergency AIS patients

表3 急诊AIS患者短期预后影响因素的多因素Logistic回归分析Table 3 Multivariate Logistic regression analysis of influencing factors on short-term prognosis of emergency AIS patients

表4 TSH、FT3及二者联合对急诊AIS患者短期预后的预测价值Table 4 Short-term prognostic predictive values of TSH,FT3 and their combination in emergency AIS patients
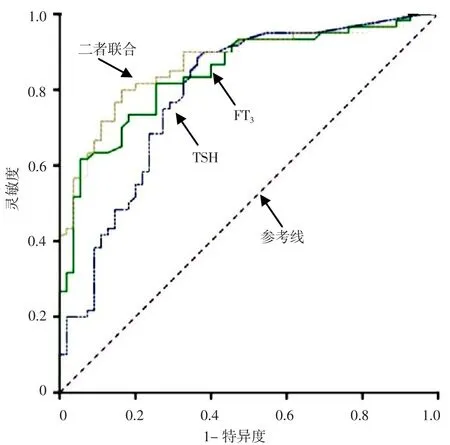
图1 TSH、FT3及二者联合预测急诊AIS患者短期预后的ROC曲线Figure 1 ROC curve for short-term prognostic values of TSH,FT3 and their combination in emergency AIS patients
3 讨论
3.1 AIS患者甲状腺激素水平变化及其原因 甲状腺病态综合征(euthyroidsicksyndrome,ESS)亦称非甲状腺疾病综合征(non-thyroidal illness syndrome,NITs),是由美国学者WARTOFSKY和BUNMAN于1982年正式提出[7],其主要临床特点为甲状腺激素水平异常,但甲状腺功能正常,包括低T3综合征、低T3和T4综合征、高T4综合征等,其中低T3综合征最为常见,表现为血清T3或FT3水平降低、T4降低或正常、TSH正常[8]。近年越来越多研究证实,ESS可发生于AIS及其他危重病患者[9-10],并对AIS患者预后具有重要预测价值。
甲状腺在TSH刺激下合成并释放甲状腺激素,主要包括T3和T4,血液循环中部分T4在脱碘酶作用下转化为T3,且T3的活性是T4的3~5倍,外周血中T3和T4主要以游离形式和结合形式存在,且以游离形式结合靶细胞发挥生物学作用[11]。AIS发生后机体出现神经功能缺陷的同时发生内分泌及代谢变化,而机体通过调节下丘脑-垂体-甲状腺轴而引起甲状腺激素代谢异常,进而降低代谢率、减少能量过度消耗,这是机体的一种可逆性保护性应激反应[12]。研究表明,AIS患者甲状腺激素代谢异常,主要表现如下:(1)单纯T3下降,包括总三碘甲状腺原氨酸(TT3)、FT3下降,不伴T4或TSH改变;(2)伴TSH下降:FT3下降伴TSH下降,TT3下降伴TSH下降,总甲状腺素(TT4)下降伴TSH下降;(3)伴TSH升高:T3、FT3下降伴TSH升高,TT3、FT3下降伴TSH升高[13]。本研究结果显示,病例组患者血清TSH、T3、FT3水平低于对照组,血清T4、FT4水平高于对照组,分析急诊AIS患者甲状腺激素水平异常的原因可能如下:(1)应激状态:AIS患者皮质醇、糖皮质激素分泌增加,下丘脑-垂体-甲状腺轴活性受到抑制,T4分泌减少,外周组织T4向T3转化途径发生障碍,进而导致血清T3水平下降。(2)下丘脑-垂体功能紊乱:AIS患者脑组织缺血、缺氧及水肿使组织中5'-脱碘酶活性降低[14],抑制T4向T3转化,进而使血清T3水平及脑组织对T3的反应性降低。(3)机体代谢变化:AIS患者出现一过性低蛋白血症时机体合成甲状腺结合球蛋白减少,甲状腺激素抑制物水平升高,甲状腺激素代谢发生障碍,进而导致甲状腺激素水平改变。(4)细胞因子参与:AIS发生后大量细胞因子,如白介素6(interleukin,IL-6)、肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)等释放入血,抑制了下丘脑-垂体-甲状腺轴活性,减弱了TSH对促甲状腺激素释放激素的应答反应,进而导致TSH分泌减少和甲状腺功能减弱[15-16]。
3.2 甲状腺激素水平与急诊AIS患者短期预后的关系 AIS破坏了下丘脑-垂体-甲状腺轴的正常生理功能,导致甲状腺激素分泌异常,脑组织损伤越严重,则甲状腺激素分泌越异常,故患者预后越差。T3是发挥生物学功能的主要激素,故T3水平下降可影响脑卒中患者预后。AMBROSIUS等[17]研究表明,低T3水平与AIS患者病死率和致残率高有关。BLANCO等[18]研究结果显示,急性脑卒中发生后机体血T3水平下降,且血T3水平下降又与卒中严重程度相关。JIANG等[19]进行的甲状腺激素在AIS中诊断价值的Meta分析结果显示,低T3、高FT4、低TT3及低FT3/FT4与AIS患者预后不良相关。但目前将低T3水平作为脑卒中患者预后的预测标志物仍存在争议[20]。IRIMIE等[21]研究证实,T3水平降低与脑卒中患者NIHSS评分有关。DHITAL等[4]认为,ESS可能是缺血性脑卒中患者早期(出院时或出院3个月)预后不良的标志,其与患者远期(>1年)预后无相关性。本研究结果显示,血清TSH、FT3水平是急诊AIS患者短期(14 d)预后的独立影响因素,且TSH联合FT3对急诊AIS患者短期(14 d)预后的预测效能较高。
目前临床上针对AIS患者出现ESS是否给予甲状腺激素治疗尚有不同意见。多数学者认为,ESS是机体的一种保护机制,可降低机体代谢、减少能量消耗,从而延缓病情恶化,且当原发病趋于稳定后,ESS自然可以得到纠正。但MDZINARISHVILI等[22]认为,ESS患者补充甲状腺激素可促进脑源性神经生长因子表达,促进神经元重塑和再生。SKVORTSOVA等[23]研究结果显示,AIS后24 h内给予TSH释放激素治疗可有效提高患者甲状腺激素水平,降低低T3综合征发生率,改善NIHSS评分。
3.3 TOAST分型与急诊AIS患者短期预后的关系TOAST分型是1993年美国ADAMS等[6]为了观察低分子肝素治疗AIS的安全性及有效性而制定的分型标准,是目前国际上公认的用于AIS病因分型的常用方法。2018年ORNELLO等[24]进行的一项大型系统回顾性研究和Meta分析结果显示,LAA是亚洲人中最常见的卒中类型,且发病率呈逐年上升趋势。LIN等[25]研究结果显示,在世界范围内TOAST分型为CE的缺血性脑卒中占所有缺血性脑卒中患者的20%~30%,SVO占22%。
目前研究认为,TOAST分型与脑卒中患者病情严重程度及预后有关[26],TOAST分型为SVO的AIS患者常预后良好,但CE是AIS患者中复发率和病死率最高的类型[27],分析其原因可能如下:(1)心房颤动是TOAST分型为CE的AIS患者的首位病因[28],该类患者发病急,无足够时间建立侧支循环;(2)TOAST分型为CE的AIS患者因突然栓塞极易引起脑血管痉挛,加重脑部缺血或因再灌注不足而引起出血性梗死,导致病情较其他分型严重。国内张金枝等[29]研究显示,老年CE AIS患者的预后优于老年LAA AIS患者。本研究对TOAST分型设哑变量,结果显示,TOAST分型为LAA、CE的急诊AIS患者短期预后不良的发生风险分别是SVO的8.188、6.523倍。因此,早期明确AIS患者TOAST分型对指导AIS二级预防、改善患者预后具有重要意义。
综上所述,血清TSH、FT3水平降低及TOAST分型为LAA、CE是急诊AIS患者短期预后不良的危险因素,且TSH联合FT3对急诊AIS患者短期预后的预测效能较好,故早期检测甲状腺激素水平并进行TOAST分型有助于AIS患者风险分层。但本研究尚存在以下不足:(1)本研究为单中心研究,纳入样本量偏小,且缺乏TOAST分型为UE和OE的患者,故存在选择偏倚;(2)本研究甲状腺激素仅检测1次,尚不能全面反映急诊AIS患者神经内分泌变化;(3)本研究侧重于分析甲状腺激素水平和TOAST分型与急诊AIS患者短期预后的关系,二者对患者远期预后的预测价值尚需进一步探讨。因此,本研究结论仍有待大样本量、多中心研究进一步证实。
作者贡献:商娜、刘慧珍、李芳进行文章的构思与设计;李芳、刘芦姗进行研究的实施与可行性分析;商娜、刘慧珍、李俊玉、王雅慧进行数据收集、整理、分析;刘慧珍、王丰容进行结果分析与解释;商娜撰写论文;刘慧珍、李芳进行论文的修订;李培兰、郭树彬负责文章的质量控制及审校;郭树彬对文章整体负责,监督管理。
本文无利益冲突。
