全身炎症反应综合征评分应用于产科急危重症患者中的效果评价
2020-12-09袁菲菲姜武佳
袁菲菲 钱 丹 顾 馨 姜武佳
产科急危重症指产妇出现突发性脏器功能障碍,导致其妊娠、母婴安全受到不良影响的疾病,该病在产妇妊娠期与围产期等阶段均可能出现,需及时给予患者有效的治疗[1-2]。产科急危重症患者通常起病较急、病情进展较迅速,若未能及时、有效治疗,将会影响母婴安全,再加上患者处于特殊阶段,其心思较为敏感,极易出现不良情绪,影响预后效果[3]。全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)为机体修复与生存而出现过度应激反应的一种临床过程,危重患者常因机体代偿性抗炎反应能力下降、代谢功能紊乱等出现SIRS,严重者会导致多器官功能障碍综合征(multiple organ dysfunction syndrome, MODS)[4]。因此,对于产科急危重症患者需给予有效干预,以减少并发症的发生。常规干预是根据患者情况给予其病情监测、生命体征监测等,在一定程度上虽能够减少患者并发症的发生,但产科急危重症患者起病突然且变化迅速,常规干预的应用对于改善母婴结局作用不大[5]。SIRS评分是以2004国际脓毒症研讨会SIRS修正诊断标准[6]为基础,并结合日常危重病监护与治疗特点,拟定出SIRS评分,用以指导危重患者的病情评估。本研究将SIRS评分应用于产科急危重症患者中,并探究其对不良妊娠结局、并发症发生率与围生儿死亡率的影响。
1 资料与方法
1.1 一般资料
选取我院2016年10月-2018年10月收治的产科急危重症患者134例为研究对象,纳入标准:经诊断与相关检查,确诊为产科急危重症;自愿参与本研究,并签署知情同意书。排除标准:存在过敏史、精神疾病史或严重躯体疾病史。采用随机数表法将其分为对照组和观察组,各67例。对照组,年龄18~40岁,平均年龄(27.69±6.58)岁;病程0.5~48h,平均病程(18.01±4.34)h;体质量53~81 kg,平均体质量(63.25±4.31)kg;孕周25~43周,平均孕周(32.24±4.33)周;孕次1~3次;其中重度子痫前期29例,妊娠合并血小板减少17例,完全性前置胎盘13例,妊娠合并心脏病5例,脐带脱垂3例。观察组,年龄18~42岁,平均年龄(28.01±6.43)岁;病程0.4~48 h,平均病程(18.05±4.36)h;体质量52~81 kg,平均体质量(62.98±4.40)kg;孕周25~43周,平均孕周(32.53±4.24)周;孕次1~3次;其中重度子痫前期28例,妊娠合并血小板减少18例,完全性前置胎盘14例,妊娠合并心脏病4例,脐带脱垂3例。2组一般资料比较,差异无统计学意义(P>0.05)。本研究通过医院伦理委员会审批。
1.2 方法
1.2.1 对照组
给予常规干预,包括心电监测、病情观察、饮食干预、心理疏导等。
1.2.2 观察组
采用SIRS评分干预。患者入院后,护理人员遵医嘱对患者是实施心电监测,监测内容包括心电图、无创血压、血氧饱和度、体温等;每隔4h使用快速血糖仪对患者进行1次血糖测量,每隔8 h进行1次血常规检查与相关生化指标监测;护士按照SIRS评分表(表1)每4 h对患者进行动态SIRS评分1次,发生病情变化时立即进行SIRS评分,并记录评分结果,SIRS评分取4 h内最差值,评分在10分以上者为病情具有中、重度风险预警信号,值班护士需及时通知医生进行处理。
1.3 观察指标
比较2组不良妊娠结局、并发症发生率、围生儿死亡率。①不良妊娠结局。包括早产、胎死宫内及新生儿窒息等不良妊娠结局的情况。②并发症发生率。观察并记录干预后患者出现MODS、弥散性血管内凝血(DIC)、HELLP综合征及急性心功能衰竭等并发症的情况。
1.4 统计学方法
采用SPSS 21.0进行统计学分析,计数资料以频数、百分比来描述,采用χ2检验和校正χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 2组不良妊娠结局比较
观察组不良妊娠结局发生率为7.46%(5/67),低于对照组的20.90%(14/67),2组比较,差异有统计学意义(χ2=4.968,P=0.026)。具体见表1。
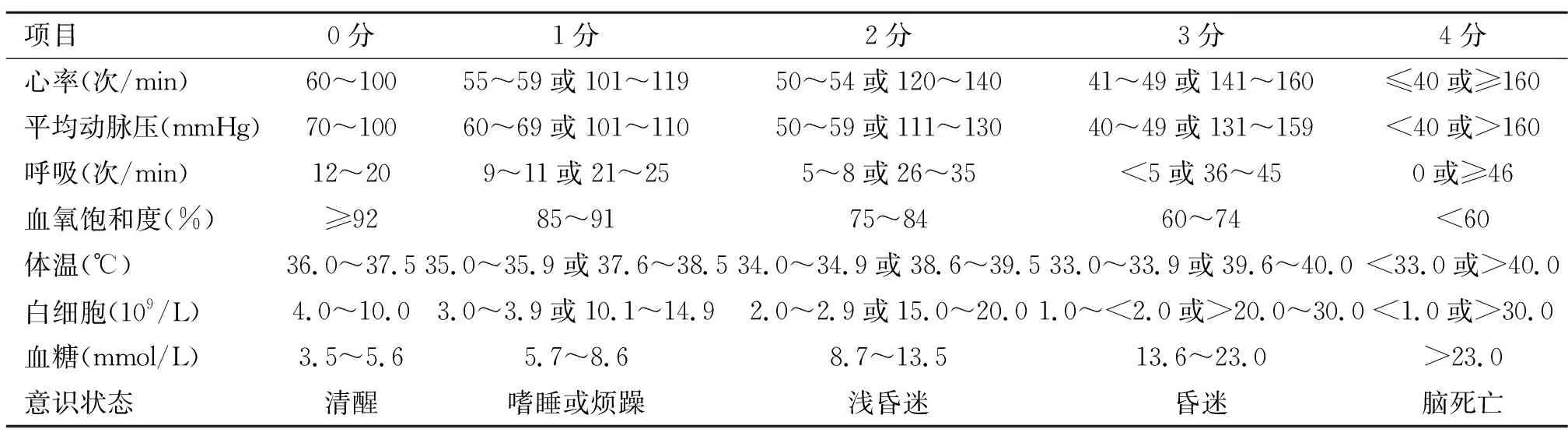
表1 SIRS评分表

表1 2组不良妊娠结局情况比较 (例)
2.2 2组并发症发生率比较
观察组并发症发生率为2.99%(2/67),低于对照组的11.94%(8/67),2组比较,差异有统计学意义(χ2=3.890,P=0.049)。具体见表2。
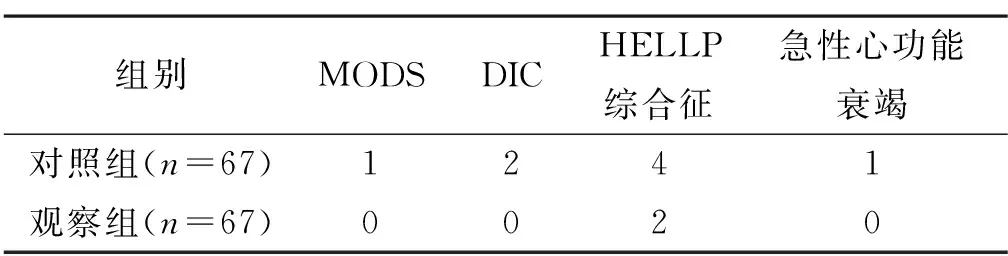
表2 2组并发症发生情况比较 (例)
2.3 2组围生儿死亡率比较
干预后,观察组未发生围生儿死亡,对照组围生儿死亡率为2.99%(2/67),2组比较,差异无统计学意义(χ2=0.508,P=0.476)。
3 讨论
SIRS是由于感染或非感染因素等作用于机体上,导致炎症介质过量释放和炎症细胞过度激活的病理生理状态[7]。在临床上,产科急危重症患者通常具有较高的SIRS发生风险,若患者的SIRS评分呈现持续增长或居高不下等现象,极易引起MODS,甚至引起患者死亡[8]。因此,需给予产科急危重症患者足够的重视。依据SIRS评分可快速获取疾病相关数据,能够最大限度地满足临床急危重症病情的评估需要,避免患者错失最佳救治时间[9]。同时SIRS评分操作较为简便,实用性较强,在临床上有效性与可行性较佳。
本研究中,干预后观察组不良妊娠结局发生率低于对照组,说明SIRS评分应用于产科急危重症患者中可改善患者不良妊娠结局。其原因为SIRS评分的应用能够对患者进行动态监测,及时发现患者病情变化,同时医护人员根据SIRS评分结果,预测患者疾病发展情况,给予其更为有效、合理地干预,从而有效改善不良妊娠结局[10-11]。干预后观察组并发症发生率低于对照组,表明SIRS评分应用于产科急危重症患者可降低并发症发生率,其原因为在应用SIRS评分过程中,护理人员动态关注患者的血糖、血常规及生化指标,并根据患者病情及时进行动态SIRS评分,发生病情变化时及时汇报医生处理,进而有效降低并发症发生率。此外,护理人员加强对患者及其家属进行健康指导,并给予适当心理疏导,确保患者拥有良好心理状态面对疾病,提高疾病治愈率,进而减少围生儿的死亡。但本研究所选样本量不大,因此2组围生儿死亡率比较,差异无统计学意义。
综上所述,SIRS评分应用于产科急危重症患者中,可改善患者的不良妊娠结局,降低并发症发生率,值得临床推广。
