医学营养治疗对妊娠期糖尿病患者胰岛素抵抗、瘦素水平及妊娠结局的影响
2020-12-08尚丽新
王 晶,东 星,王 静,尚丽新
近年来,由于生活水平的不断提高,人们对孕期营养越来越重视,导致了我国妊娠糖尿病(gestational diabetes mellitus,GDM)的发生率逐年上升[1]。GDM患者如血糖控制不良,可能导致妊娠高血压、感染、巨大儿、糖尿病酮症酸中毒、胎儿畸形、新生儿呼吸窘迫综合征等并发症,严重危害母儿健康[2-4]。因此,如何调控GDM患者的血糖逐渐成为研究热点。研究认为,胰岛素抵抗是GDM发病的中心环节[5]。另外,瘦素等拮抗胰岛素样物质的增加,使机体对胰岛素的敏感性下降,也是导致GDM发病的原因之一[6]。营养管理和合理运动是GDM治疗的首选方法[7,8]。本研究对GDM患者进行个性化的医学营养治疗(medical nutrition therapy,MNT),并分析其对患者胰岛素抵抗、瘦素水平及妊娠结局的影响,期望为临床制定有效的治疗方案提供依据。
1 对象与方法
1.1 对象 选取2018-01至2019-07在我院建档的100例妊娠期糖尿病患者作为研究对象,以自愿接受医学营养治疗的60例作为研究组,以接受普通营养干预的40例作为对照组。研究组年龄23~40岁,平均(28.22±4.18)岁,平均(24.68±3.27)孕周。对照组年龄22~39岁,平均(28.63±4.92)岁,平均(24.55±4.60)孕周。两组年龄、孕周、孕次比较差异无统计学意义。
1.2 方法
1.2.1 诊断标准 孕妇于24周时,行75 g OGTT试验。首先抽取空腹血,查空腹血糖,然后将75 g葡萄糖粉溶于300 ml水中,5~10 min喝完,1 h及2 h后分别抽取静脉血,查血糖。诊断标准为:空腹及服糖后1 h、2 h血糖值分别低于5.1 mmol/L、10.0 mmol/L、8.5 mmol/L,任何一点血糖值达到或超过上述标准即诊断为GDM[9]。
1.2.2 干预方法
1.2.2.1 对照组 采用传统的营养宣教,嘱患者糖尿病饮食,分餐饮食,适当运动等。同时告知GDM的相关知识、血糖控制标准、治疗原则等。由患者自行操作,对之定期进行血糖监测。
1.2.2.2 研究组 采用个性化的医学营养治疗(MNT)。包括:(1)安排专业的产科医师、营养师对患者进行一对一指导。(2)对患者进行营养评估,了解其年龄、孕前体重、孕周、既往史、家族史、饮食情况、文化背景、生活方式、经济条件、教育程度等,制定相应的营养治疗计划。(3)定期开设营养治疗相关知识讲座,营养门诊设置食物模型、食物能量卡,给每个患者发放膳食记录单,了解其饮食及血糖情况。(4)制定MNT方案,患者每日热量的总摄入量为标准体重×能量系数,妊娠中、后期各增加200 kcal/d,多胎再加200 kcal。其中碳水化合物摄入占总能量的50%~60%,每日不低于150 g(四两米或面粉)。优先选择低血糖指数食物。蛋白质占总能量的15%~20%。脂肪占总能量的25%~30%。限制饱合脂肪酸含量高的食物,如动物油脂、红肉类、全脂奶制品、椰奶等。增加膳食纤维的摄入,25~30 g/d,如果胶、海带、紫菜、魔芋粉、粗杂粮、新鲜蔬菜等。保障少量多餐,定时、定量进餐。早、中、晚餐能量控制在10%~15%、30%、30%,加餐食物或水果的能量在5%~10%。制定运动计划,餐后30 min进行有氧运动,如步行、孕妇操等,每周3~4次,每次10~30 min。(5)患者每日按时填写膳食记录单,记录饮食、血糖及运动情况,依据结果每周调整营养治疗方案。
1.2.3 观察指标 对两组干预12周后空腹及餐后2 h血糖、空腹胰岛素水平、糖化血红蛋白、胰岛素抵抗指数、瘦素水平进行比较。同时,对两组妊娠并发症及妊娠结局进行比较。
1.2.4 实验方法 所有患者空腹及餐后2 h抽取静脉血,检测空腹及餐后2 h血糖,空腹胰岛素水平及糖化血红蛋白值。同时空腹抽取静脉血4 ml于抗凝管中,4 ℃下3000 r/min离心10 min后,取上清液,-80 ℃保存待测,采用酶联免疫吸附试验(ELISA)检测瘦素水平,试剂盒为美国Linco公司产品。胰岛素抵抗指数采用稳态模型评估法,为空腹胰岛素水平(mU/L)×空腹血糖(mmol/L)÷22.5。

2 结 果
2.1 孕妇血糖、胰岛素抵抗指数、瘦素水平等参数 干预前,研究组与对照组的空腹及餐后2 h血糖、空腹胰岛素水平、糖化血红蛋白、胰岛素抵抗指数、瘦素水平之间比较,差异无统计学意义。干预12周后,研究组的空腹及餐后2 h血糖、空腹胰岛素水平、糖化血红蛋白、胰岛素抵抗指数、瘦素水平均明显低于对照组,差异有统计学意义(P<0.01,表1)。
2.2 妊娠并发症 研究组妊娠期高血压疾病,羊水过多,巨大胎儿,胎儿生长受限的发生率显著低于对照组,差异有统计学意义(P<0.05)。研究组早产的发生率低于对照组,但差异无统计学意义(表2)。
表1 两组妊娠糖尿病患者血糖、胰岛素抵抗指数、瘦素水平等参数的比较
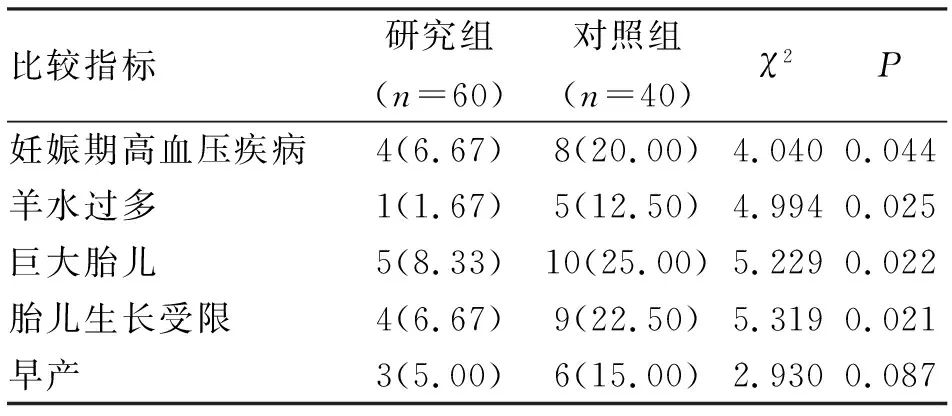
表2 两组妊娠糖尿病患者妊娠并发症的比较 (n;%)
2.3 妊娠结局 研究组剖宫产率,产后出血,胎儿窘迫,新生儿窒息,新生儿呼吸窘迫综合征,新生儿低血糖的发生率明显低于对照组,两组之间比较差异有统计学意义(P<0.05,表3)。

表3 两组妊娠糖尿病患者妊娠结局的比较 (n;%)
3 讨 论
妊娠期糖尿病患者如血糖控制不佳,不仅会导致母儿并发症增加,危害母儿健康,而且会导致新生儿成年后患心血管疾病、糖尿病、肥胖等慢性疾病的风险增加(DOHaD学说)[10,11]。因此,如何有效地将血糖控制在正常范围内至关重要。
医学营养治疗是治疗GDM中最重要的方法[12]。主要包括:控制碳水化合的的摄入,减少脂肪摄入,增加纤维素的摄入,适当补充维生素。既能保证妊娠所需的营养及热量,避免高血糖及酮症的发生,又能保证为胎儿的生长发育提供必需的营养。本研究对研究组的GDM患者采用个性化的医学营养治疗,由专业的营养师和产科医师进行一对一的营养指导,制定个性化食谱。遵循的原则如下:(1)控制总能量,建立合理的饮食结构;(2)均衡营养,合理控制糖类、蛋白质、脂肪的比例;(3)少量多餐,强调睡前加餐,有利于控制血糖和预防夜间低血糖;(4)高纤维饮食,有利于控制血糖,减少或改善便秘;(5)饮食清淡,低脂少油,少盐,禁止精制糖的摄入;(6)合理控制孕妇、胎儿体重增长。结果显示,干预12周后,研究组的空腹及餐后2 h血糖均明显低于对照组,且基本控制在正常范围内。另外,糖化血红蛋白水平可反映过去1~2个月血糖控制的情况,本研究结果还表明,干预后研究组的糖化血红蛋白较对照组明显降低,且由干预前的(6.51±0.35)%降至(5.42±0.28)%,平均值低于控制标准的5.5%,提示本研究的医学营养治疗可有效的控制GDM患者的血糖,是有效地治疗方法之一。
妊娠期间,尤其是到妊娠中晚期,胎盘可产生一些激素及细胞因子阻止胰岛素正常工作,产生“胰岛素抵抗”。为维持正常糖代谢水平,胰岛素的需求量亦相应增加。如果孕妇不能代偿这一生理变化,会导致GDM的发生。瘦素是一种多肽类激素,研究发现其可抑制脂肪酸和脂质的分泌,抑制胰岛素,导致胰岛素抵抗[13,14]。本研究结果发现,研究组采用医学营养治疗后,胰岛素抵抗指数及瘦素水平均明显低于干预前及对照组,提示医学营养治疗方法能有效的减轻孕期胰岛素抵抗,有助于降低血糖水平。
本研究结果还显示,研究组妊娠期高血压疾病,羊水过多,巨大胎儿,胎儿生长受限的发生率显著低于对照组;研究组的剖宫产率,产后出血,胎儿窘迫,新生儿窒息,新生儿呼吸窘迫综合征,新生儿低血糖的发生率亦明显低于对照组,与黄青敏[15]的研究结果一致。说明,医学营养治疗能降低妊娠并发症发生率,明显改善妊娠结局,保障了母婴安全。另外,本研究结果显示,研究组早产的发生率低于对照组,但不具有统计学意义,可能与研究样本偏少有关。
总之,医学营养治疗是一项低成本、高效益的健康干预措施。通过个性化的营养指导辅之以适当运动,在降低血糖的同时,又能保证孕妇的能量供给,应用于GDM的治疗行之有效,值得在临床推广应用。
