急性百草枯中毒患者早期血流动力学改变与预后的分析
2020-11-26陈运超许小云李小强
陈运超, 徐 明, 许小云, 李小强
(广东省广州市第十二人民医院, 广东 广州 510000)
随着农林业对百草枯(PQ)使用需求的激增,PQ中毒的发病率也逐年显著上升,现已超过有机磷成为急性农药中毒的首位。相关研究学者[1]发现PQ进入人体后可对心脏造成不同程度的损害、心肌抑制甚至循环衰竭,成为PQ中毒患者急性期死亡的重要原因。肺动脉漂浮导管进行血流动力学监测,根据热稀释法原理连续测定心输出量是公认的“金标准”,但由于该项检查为有创操作,操作过程复杂,所需时间较长,无法实现长时间监测,且监测费用昂贵,难以在临床工作中广泛开展。Solar8000M血流动力学监测仪是利用颈部和胸腔生物阻抗电极来测定胸腔生物阻抗的变化,经过测量计算得出血流动力学参数,用以评估患者的血流动力学状况和心脏功能。研究认为通过TEB监测的血流动力学参数与经典的利用有创Swan-Gans导管热稀释法以及PICCO监测的参数有显著的相关性[2]。目前有关急性百草枯中毒合并循环衰竭的研究甚少,国内暂无该类病人的血流动力学变化的相关研究[3]。因此,对PQ中毒患者在急性期实施连续性无创血流动力学监测,分析血流动力学参数的变化,探讨其与预后的关系,明确循环衰竭的特点,以此作为依据开展目标导向性循环支持治疗、体外循环,对提高PQ中毒的救治成功率具有重要的临床意义。本文分析百草枯中毒急性期的血流动力学变化特点及趋势,阐明血流动力学改变与预后的关系,为开展体外循环支持提供临床依据。
1 资料与方法
1.1研究对象:2016年1月1日至2017年12月31日广州市第十二人民医院重症医学科收治的急性百草枯中毒患者,均符合百草枯中毒诊断标准[4]。本项目经由广州市第十二人民医院伦理委员会审核通过。
1.2纳入标准与排除标准:纳入标准:①有明确的百草枯接触史②血液、尿液中检出百草枯成分③年龄大于12岁④应用Solar8000M无创血流动力学监测仪进行连续性血流动力学监测者⑤服毒时间在24h内。排除标准:①混合其他农药或药物中毒者②存在严重心、肺、肝、肾基础疾病以及肿瘤患者③存在恶性心律失常、主动脉返流、心内返流者④胸廓畸形、大量胸腔积液、气胸、留置颈内静脉置管者⑤肌肉震颤、癫痫无法控制者⑥服毒时间超过24h者⑦自动出院患者。
1.3治疗方案:参考《急性百草枯中毒诊治专家共识(2013)》救治流程进行治疗,所有病人均采用统一的治疗方案。①阻断毒物吸收:使用1%碳酸氢钠溶液洗胃,灌服吸附剂及导泻(分次灌服思密达30g+25%甘露醇250mL与药用炭片30g+25%甘露醇250mL)。②促进毒物排出:血液净化治疗:血液灌流(HP)联合血液透析(HD)或血液灌流联合血液滤过(CVVH)。补液、利尿,保持每小时尿量1~2mL/kg。③药物治疗:甲强龙15mg/kg.d静脉滴注、还原性谷胱甘肽2g/d静脉滴注、维生素C5g/d静脉滴注、血必净100mg/d静脉滴注、乌司他丁120万U/d静脉滴注、左卡尼丁4g/d静脉滴注、兰索拉唑60mg/d静脉滴注。④呼吸支持:动脉血氧分压低于40mmHg或ARDS时给予吸氧或机械通气。
1.4观察指标:①一般资料:年龄、性别、服毒量、服毒至首次灌服吸附剂时间、服毒至首次血液净化时间。②毒检指标:入院时血PQ浓度测定、尿PQ半定量测定、SIPP。血液毒物标本送我院毒物检测中心通过高效液相质谱法测定(HPLC),尿液PQ半定量在我院急诊科使用百草枯检测试剂盒检测。③常规检验指标:WBC、RBC、PLT、PH、PO2、PCO2、OI、SBC、Lac、CKMB、CTnI、NT-proBNP、ALT、AST、TBIL、Cr。上述指标送我院检验科进行检测。④血流动力学指标:SBP、DBP、HR、CVP、CO、SV、SVRI、TFC。于重症医学科内使用Solar8000M进行血流动力学监测。
1.5仪器设备及检查方法
1.5.1研究使用的设备:①血毒物检测:安捷伦1290-6545高效液相色谱质谱仪。②血常规:希森美康XN2000。③生化:罗氏c501。④心肌标志物:罗氏e602。⑤血气分析:NOVA CCX+。⑥无创血流动力学监测:美国GE Solar8000M无创血流动力学监测仪。
1.5.2尿百草枯半定量检测:通过先正达PQ检测试剂盒(含碳酸氢钠2克,连二亚硫酸钠1克)测定。方法:用塑料杯留取尿液样本10mL,先加入碳酸氢钠2g混匀,再加入连二亚硫酸钠1g混匀,静置10min后观察尿液颜色变化,通过试剂盒比色板对比颜色,以此进行半定量测定。尿液PQ含量3~10ug/mL时,尿液轻微变色,判断为“+”;尿液PQ含量10~30ug/mL时,尿液为浅蓝色,判断为“++”;尿液PQ含量30~100ug/mL时,尿液呈深蓝色,判断为“+++”;尿液PQ含量大于100ug/mL时,尿液呈紫黑色,判断为“++++”。

图1 Solar8000M无创血流动力学监测仪连接示意图
1.5.3Solar8000M无创血流动力监测:①用酒精清洁粘贴电极片的局部皮肤。②选择在颈部、胸部各粘贴一组传感器电极片。颈部传感器沿耳垂正下方的颈部两侧垂直放置,下端平齐颈根部;胸部传感器的上部沿腋窝中线与剑突成直角放置。同一部位的电极片水平对齐;颈部电极片小头向上,胸部电极片大头向上。具体粘贴如图1所示。③通过锁骨下静脉置管连接Solar8000M监测CVP。④通过桡动脉置管连接Solar8000M监测有创动脉血压。具体见图1。
1.5.4Solar8000M无创血流动力学监测指标正常参考值:①CO正常值为4~8L/min,②SV正常值为60~130mL,③SVRI正常值为1500~1800dyn/sec*cm5*m2,④TFC正常值为30~50k。
1.6研究方法:回顾性分析入选患者的病案资料。根据中毒72h内患者是否生存,将病例分为早期死亡组及早期存活组。①记录两组病人入院时一般资料、毒检指标、常规检验指标,对比两组患者初始指标是否存在统计学差异,分析早期PQ中毒患者的死亡原因。②记录24h、48h、72h血流动力学指标、Lac、OI、CKMB、CTNI、NT-proBNP和胸部影像学的动态变化,对比两组患者指标的变化趋势是否存在统计学差异。

2 结 果
2.1早期存活组与早期死亡组患者基本情况对比:本部分共计49例病例纳入研究,其中中度中毒8例,重度中毒22例,暴发中毒19例。早期死亡组23例,其中男性8例,女性15例;早期存活组26例,其中男性7例,女性19例。两组患者年龄及性别构成的差异无统计学意义(P>0.05)。早期存活组患者主要以中度及重度中毒为主,大部分患者死于呼吸衰竭;早期死亡组患者主要以暴发型中毒为主,大部分患者死于循环衰竭。具体见表1、表2。
表1 早期存活组与早期死亡组患者基本情况对比

表2 早期存活组与早期死亡组患者死亡原因对比
2.2早期存活组与早期死亡组患者初始临床数据对比:与早期死亡组比较,早期存活组患者服毒量较少,血PQ浓度较低,SIPP分值较低,上述指标差异具有显著统计学意义(P<0.01);早期死亡组患者初始Cr相对存活组患者高,差异具有统计学意义(P<0.05)。但两组患者服毒至灌流时间、服毒至首次血液净化时间、WBC、RBC、PLT、PH、PCO2、PO2、SBC、ALT、AST、TBIL等指标,差异无统计学意义(P>0.05)。具体见表3、表4。
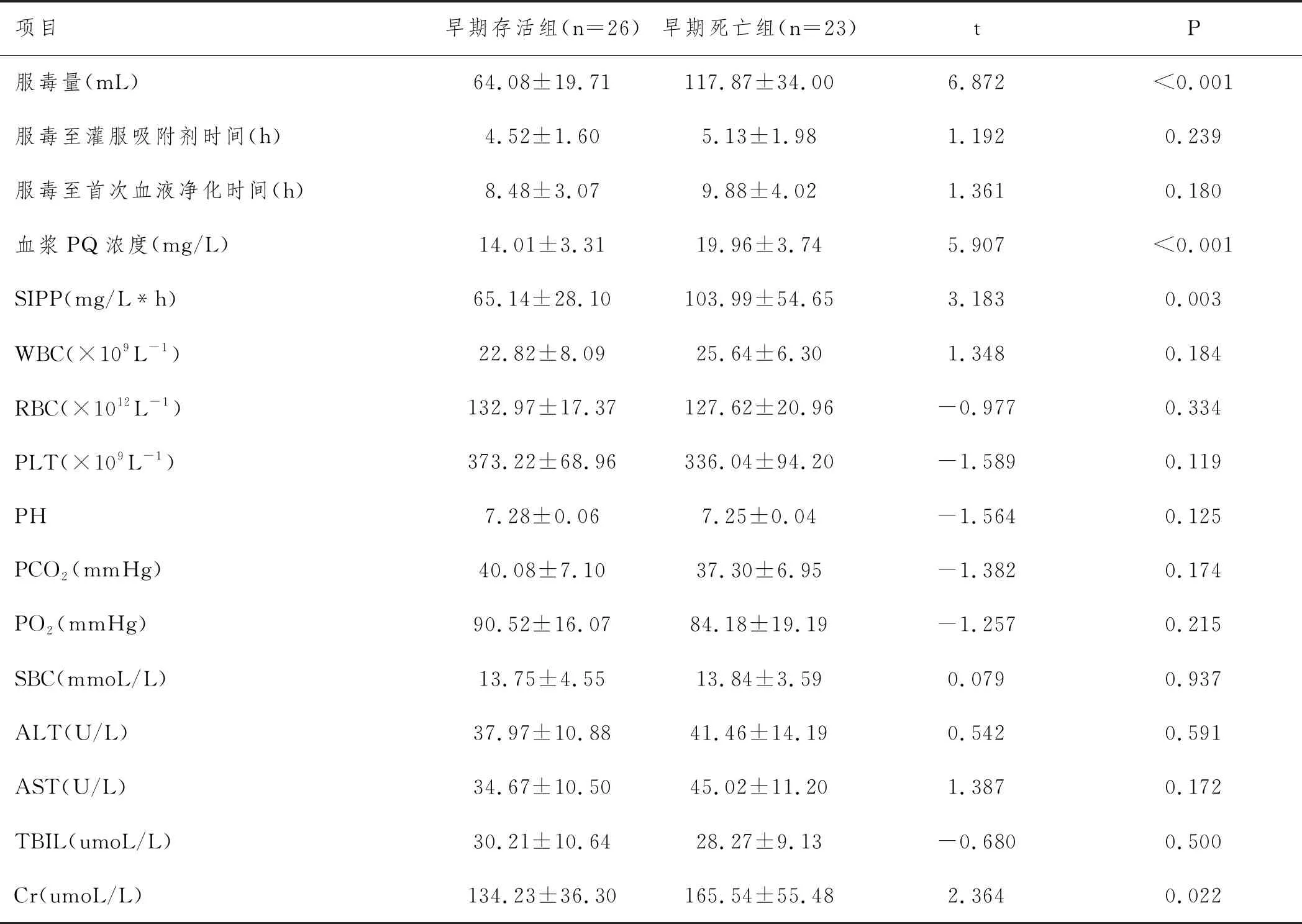
表3 早期存活组与早期死亡组患者入院时初始临床数据对比

表4 早期存活组与早期死亡组患者初始尿百草枯半定量比较
2.3早期存活组与早期死亡组患者血流动力学指标对比:早期死亡组患者入院时、24h、48h、72h的CO及SV均较早期存活组患者降低,差异具有统计学意义(P<0.05)。早期死亡组患者SVRI入院时较早期存活组患者升高,但差异无统计学意义(P>0.05);24h、48h、72hSVRI较早期存活组明显降低,差异具有显著统计学意义(P<0.01)。早期死亡组患者与早期存活组患者TFC在入院时、24h、48h、72h的差异无统计学意义(P>0.05)。早期死亡组患者入院时、24h、48h、72h的CVP较早期存活组患者升高,差异具有统计学意义(P<0.05)。早期死亡组患者HR在入院时、24h、48h均较早期存活组患者升高,差异具有显著统计学意义(P<0.01);72hHR虽较早期存活组升高,但差异无统计学意义(P>0.05)。早期死亡组患者入院时SBP较早期存活组患者升高,差异具有显著统计学意义(P<0.01);但24h、48h、72h的SBP均较早期存活组患者降低,差异具有统计学意义(P<0.05)。早期死亡组患者入院时的DBP较早期存活着升高,差异具有统计学意义(P<0.05);24h、48h、72h的DBP均较早期存活组降低,仅48h、72h的差异具有统计学意义(P<0.05)。具体见表5。
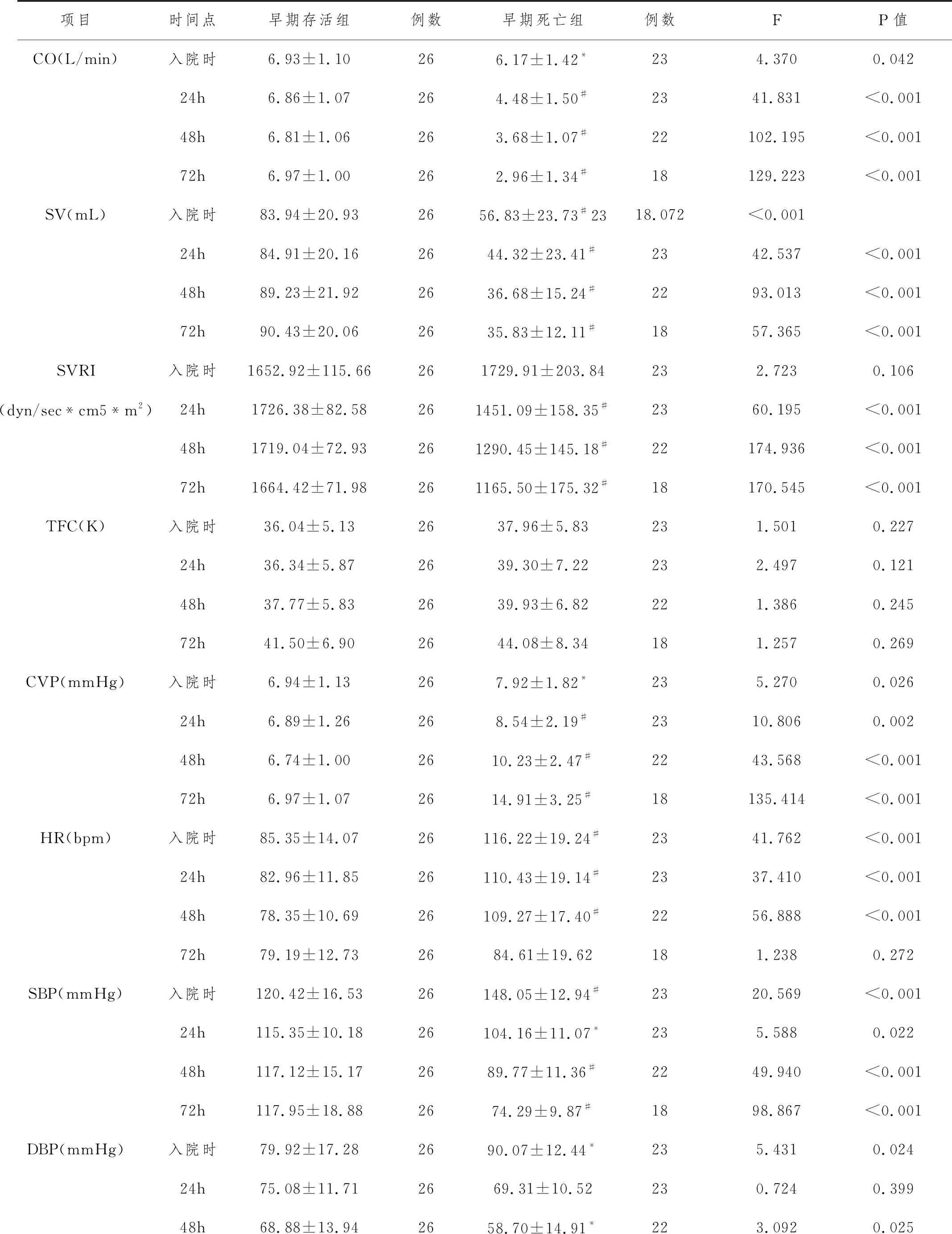
表5 早期存活组与早期死亡组患者血流动力学指标的对比
2.4早期存活组与早期死亡组血流动力学指标变化趋势的对比:随着时间的变化,早期死亡组患者CO、SV、SVRI、HR、SBP、DBP呈进行性下降的趋势,与早期存活组的变化趋势不同,差异具有显著统计学意义(P<0.01)。随着时间的变化,早期死亡组患者CVP呈进行性上升的趋势,与早期存活组的变化趋势不同,差异具有显著统计学意义(P<0.01)。随着时间的变化,早期死亡组与早期存活组患者的TFC均呈逐步上升的趋势,不能认为两者的变化趋势不同,差异无统计学意义(P>0.05)。见图2~图9。
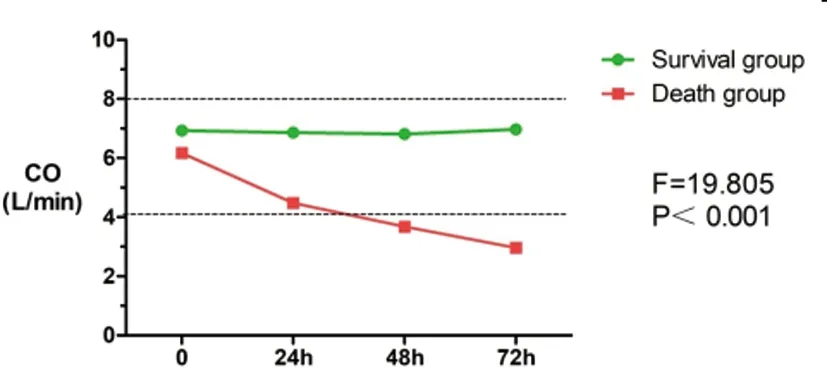
图2 早期存活组与早期死亡组CO变化趋势

图3 早期存活组与早期死亡组SV变化趋势
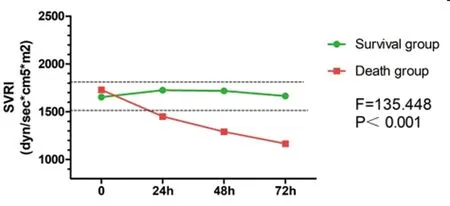
图4 早期存活组与早期死亡组SVRI变化趋势
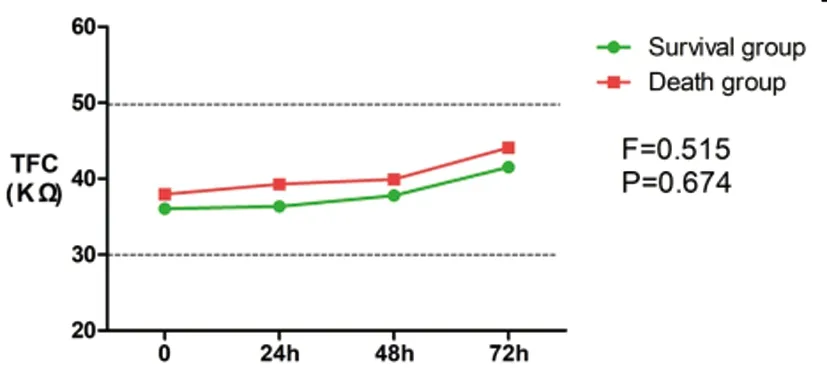
图5 早期存活组与早期死亡组TFC变化趋势
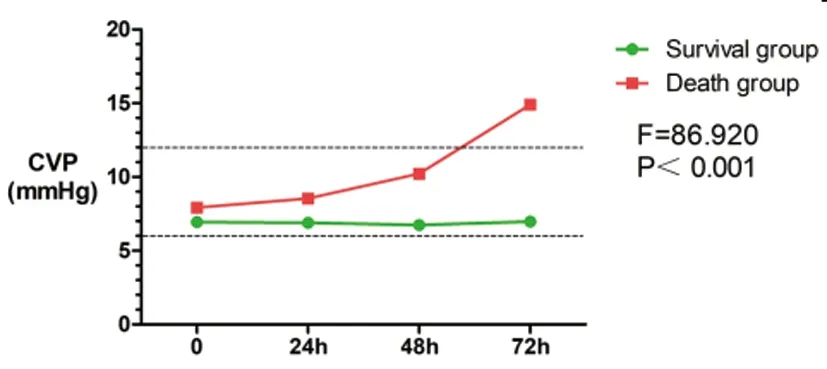
图6 早期存活组与早期死亡组CVP变化趋势

图7 早期存活组与早期死亡组HR变化趋势
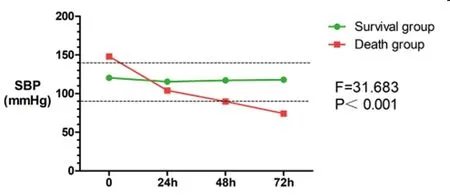
图8 早期存活组与早期死亡组SBP变化趋势
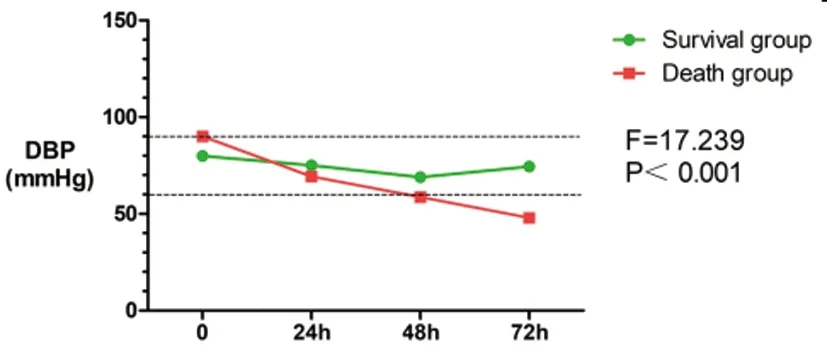
图9 早期存活组与早期死亡组DBP变化趋势
3 讨 论
PQ进入体内后通过聚胺主动摄取系统聚积于肺部而导致肺纤维化,呼吸衰竭成为了PQ中毒患者主要的死亡原因。因此,目前关于PQ的研究大部分都集中于肺纤维化的防治上。然而,PQ亦可造成全身其他器官不同程度的损伤以及多器官功能衰竭,尤其是服毒量极大的重度以及暴发型PQ中毒患者,可在1~3d内出现循环衰竭而死亡。统计数据显示40%的PQ中毒患者可合并心脏损害,可表现为包括心电图异常、心律失常、心肌损伤标记物升高、心输出量下降、心肌梗死甚至猝死等不同程度的临床症状,且与PQ服毒量呈正相关。
1966年Kubicek教授提出了“TEB”的原理。根据人体组织的导电性不同,血液的阻抗最小,当心脏收缩、舒张时,主动脉内的血流量会出现周期性的变化,胸腔的阻抗也随之产生变化,通过获取低频电信号穿过胸腔后的阻抗变化,转换成心阻抗图及心阻抗微积分图,计算出相关的血流动力学数据。Solar8000M利用TEB原理进行的无创血流动力学监测,因其属于无创检查,操作风险低,可动态、连续地、长时间进行监测,对重症病人影响较少[5]。朱哲[6]等的研究发现无创血流动力学监测获得的CO和CI值与Swan-Gans肺动脉漂浮导管所获得的值非常接近,可早期发现循环功能不良并指导早期高危急诊外科患者的复苏治疗。宋东庆[7]等对144例ICU收治的时间超过24h的危重症患者,在常规监护基础上进行无创血流动力学监测,并在此期间行超声心动图检查,对两种方法同时测得的CO、SV等结果进行相关性分析,发现TEB法与超声心动图法检测血流动力学均有很好的相关性。叶宥文[8]等应用胸阻抗无创血流动力学监测71例心力衰竭患者的各项指标,同时测定他们的BNP水平,并对BNP水平与无创血流动力学监测的各项指标进行相关分析,发现在心力衰竭患者中,无创血流动力学指标(TFC、SVRI)与血浆BNP水平有高度相关性,均能反映患者的心功能状况,可作为评估心功能不全的量化指标。因此,通过TEB无创血流动力学监测能准确反映患者循环状况并指导治疗决策。
CO、SV均为反映心脏射血的指标,两者关系为CO=SV*HR,该指标与心脏收缩、舒张功能及循环血容量有关。SVRI主要反映外周血管的阻力,与血管的收缩、舒张状态有关。从血流动力学指标变化趋势可以发现在PQ中毒后的24h内早期死亡组患者的SV出现轻度下降,患者通过增加HR代偿SV的下降,保持CO在正常范围内[9]。而早期存活组患者的SV、CO、HR均在正常范围内,未见早期代偿的表现,两组患者上述数据的差异具有统计学意义。同时早期死亡组患者可出现收缩压升高和舒张压轻微升高,而早期存活组患者的收缩压、舒张压未见升高,两组患者入院时血压的差异具有统计学意义。虽然两组患者入院时SVRI的差异无统计学意义,但早期死亡组患者的SVRI较早期存活组患者SVRI稍高。随着时间的发展,中毒24h后早期死亡组患者的SV呈进行性下降,HR由代偿性增快转为逐步回落至“正常范围”,CO随着SV的下降以及HR的回落而进行性下降;而早期存活组患者的SV、HR、CO在正常范围内维持相对稳定,同一时间点两组患者CO、SV、HR的差异具有统计学意义。早期死亡组患者24h后原来升高的SVRI、SBP以及DBP也呈进行性下降,48h后下降至低于正常范围,而早期存活组患者的SVRI、SBP、DBP均在正常范围内维持相对稳定,两者的差异具有统计学意义。Yang C[10]等给予实验组大鼠腹腔注射75mg/kg的PQ制作急性PQ中毒心肌损伤模型,发现大鼠染毒2h后心肌组织出现间质水肿、肌纤维排列紊乱等改变,随着时间的推移,可出现肌纤维破裂、溶解,心肌细胞核消失、细胞膜溶解,以及心肌细胞坏死等病理改变;通过超声心动图检测发现染毒大鼠同时伴有心肌收缩力显著下降。上述动物实验的结果与本研究的结果一致,大剂量的PQ可造成心脏输出量减少,引起心源性的循环衰竭。PQ对心脏损伤的机制仍不明确,考虑可能与下列机制有关:①PQ通过NOS的作用产生NO,增强髓过氧化物酶活性和脂质过氧化,从而引起氧化应激;大量活性氧(ROS)和NO形成过氧亚硝酸盐,导致细胞严重的氧化、硝化应激,引起心肌细胞坏死[11]。②NF-κB可诱导氧化、硝化应激反应和炎症反应在组织中扩散。PQ通过激活NF-κB,产生大量的氧自由基并激活促炎因子(iNOS、IL-1β、TNF-a),引起全身炎症反应,引起心肌损伤及心肌细胞代谢异常,导致心功能衰竭。③ROS通过受体相互作用蛋白1(RIP1)-受体相互作用蛋白3(RIP3)-混合谱系激酶样蛋白(MLKL)途径激活坏死性凋亡程序,导致心肌细胞坏死出现收缩功能障碍。
暴发型以及部分重度PQ中毒患者可出现“低排低阻”为特点的血流动力学改变,导致循环衰竭,甚至死亡。我们在临床工作中必要早期发现及时患者的血流动力学改变,提前使用药物及体外循环支持治疗,改善患者的全身器官灌注,以延长患者的生存时间,为实施肺移植创造机会,提高PQ中毒,尤其是重度中毒患者的抢救成功率。同时亦需注意PQ中毒后患者心率的代偿性增快,避免使用导致心输出量下降的药物(例如普萘洛尔等),以免出现循环衰竭。
综上所述,服毒量大的PQ中毒患者可在急性期内出现以心排血量减少及外周血管阻力下降为主要特点的“低排低阻”血流动力学改变,导致循环功能衰竭。应尽早进行血流动力学监测,根据血流动力学变化调整血管活性药物的使用,或尽早实施体外循环支持,改善器官灌注,以延长患者的生存时间,提高重度及暴发型PQ中毒患者的抢救成功率。
