葶苈大枣泻肺汤合苓桂术甘汤加减对晚期肺癌伴恶性胸腔积液患者血清VEGF、HIF-1α、免疫功能及生活质量的影响
2020-11-26张强
张 强
河南省嵩县人民医院肿瘤科 471400
肺癌是全球高发恶性肿瘤,死亡率较高,发展至中晚期时由于胸膜受累容易发生恶性胸腔积液(MPE),增加治疗难度,严重影响患者的生活质量及临床预后[1]。西医常规化疗等治疗本病往往难以获得理想疗效,甚至因副作用等导致患者的免疫功能及体力状况进一步受到影响。本文运用葶苈大枣泻肺汤合苓桂术甘汤加减治疗晚期肺癌伴MPE患者,观察了患者临床症状及生活质量变化,并监测了免疫功能及血管内皮生长因子(VEGF)、低氧诱导因子(HIF)-1α水平变化,旨在为其临床治疗提供参考,现报道如下。
1 资料与方法
1.1 一般资料 收集2016年1月—2018年12月我院收治的晚期肺癌伴MPE患者70例。纳入标准:(1)经临床检查、影像学及病理检查证实为晚期肺癌;(2)胸部超声检查证实为中等至大量MPE;(3)Karnofsky(KPS)评分≥60分;(4)预计生存时间>3个月;(5)无化疗禁忌证。排除标准:(1)合并其他恶性肿瘤者;(2)合并严重心、脑、肝、肾功能障碍者;(3)合并免疫系统及血液系统疾病者;(4)不耐受化疗及中药汤剂治疗,或对本观察用药过敏者。将患者随机分为两组:观察组35例,男19例,女16例,年龄40~70岁,平均年龄(53.32±6.14)岁;胸腔积液深度3~8cm,平均胸腔积液深度(4.52±1.03)cm;病理类型:鳞癌16例,腺癌14例,腺鳞癌5例。对照组35例,男22例,女13例,年龄40~72岁,平均年龄(52.46±6.01)岁;胸腔积液深度3~7cm,平均胸腔积液深度(4.29±1.01)cm;病理类型:鳞癌19例,腺癌13例,腺鳞癌3例。两组一般资料比较差异无统计学意义(P>0.05),患者均签署知情同意书,研究经医院伦理委员会审批。
1.2 方法 对照组予以B超引导下胸腔闭式引流胸腔积液,引流量≤1 000ml/d。同时予以化疗:多西他赛75mg/m2,静滴1h,d1;卡铂5mg/(ml·min)静滴,d2,21d为1个周期,连续治疗2~6个周期。观察组在对照组基础上,予以苓桂术甘汤合葶苈大枣泻肺汤加减治疗,药用:白花蛇舌草30g,生黄芪20g,茯苓、法半夏、葶苈子、炒白术各15g,桂枝、泽泻各10g,大枣10枚,炙甘草6g。随症加减:气阴两虚者,加陈皮与丹参各10g;气虚痰湿者,加猪苓与泽泻各10g;气血瘀滞者,加桃仁与红花各10g。每日1剂,水煎取汁300ml,分为早晚各1次温服,疗程3个月。
1.3 观察指标 治疗前后采用KPS评分评价生存质量与体力状况,治疗后得分升高≥10分为提高,升高或下降均≤10分为稳定;降低>10分为下降。参照《中药新药临床研究指导原则》[2]对主要症状(胸闷、胸痛、咳嗽、咯痰、喘促气短)进行半定量评分,按无、轻、中、重度以0~6分评价得分越高则症状越重。治疗前后采用流式细胞分析仪测定外周血T淋巴细胞亚群,采用酶联免疫吸附法(ELISA)测定血清VEGF、HIF-1α水平。
1.4 疗效标准 参照实体瘤疗效评标准[3]结合胸水情况进行疗效评价:完全缓解(CR):目标病灶及胸水完全消失且维持4周以上;部分缓解(PR):病灶长径缩小≥30%、胸水减少≥50%且维持4周以上;稳定(SD):病灶长径缩小<30%或增加<20%、胸水减少<50%但无增加;进展(PD):病灶长径增加≥20%或有新病灶出现、胸水增加。计算总有效率(ORR)=(CR+PR)/总例数×100%,疾病控制率(DCR)=(CR+PR+SD)/总例数×100%。

2 结果
2.1 两组临床疗效比较 观察组的ORR高于对照组,但差异无统计学意义(P>0.05);观察组的DCR高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组临床疗效比较[n(%)]
2.2 两组治疗前后中医证候评分比较 治疗前,两组的中医证候评分比较差异无统计学意义(P>0.05);治疗后,两组均明显低于治疗前,且观察组的降低差值高于对照组(P<0.05)。见表2。
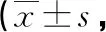
表2 两组治疗前后中医证候评分比较分)
2.3 两组治疗后KPS评分比较 治疗后观察组的KPS评分提高/稳定率高于对照组(P<0.05)。见表3。

表3 两组治疗后KPS评分变化比较[n(%)]
2.4 两组治疗前后血清VEGF、HIF-1α水平比较 治疗前,两组血清VEGF、HIF-1α水平比较差异无统计学意义(P>0.05);治疗后,两组均较治疗前明显降低,且观察组低于同期对照组(P<0.05)。见表4。

表4 两组治疗前后血清VEGF、HIF-1α水平比较
2.5 两组治疗前后免疫功能比较 治疗前,两组CD3+、CD4+、CD8+及CD4+/CD8+比较差异无统计学意义(P>0.05);治疗后,对照组变化不明显(P>0.05),观察组的CD4+、CD4+/CD8+明显升高,且高于同期对照组(P<0.05)。见表5。

表5 两组治疗前后免疫功能比较
3 讨论
MPE是晚期肺癌常见并发症,临床多依靠胸腔闭式引流、化疗及对症支持治疗等,但疗效有限,且患者的耐受性较差,副反应较多,影响患者的生活质量[4]。因此,近年来越来越多的学者将关注点转移到中医治疗或中西医结合治疗方面。中医无MPE对应病名,但根据其临床表现可归属于“悬饮”等范畴,多因中阳素虚,复感外邪或脏腑内伤,导致机体津液运化失司,则致水湿内蕴、痰饮内停于胁下。肺为水上之源,肺气壅塞则致水道不通,水湿蕴积则化为邪毒[5-6]。因此,认为本病属于本虚标实之证,以脾阳不振为本,正气亏虚为标,治疗当取泻肺逐水、温阳健脾法。
基于对MPE中医病因病机的认识,本观察拟取葶苈大枣泻肺汤合苓桂术甘汤治之。方中,葶苈子可下气平喘、泻肺行水,对久病的晚期肺癌而言可调畅水道,为本方之君。重用黄芪可培护正气,并兼健脾益气、利水消饮;茯苓利水渗湿、健脾益气;白术补益中土、健脾益气,三药共为本方之臣,与君药配伍可起到健脾利湿、益气固表之功。半夏、泽泻可健脾化痰、逐水通阳;白花蛇舌草消痈散结、清热解毒、渗湿利尿,对MPE患者尿少、水肿等症状疗效颇佳;桂枝可暖脾土,并可补心火,有温阳化饮之功;大枣养血补气;五味药共为本方之佐,可助君臣药利水渗湿、温阳健脾、清热解毒之功。甘草调和诸药,为本方之使。诸药配伍共奏健脾益气、温阳利水、清热解毒之功效[7]。现代药理学研究证实,该方有化痰、利尿、镇静、强心及抗肿瘤等作用,对肺癌及MPE的多种症状具有良好疗效[8]。本文结果显示,观察组治疗后ORR率虽较对照组变化不显著,但DCR率明显提高(P<0.05),KPS评分提高/稳定率显著高于对照组(P<0.05),且中医证候评分较对照组显著降低(P<0.05),提示葶苈大枣泻肺汤合苓桂术甘汤加减治疗晚期肺癌伴MPE能够更好地改善患者的临床症状和生活质量,提高临床疗效。
机体免疫功能失衡在癌症的发生及发展中具有重要意义[9]。本文中,对照组采用常规西医治疗后T淋巴细胞亚群无明显改善甚至有降低趋势,而观察组治疗后CD4+、CD4+/CD8+明显升高,且高于同期对照组(P<0.05),提示中医药佐治晚期肺癌伴MPE有助于改善患者的免疫功能,这对巩固或提高临床疗效具有积极意义。肿瘤周围血管形成是病情进展及复发转移的主要因素之一,既往研究发现,VEGF和HIF-1α在多种恶性肿瘤血管新生中具有重要作用,且其表达与肺癌的恶性程度、临床转移及复发密切相关[10]。本文中,两组治疗后血清VEGF、HIF-1α水平均较治疗前有所降低,而观察组明显低于对照组(P<0.05),提示上述两种因子与晚期肺癌伴MPE的病情与预后相关,而葶苈大枣泻肺汤合苓桂术甘汤加减可能通过下调VEGF、HIF-1α表达而提高疗效。
综上所述,葶苈大枣泻肺汤合苓桂术甘汤加减治疗晚期肺癌伴MPE具有一定疗效,能够改善部分患者的症状及生活质量,改善近期预后,初步分析其机制可能与调节免疫功能和抑制VEGF、HIF-1α表达有关。
