IVF卵泡期长效长方案与黄体期短效长方案累积妊娠率的比较
2020-11-24谭颖崔媛媛马从顺詹雪君陈潇宋革
谭颖,崔媛媛,马从顺,詹雪君,陈潇,宋革*
(1.国家卫生健康委员会男性生殖与遗传重点实验室,广州 510000;2.广东省计划生育科学技术研究所生殖医学中心,广州 510000;3.广东省计划生育专科医院生殖医学中心,广州 510000)
1984年Porter首先把促性腺激素释放激素激动剂(GnRH-a)应用于IVF-ET,其对垂体的降调节作用提高了卵泡发育的同步性,减少了内源性LH的升高和晚卵泡期孕酮的提前上升,为控制性促排卵(COH)提供了有利条件[1]。黄体期短效长方案是垂体降调节的经典方案,既往国外一项小样本研究认为与黄体期方案相比较,卵泡期方案不能提高临床妊娠率且活产率更低[2],而近年来随着对卵泡期长方案的应用越来越多,国内有部分研究指出卵泡期长效长方案的临床结局优于黄体期长方案[3-4]。关于卵泡期长方案妊娠率、活产率的报道越来越多,但结论不一,而累积妊娠率和累积活产率报道较少。本文通过比较两种方案取卵周期的临床结局和累积妊娠率、累积活产率,为临床方案选择提供参考。
材料与方法
一、研究对象
回顾性分析2017年1月至2018年12月在广东省计划生育科学技术研究所生殖医学中心采用卵泡期长效长方案及黄体期短效长方案行IVF/卵泡浆内单精子注射(ICSI)助孕且已完成周期的患者共846个周期。
纳入标准(须符合全部):(1)新鲜周期促排方案选择卵泡期长效长方案及黄体期短效长方案;(2)周期已完结(新鲜/冷冻移植获得活产或移植完所有胚胎者视为周期完结)。排除标准:(1)年龄≥45岁;(2)多个取卵周期积累胚胎者;(3)生殖器畸形、卵巢肿瘤、生殖器结核;(4)其它全身性疾病;(5)临床病历资料不全者。
根据新鲜周期促排方案的不同分为卵泡期长方案组(A组,n=323)和黄体期短效长方案组(B组,n=523),经倾向性匹配(PSM)后A组323周期,B组319周期。
二、方法
1.促排方案:卵泡期长效长方案:于患者月经第2~5天注射GnRH-a(达菲林,博福-益普生,法国)3.75 mg,30~37 d后查血清性激素,B超观察双侧卵泡及内膜,达到降调标准(卵泡直径≤5 mm,血清E2<183.5 pmol/L,LH<5 U/L)后予促性腺激素(Gn)100~300 U启动。促排过程根据卵泡径线及激素水平调整Gn用量。当≥2个优势卵泡直径达到18 mm以上或者≥3个优势卵泡直径达到17 mm以上,采用重组人绒促性素注射液(艾泽,默克雪兰诺,德国)250 μg扳机,34~36 h后行B超引导下经阴道穿刺取卵术。黄体期短效长方案:于黄体中期开始每天注射短效GnRH-a,连续15 d,前10 d注射剂量0.1 mg,后5 d调整至0.05 mg。15 d后达到降调标准给予Gn 100~300 U启动。取卵操作同卵泡期长效长方案。
2.黄体支持:取卵当天开始肌肉注射黄体酮注射液(浙江仙琚)60 mg或阴道给药黄体酮凝胶(雪诺酮,默克雪兰诺,德国)行黄体支持至妊娠检查。
3.移植方案:于取卵术后第3天移植1~2个D3卵裂期胚胎或第5天移植D5~D6囊胚。
4.妊娠判断及临床指标定义:移植30 d后经B超观察到孕囊及胎心为临床妊娠。流产率=妊娠28周前终止妊娠的周期数/所有临床妊娠周期数×100%。新鲜移植周期活产率=新鲜移植分娩活婴周期数/所有新鲜移植周期数×100%。累积妊娠率=(每名患者或临床妊娠,或移植完一个取卵周期的所有胚胎后)妊娠人数/所有取卵周期数×100%。累积活产率=(每名患者或移植完一个取卵周期的所有胚胎后)活产人数/所有取卵周期数×100%。
5.HCG日子宫内膜形态:分为 A、B、C 三个线型。A型,即三线征,外层强回声,内层低回声,宫腔中线回声明显;B型,内膜均匀,相对高回声,宫腔中线回声并不明显;C型,均匀的强回声,内无宫腔中线的回声。
三、统计学方法
结 果
一、两组患者一般资料
本研究初始纳入846个周期,经PSM匹配后,A组共323个周期,B组319个周期,两组间的取卵年龄、不孕年限、基础FSH(bFSH)、基础LH(bLH)、基础E2(bE2)水平、BMI、受精方式均无显著性差异(P>0.05)(表1)。
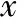
表1 患者基本特征的比较[(-±s),n(%)]
二、两组患者的促排结果及胚胎移植情况
统计结果显示,A、B两组的Gn启动剂量、HCG日P水平、移植胚胎个数均无显著性差异(P>0.05);A组HCG日的E2及LH水平均显著低于B组,Gn使用天数长于B组,获卵数、MⅡ卵数,正常受精率、可移植胚胎数、优胚率均多于B组,且差异有统计学意义(P<0.05)(表2)。
三、新鲜周期临床结局比较
A、B两组新鲜移植周期数分别为189个周期和224个周期,两组的临床妊娠率、活产率均无显著性差异(P>0.05)(表3)。
四、累积妊娠率的比较
A组323个周期中累积妊娠270例,累积活产220例,B组319个周期中累积妊娠235例,累积活产185例,A组的累积妊娠率和累积活产率均高于B组,但无显著性差异(P>0.05)(表4)。

表2 两种方案促排周期的比较[(-±s),%]

表3 两种方案新鲜周期移植的妊娠结局比较(%)

表4 两种方案累积妊娠率及累积活产率的比较(%)
讨 论
目前长效GnRH-a的标准剂量为3.75 mg,维持有效血药浓度时间约28 d,停药3~6周后卵巢功能开始逐渐恢复,停药6~8周血清FSH水平恢复至正常值的低限[5-6]。血清雌激素水平于单次用药6~7周后开始回升,而LH水平的恢复需要更长时间,约于单次给药后8周开始恢复。本研究结果显示卵泡期长效长方案组给予GnRH-a 3.75 mg后,相比较于黄体期短效长方案组,前者HCG日的血清LH水平、E2水平更低,而Gn使用时间更长,这与朱莉等[7]的研究结果相似。本研究发现卵泡期长效长方案组的获卵数、成熟卵数均多于黄体期短效长方案组,优胚率亦高于黄体期组,可能与卵泡期长效长方案组增加了Gn对卵泡的作用时间相关。卵泡生长过快,作用时间偏短,可导致卵母细胞胞质与胞核发育不同步,胞核成熟而胞质不成熟,卵母细胞质量进一步下降甚至形成空卵。在一定的FSH水平下,具有相同受体敏感度的卵泡开始生长,有文献指出延长Gn使用时间,使FSH水平长时间保持在阈值之上,从而增强FSH受体的生物活性,可以获得更多的卵泡发育[8]。国内也有研究报道在黄体期长方案中Gn时间大于10 d可获得更好的促排卵结果,获得更多卵母细胞、受精卵和优质胚胎[9]。而Gao等[10]的研究也提示与短效制剂相比,长效GnRH-a可获得更高的成熟卵率,本研究与之结果相似。另有文献报道,在黄体期长方案中88.9%的卵泡在8~13 d发育,Gn时间超过13 d不利于获卵[11]。提示Gn时间控制在10~13 d获卵数更多,临床妊娠率更高,Gn时间过长与过短均可能影响卵母细胞的数量和质量。
梁见弟等[12]的研究证实,对比未使用GnRH-a,使用了GnRH-a的胚胎移植患者内膜厚度及内膜血流均优于前者(P<0.05)。GnRH-a可以直接或间接作用于子宫内膜,研究表明,在子宫内膜组织、体外培养的子宫内膜细胞中都存在GnRH-II受体mRNA和蛋白质的表达[13-14]。GnRH通过调控细胞凋亡与增殖作用,影响内膜增生和分泌功能,干扰血管形成进而影响内膜的容受性[15]。雌激素通过与其受体的结合调控子宫内膜容受性,GnRH-a的使用降低了体内的雌激素,低雌环境会诱导子宫内膜表达整合素,改善子宫内膜的容受性,提高胚胎种植率[16]。有文献指出不同降调节方案中HCG日内膜厚度并无显著差异,提示GnRH-a的剂量和时间不同可能并不影响内膜的容受性[3]。本研究对比了黄体期短效长方案组与卵泡期长效长方案组,亦发现HCG日内膜厚度及A型内膜比例无明显差异,与上述结果一致。
妊娠率是评价降调节方案优劣的重要指标。国外一项研究在长方案中分别于不同时间开始使用降调药物,结果显示卵泡期用药和黄体期用药两种方案的临床妊娠率无显著差异[17]。另一项包含了5 217个样本量的研究提示,长效GnRH-a组临床妊娠率高于短效制剂组(P<0.05)[18]。本研究在卵泡期应用长效GnRH-a 3.75 mg降调节,结果显示尽管获卵数、可移植胚胎数多于黄体期短效长方案组,但是新鲜周期移植后临床妊娠率、活产率与黄体期短效组比较均无统计学差异,与既往文献结果一致[19-20]。为进一步研究两种促排方案的临床结局,本研究还比较了两种方案单个取卵周期的累积妊娠率和累积活产率,结果表明卵泡期长效长方案组因可用胚胎及优胚相对较多,其累积妊娠率和累积活产率相比较于黄体期短效长方案组有升高趋势,但未达到统计学差异,提示虽然GnRH-a长方案选择的剂型和剂量不同,对垂体抑制程度不同,但最终临床结局之间并无明显差异。
总之,卵泡期长效长方案可以获得更多优质胚胎,且累积妊娠率和活产率与经典黄体期短效长方案相近,药物注射次数更少,可作为临床优选方案之一。
