三种胚胎移植策略在IVF-ET临床应用价值评估
2020-11-24段丽杜丹刘海鹏彭姝明杨帆
段丽,杜丹,刘海鹏,彭姝明,杨帆
(湖南省郴州市第一人民医院生殖医学中心,郴州 423000)
随着辅助生殖技术(ART)的广泛应用,越来越多的不孕患者借助ART获得了理想的妊娠结局,然而与令人满意的临床妊娠率伴随而来的却是多胎妊娠率的持续上升。以我中心为例:尽管经过大家的共同努力临床妊娠率已经令人满意,但多胎妊娠率却一直居高不下甚至隐隐有稳步上升的趋势,历年的ART校验专家组对我中心的评估最大缺陷就是几乎每年>30%的多胎妊娠率。而要改变这个现状最直接的措施就是优化胚胎移植策略[1]。一个完美的胚胎移植策略至少应该具备2个要素:(1)保证高水准的临床妊娠率;(2)使多胎妊娠降到一个可以接受的水平。一直以来国内外的研究都致力于探寻适当的胚胎移植策略。从2016年开始我中心尝试着优化胚胎移植策略以探寻最优胚胎移植策略,并根据我中心的具体情况做了多种尝试,本研究正是基于这一背景应用而生,将3种胚胎移植策略应用于IVF临床工作中。众所周知,年龄是影响ART患者临床结局的重要独立因子,于是我们按照年龄将患者分为两个群体,通过比较分析3种移植策略的临床结局来确定最优的胚胎移植策略。
资料与方法
一、研究对象及分组
选择2016年1月至2019年6月在湖南省郴州市第一人民医院生殖医学中心行IVF/ICSI-ET治疗的ART患者。纳入标准:(1)患者第一次接受IVF/ICSI-ET治疗;(2)D3、D5或D6新鲜胚胎移植:对于卵裂胚移植患者D3可移植优质胚胎数≥2枚且可移植胚胎数≥3枚,对于囊胚移植患者D5或D6形成的优质囊胚≥1枚;(3)患者获卵数≤20个;(4)基础FSH<12 U/L;(5)患者体质指数正常(18.5 kg/m2 共纳入1 073个周期,其中<35岁的患者622周期,≥35岁的患者451周期。通过与各年龄组患者谈话沟通后确定胚胎移植方案,并按照新鲜移植胚胎的数量和质量又分为3个亚组:双卵裂胚组:患者移植2个D3优质卵裂期胚胎;1+1卵裂胚组:患者移植1个D3优质卵裂期胚胎+1个D3非优质卵裂期胚胎;单囊胚组:患者移植1个D5或D6优质囊胚。具体分组情况为:年龄<35岁的患者:双卵裂胚组(n=265),1+1卵裂胚组(n=202),单囊胚组(n=155);年龄≥35岁的患者:双卵裂胚组(n=177),1+1卵裂胚组(n=165),单囊胚组(n=109)。 所有患者均签署知情同意书。 1.治疗方案:所有患者的控制性促排卵(COH)均采用控制性卵巢刺激(COS)长方案:于启动前一周期黄体中期开始注射短效促性腺激素释放激素激动剂(GnRH-a,达菲林注射剂0.1 mg/支,博福益普生,法国),降调2~3周后垂体达到完全降调节,即血清E2≤110 pmol/L、LH≤5 U/L、子宫内膜厚度≤5 mm、双卵巢最大卵泡直径<8 mm时,开始使用促性腺激素(Gn),根据阴道B超监测卵泡生长情况并随时调整剂量,至直径≥18 mm卵泡数占直径≥14 mm卵泡数的60%以上时,皮下注射重组HCG (珠海丽珠)5 000~10 000 U,34~36 h后行经阴道B超引导下卵巢穿刺取卵术。72 h或120 h后行胚胎移植。 2.胚胎培养:本中心采用的培养体系为Vitrolife-G5系列序贯培养液。取卵后按照标准IVF或ICSI程序进行授精,置三气培养箱内培养(37℃,6%CO2,6%O2),至第3天选择2枚优质卵裂胚移植(卵裂胚组)或选择1枚优质卵裂胚+1枚非优质卵裂胚移植(1+1卵裂胚组);或者继续培养至第5~6天形成囊胚后选择1枚优质囊胚移植(囊胚组)。 3.胚胎评价标准:(1)优质卵裂期胚胎:卵母细胞正常受精后第3天(D3)卵裂球7~9个、碎片<20%者为优质胚胎;(2)卵裂期可移植胚胎:卵母细胞正常受精后第3天(D3)卵裂球≥4个、碎片<30%者为可移植胚胎。囊胚评价标准:按照经典的Gardner囊胚评分系统根据囊胚腔的大小、内细胞团的细胞数量及形态和滋养层细胞的数量及形态等3个方面对囊胚进行评级。本中心规定优质囊胚的标准为:D5或D6≥4 BB。 4.妊娠判断:卵裂期胚胎移植后2周或囊胚移植后9 d测定血清HCG水平以确定HCG阳性;胚胎移植后4周,超声检查探及孕囊或见胎心搏动者为临床妊娠。 5.观察指标:包括一般情况、促排卵情况及妊娠结局。临床妊娠率=临床妊娠周期数/移植周期数×100%;胚胎种植率=孕囊数/移植胚胎数×100%;流产率=流产周期数/临床妊娠周期数×100%;多胎妊娠率=超过1个孕囊的妊娠周期数/临床妊娠周期数×100%;活产率=分娩胎儿的周期数/移植周期数×100%。 本研究共纳入的1 073个周期中,<35岁组患者共622周期,其中双卵裂胚组265周期,1+1卵裂胚组202周期,单囊胚组155周期。3亚组间年龄、不孕年限、基础FSH(bFSH)值、Gn用量、Gn天数、HCG日E2水平、体质指数(BMI)等基本资料的比较均无显著性差异(P>0.05)(表1)。 表1 <35岁患者各亚组一般情况比较(-±s) ≥35岁组患者共451周期,其中双卵裂胚组177例,1+1卵裂胚组165例,单囊胚组109例。3亚组间年龄、不孕年限、基础FSH值、Gn用量、Gn天数、HCG日E2水平、BMI等基本资料的比较也均无显著性差异(P>0.05)(表2)。 表2 ≥35岁患者各亚组一般情况比较(-±s) <35岁患者中,单囊胚组的胚胎种植率显著高于双卵裂胚组和1+1卵裂胚组(P<0.05);而多胎妊娠率却显著低于双卵裂胚组和1+1卵裂胚组(P<0.05);各亚组间的获卵数、受精率、优质胚胎率、临床妊娠率、流产率、活产率比较均无显著性差异(P>0.05)(表3)。 ≥35岁患者中,单囊胚组的胚胎种植率显著高于双卵裂胚组和1+1卵裂胚组(P<0.05),多胎妊娠率也显著低于双卵裂胚组和1+1卵裂胚组(P<0.05);值得注意的是1+1卵裂胚组的多胎妊娠率与双卵裂胚组之间也存在显著性差异(P<0.05);各亚组间的获卵数、受精率、优质胚胎率、临床妊娠率、流产率、活产率均无显著性差异(P>0.05)(表4)。 表3 <35岁患者各亚组临床结局比较[(-±s),%] 表4 ≥35岁患者各亚组临床结局比较[(-±s),%] 在ART技术日渐成熟的今日,如何在保证获得令人满意的妊娠结局之外降低甚至避免由此而带来的多胎妊娠风险,成为一个广大ART工作者普遍关注的问题。从最初的减少卵裂胚的移植个数到近来颇受认可的单囊胚移植,人们对解决这个棘手问题的努力尝试一直未停止[2-6]。 既往研究证实,单纯的选择性单卵裂胚移植虽然可以有效的降低多胎妊娠率,但同时也导致了临床妊娠率的明显下降[7-8];显然这并非是一个可以接受的解决方案。随着囊胚培养技术的日渐成熟,囊胚移植逐渐成为研究热点。相对卵裂期的胚胎而言,囊胚有着独特的优点:更好的胚胎选择性和与子宫内膜更同步。这些都保证了囊胚移植拥有较卵裂胚移植更高的胚胎种植率和临床妊娠率[9-11]。最近的研究表明,选择性单囊胚移植(eSBT)可能是一个很好的解决方案[12-13]。Gelbaya等[14]在临床荟萃分析证实:选择性单胚胎移植与移植两个胚胎患者活产率并无显著性差异。Ryan等[15]在较早期的研究表明:单个囊胚移植可以有效降低多胎妊娠率并保持令人满意的临床妊娠率。谢妍等[16]的研究表明:在年龄<40岁的患者群体中,选择性单囊胚移植可以获得与传统D3胚胎移植相近的临床妊娠率和活产率,而多胎妊娠率则显著低于后者。以上事实证明:只要实施正确得当的胚胎移植策略是可以有效降低多胎妊娠率的。 在本研究中,针对不同年龄的患者群体,我们都选择了单个优质囊胚移植的方式以期获得满意的临床妊娠结局。结果证实,单个优质囊胚移植组的临床妊娠率不亚于双优卵裂胚移植组(<35岁组:69.7% vs. 68.3%;≥35岁组:61.5% vs. 59.3%)(P>0.05)和优+非优双卵裂胚移植组(<35岁组:69.7% vs. 64.9%;≥35岁组:61.5% vs.57.0%)(P>0.05);而单个优质囊胚移植组的胚胎种植率则显著优于其他两组(<35岁组中分别为71.0%、46.2%和42.8%;≥35岁组中分别为61.5%、36.7%和32.9%)(P<0.05)。在保证临床妊娠率的前提条件下,单个优质囊胚移植组的多胎妊娠率显著低于其他两组(<35岁组中分别为1.9%、34.8%和32.1%;≥35岁组中分别为0、23.8%和8.5%)(P<0.05)。以上研究结果充分说明:对于IVF-ET患者而言,选择性单个优质囊胚移植是胚胎移植策略的首选。 另外,在本研究中,年龄≥35岁患者的优+非优双卵裂胚移植组的多胎妊娠率也显著低于双优卵裂胚移植组(8.5% vs. 23.8%)(P<0.05),而临床妊娠率却并无显著性差异(57.0% vs. 59.3%)(P>0.05)。提示我们对于年龄偏大的患者(≥35岁)优+非优双卵裂胚移植也可以作为胚胎移植策略的一个备选方案。需要说明的是:1+1卵裂胚组中所有患者可移植优质卵裂胚数≥2枚,只是因为科研设计的需要而实行了1+1组合。事实上选择性单个优质囊胚移植虽然是最优方案,但却未必适合每一个接受IVF-ET治疗的患者。有研究表明,有2%~40%的患者可能因为无囊胚形成而被迫取消囊胚移植计划[17-18]。特别是年龄偏大的患者(例如年龄≥35岁),因自身可能存在卵巢功能下降和卵母细胞质量低下等诸多问题,获取囊胚甚至优质囊胚的概率较年轻患者要低[19]。在此情况下,优+非优双卵裂胚移植作为一个备选方案的重要性是不言而喻的。 实际上在我中心的日常工作中,对于某些年龄偏大、获卵数偏少且卵裂胚质量一般的患者,我们通常会选择先冻存2枚左右最优可移植卵裂胚,其余的可移植胚胎则继续培养以期获得囊胚甚至优质囊胚。如果形成优质囊胚,那么首选胚胎移植策略还是选择性单个优质囊胚移植。本研究中单囊胚组中有部分患者即为此种情形。本研究的结果证实:在保证不降低临床妊娠率的前提条件下,优+非优双卵裂胚移植可以将多胎妊娠率降低到一个可以接受的水准(<10%)。由此我们可以得出结论:(1)胚胎移植最佳策略即“A计划”是选择性单个优质囊胚移植,既保持令人满意的临床妊娠率,又能解决多胎妊娠的困扰;(2)对于年龄偏大的患者,在获取优质囊胚几率不高的情形下实施“B计划”即优+非优双卵裂胚移植也是一个不错的选择。 尽管如此,我们的研究也存在局限性。首先是研究对象的选择问题:本研究选取的患者均为卵巢反应良好的患者群体,无论是获卵数还是优质胚胎率都处于一个较高水准,并不能完全体现整个患者群体的临床特征;其次是研究的样本量还是偏少,尤其是针对高龄患者优+非优双卵裂胚组和单囊胚的样本含量偏少,需要更细致更大样本的临床数据支持。 综上所述,我们认为最佳的胚胎移植策略是选择性单囊胚移植;在可能无法满足这一先决条件的高龄患者(年龄≥35岁)中,选择1优胚+1非优双卵裂胚组合的胚胎移植策略也是可行的。二、研究方法
三、统计学分析
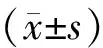
结 果
一、<35岁患者的一般情况比较
二、≥35岁组患者的一般情况比较
三、<35岁患者各亚组的促排、移植及妊娠结局比较
四、≥35岁患者各亚组的促排、移植及妊娠结局比较

讨 论
