术前CT和MRI对浸润性宫颈癌的诊断价值
2020-11-11上官建伟梁俊芳肖新广谷梅兰刘祥龙
上官建伟, 梁俊芳, 肖新广, 谷梅兰, 刘祥龙
(郑州大学附属郑州中心医院放射科,郑州 450007)
宫颈癌是一种常见的女性生殖系统恶性肿瘤,其发病率和病死率在女性恶性肿瘤中均排名第四[1],但早期临床症状并不明显,与子宫肌瘤、炎症等良性病变临床症状相似,常造成临床的误诊与漏诊[2]。CT和MRI是宫颈癌诊断常用的影像学检查方法,已有学者[3-4]研究了这些影像学检查方法的优缺点,但是对宫颈癌的诊断价值高低尚无定论。本研究通过比较CT、MRI诊断与术后病理结果符合率,探讨其两种方法的诊断效能,以期为宫颈癌的影像学诊断提供更多依据,报道如下。
1 对象与方法
1.1 对象 选取2017年3月—2018年12月郑州大学附属郑州中心医院诊治的浸润性宫颈癌患者46例,所有患者均经手术病理证实为浸润性宫颈癌[5]。纳入标准:①术前接受CT和MRI检查,且影像学资料完整。②知情并同意本次试验的患者。排除标准:①有其他妇科恶性肿瘤者。②临床资料不全者。本研究获得该院医学伦理会批准。浸润性宫颈癌患者年龄24~74(37.98±11.02)岁;病程1.90~13.80(5.98±1.02)a。类型:鳞癌40例,腺癌4例,腺鳞癌2例。
1.2 方法
1.2.1 检查方法 所有患者术前均由2名经验丰富的医师协同进行CT和MRI检查。采用螺旋CT对患者实施扫描,扫描范围为肾上极到股骨中段,扫描方式平扫加增强扫描,造影剂为碘佛醇(江苏恒瑞,国药准字H20067896,剂量100 mL,速率3 mL·s-1);并对其肿瘤形态及周围输尿管、膀胱等组织进行仔细观察。MRI检查:采用西门子 Magnetom Aera MRI 1.5T成像系统,对患者进行MRI检查,行肘静脉注射Gd-DTPA 20 mL,对患者进行轴位、矢状位及冠状位的TIWI增强扫描,层厚为3 mm,其中SE的TIWI的TR选择364 ms、TE选择15 ms,TSE的T2WI的TR选择2 890 ms、TE选择106 ms,矢状面脂肪抑制的T2WI的TR选择38 040 ms、TE选择102 ms,斜横断面T2WI的TR选择4 890 ms、TE选择85 ms。所有患者术前进行CT、MRI检查,诊断6周后由同一主治医生对其进行手术,并由两位医师对其病理进行分析。
1.2.2 观察指标 ①CT、MRI与病理学比较情况。根据术后病理学,对CT、MRI在阴道浸润、子宫体侵犯和盆腔淋巴结转移进行比较,分析敏感度(术前、术后均为阳性),特异度(术前、术后均为阴性),准确度(术前、术后结果一致),对两者检测方式的敏感度、特异度和准确度进行比较。敏感度=真阳性数/(真阳性数+假阴性数)×100%,特异度=真阴性数/(真阴性数+假阳性数)×100%,准确度=病例符合数/总病例数×100%。②两种诊断方式对患者术前A、B、C期的符合率情况。根据FIGO的分期标准[6],将ⅠB1期及以下记为A期,将ⅠB2~ⅡA期记为B期,将ⅡB期及以上记为C期。
1.3 统计学处理 应用 IBM SPSS 22.0统计软件分析数据,计数资料组间比较采用2检验;计量资料以均数±标准差表示,组间比较采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 CT、MRI特异度及敏感度比较 术前MRI在阴道浸润的诊断准确度高于CT,差异有统计学意义(P<0.05),CT诊断在子宫体侵犯的特异度和准确度、盆腔淋巴结转移的特异度和准确度方面低于MRI诊断,差异有统计学意义(P<0.05)。见表1。典型病例见图1。
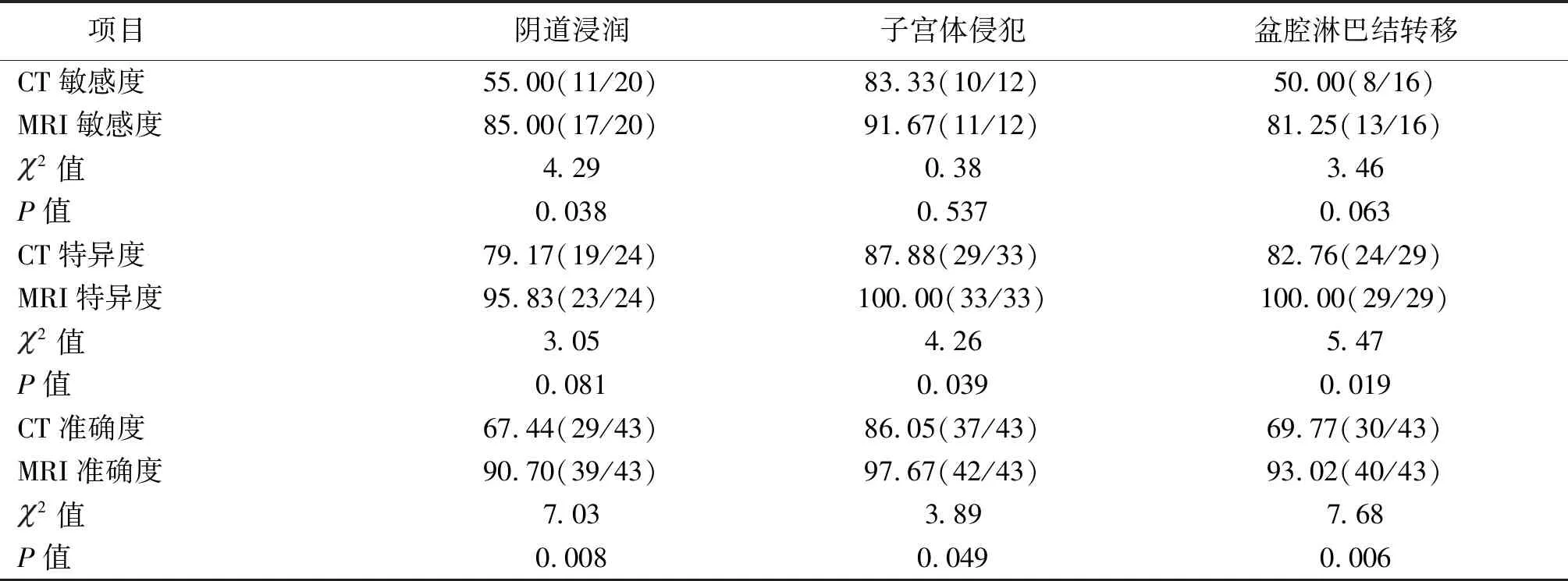
表1 CT与MRI敏感度、特异度比较[n(%)]
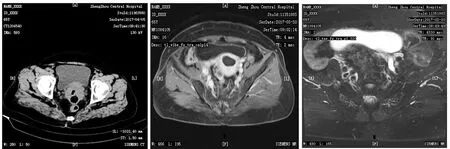
图1 患者女,65岁,CT、MRI显示宫颈形态不规则,可见团块状软组织密度影,宫腔内可见片状低密度影,DWI呈高信号,ADC值减低,子宫颈并占位,考虑宫颈癌。
2.2 两种诊断方式对患者术前A、B、C期的符合率 CT在A期的诊断符合率低于MRI,差异有统计学意义(P<0.05);但CT、MRI术前诊断方式在B、C期比较,差异无统计学意义(P>0.05)。见表2。
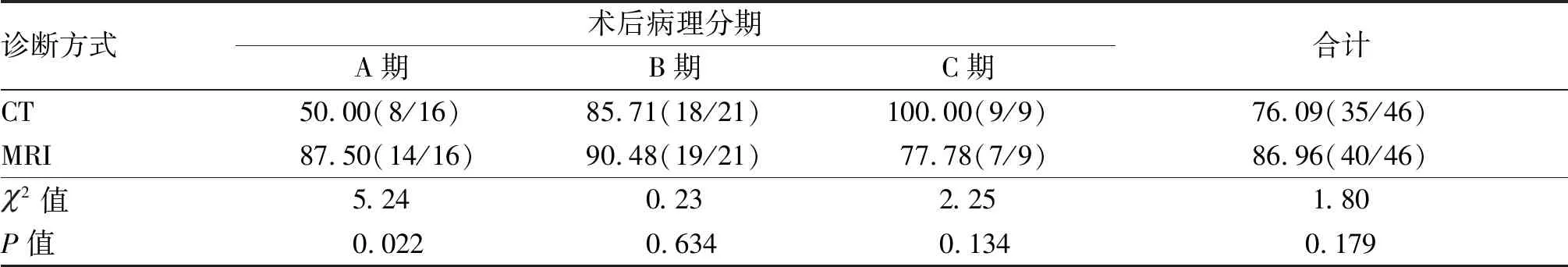
表2 两种诊断方式对患者术前A、B、C期的符合率[n(%)]
3 讨论
有研究[7]认为,宫颈癌的发生与病毒感染、妇科疾病以及不正当的性生活等有关。在宫颈癌的发病类型上,以腺癌为多发,而浸润性宫颈癌的发生对于女性身心影响很大[8]。临床上,宫颈癌并没有很明确的根治手段,但早发现、早治疗可有效地改善早期宫颈癌患者生活质量,降低病死率[9]。根据明确的病理分期、肿瘤发生位置、与周围组织和细胞的关系和大小等具体情况,医生制订最佳治疗方案,从而提高患者的生存率和生活质量[10]。多数早期浸润性宫颈癌患者并无明显临床症状,只有少数癌患者会有阴道出血,因此,仅从临床表现诊断易造成漏诊[2]。随着医学影像新技术的不断发展,CT技术在成像方面具有一定优势,但是在4 mm以下的肿瘤诊断上存在着一定的盲区,从而导致这种类型肿瘤的诊断符合率比较低[11],在本次研究中也得到证实,CT诊断阴道浸润上的敏感性要远低于MRI。这主要是因为采用MRI技术对患者进行诊断时,可以表现出不均匀的高信号,对于确定浸润性宫颈癌患者体内恶性肿瘤的边界和直径比较容易显示[12]。但对于B、C期患者的诊断,肿瘤细胞已经达到了CT能够清晰反映的大小,因此在B、C期浸润性宫颈癌患者中,两种诊断方式无明显差异。但MRI检查在分辨率上要高于CT检查,对于观察患者恶性肿瘤成像有较高的准确度[13]。主要是浸润性宫颈癌在MRI T2WI序列上表现出不均匀信号,而宫颈的子宫肌层、阴道壁与病变信号不同,因此MRI诊断会更清楚[14]。但是,对于较严重的浸润性宫颈癌患者来说,因肿瘤的增长和分期的变化,导致浸润性宫颈癌患者发病部位的溃烂、坏死,此时应用CT技术能够很好的区分[15],虽然CT对浸润性宫颈癌患者的术前诊断具有较好的效果,但是为了减少漏诊、误诊,常需要辅助其他检测手段。
综上所述,在对于浸润性宫颈癌患者的术前诊断准确度对比,MRI检查优于CT,且在病理分期上MRI诊断的符合度高于CT诊断,因此,MRI诊断具有更高的可靠性。但是在对浸润性宫颈癌患者进行术前分期时,不建议只采用一种诊断技术,建议在临床上应用MRI及其他影像学检查的联合诊断方式。
