225例老年新型冠状病毒肺炎患者的临床特点分析
2020-10-31汤海艳张洁彭绍蓉洪煜婧
汤海艳 张洁 彭绍蓉 洪煜婧
1武汉市第四医院,华中科技大学同济医学院附属普爱医院老年病科(武汉430033);2南通大学公共卫生学院营养与食品卫生学系(江苏南通226019)
新型冠状病毒肺炎(COVID-19),由新型冠状病毒(SARS-CoV-2)感染致病,是一种传染性较强、传播范围较广的传染性疾病[1-2],对人类生命健康及经济生活均造成极大威胁。老年人群更易患病且疾病进展快,老年COVID-19 患者合并心血管相关基础疾病比例较多,更容易发生心肌损伤和肺部严重感染,发展为危重症患者几率更大[3-4]。本文探讨老年COVID-19 患者的临床特点,现将结果报告如下。
1 资料与方法
1.1 一般资料本研究收集了2020年1月25日至3月20日在我院住院治疗的225例年龄65 周岁以上的COVID-19 确诊患者的临床资料,相关信息的收集和使用充分保障患者隐私。COVID-19 患者的确诊与临床分型,参照《新型冠状病毒肺炎诊疗方案(试行第七版)》[5],符合疑似病例诊断条件,同时实时荧光RT-PCR 检测SARS-CoV-2 核酸阳性,或血清SARS-CoV-2 特异性IgM 抗体和IgG抗体阳性。根据该方案进行临床分型:(1)轻型:临床症状轻微,影像学未见肺炎表现。(2)普通型:具有发热、呼吸道等症状,影像学可见肺炎表现。(3)重型:符合下列任何一条:①出现气促,RR≥30 次/min;②静息状态下,指氧饱和度≤93%;③动脉血氧分压(PaO2)/吸氧浓度(FiO2)≤300 mmHg;肺部影像学显示24~48 h 内病灶明显进展>50%者按重型处理。(4)危重型:符合以下情况之一者:①出现呼吸衰竭,且需要机械通气;②出现休克;③合并其他器官功能衰竭需ICU 监护治疗。
1.2 资料收集通过院内电子病历系统收集患者的病历资料,包括性别、年龄、临床症状及体征、基础疾病、疾病转归、白细胞计数(WBC)、淋巴细胞计数(LYM)、C-反应蛋白(CRP)、红细胞沉降率(ESR)、肝功能(ALT 和AST)、肾功能(肾小球滤过率)、白蛋白(ALB)、D-二聚体(D-D)以及CT 影像学资料。
1.3 统计学方法采用SPSS 22.0 软件,计数资料以百分率表示,采用χ2检验进行比较。计量资料以()表示,4 组样本的均数比较用单因素方差分析,两样本的均数比较用t检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 临床资料的比较4 组患者性别比较差异无统计学意义(P<0.05)。重型、危重型平均年龄较普通型大,普通型与重型、危重型组年龄差异有统计学意义(P<0.05);余各组之间年龄差异无统计学意义(P>0.05)。见表1。
2.2 临床表现临床表现包括不同程度的发热、咳嗽咳痰、胸闷喘息、胸痛、呼吸困难、乏力、腹泻、纳差、头昏、头痛,少数患者有咽部不适、鼻塞、流涕、全身肌痛、心悸等症状,部分患者合并原发疾病症状,其中重型、危重型患者出现呼吸困难居多。4 组患者出现咳嗽咳痰、胸闷喘息、胸痛、呼吸困难、消化道症状等症状占比差异有统计学意义(P<0.05),在发热程度、乏力、头痛头昏等症状上差异无统计学意义(P>0.05)。见表1。

表1 4 组患者临床资料比较Tab.1 Comparison of clinical data of four groups of patients 例(%)
2.3 基础疾病COVID-19 患者合并的基础疾病包括心脑血管疾病、糖尿病、肺部疾病、慢性肝脏肾脏疾病以及恶性肿瘤病史,心血管疾病包括高血压、冠心病、心律失常、慢性心功能不全,脑血管疾病包括脑梗死或脑出血后遗症,肺部疾病包括慢性支气管炎或慢阻肺、肺部手术史,慢性肝脏疾病包括肝炎肝硬化,慢性肾脏疾病包括慢性肾功能不全,恶性肿瘤包括胃肠道恶性肿瘤、甲状腺癌、血液系统恶性疾病。4 组患者合并高血压、慢性肾脏疾病占比差异有统计学意义(P<0.05),除高血压外的心脑血管疾病、糖尿病、肺部疾病、慢性肝脏疾病、恶性肿瘤病史占比差异无统计学意义(P>0.05)。见表2。
2.4 实验室检查普通型、重型患者白细胞计数与危重型比较差异均有统计学意义(P<0.05)。4 组LYM 比较差异均有统计学意义(P<0.05),且均值随分型加重呈下降趋势。4 组患者绝大多数出现了不同程度的低蛋白血症,轻型、普通型与重型、危重型患者比较差异均有统计学意义(P<0.05),轻型与普通型、重型与危重型患者比较差异无统计学意义(P>0.05)。部分患者出现了ESR、CRP升高,普通型与重型患者ESR 比较差异有统计学意义(P<0.05)。轻型、普通型、重型与危重型患者CRP比较差异均有统计学意义(P<0.05),普通型与重型、危重型患者比较差异亦有统计学意义(P<0.05)。4 组患者均有D-二聚体升高,轻型、普通型、重型与危重型比较差异有统计学意义(P<0.05)。4 组患者肝功能异常指标比较差异有统计学意义(P<0.05),4 组肾功能异常指标比较差异无统计学意义(P>0.05),少数患者有乳酸脱氢酶(LDH)升高。见表3。
2.5 肺部CT影像学资料普通型组13例(8.8%)、重型组2 例(3.9%)出现单侧肺部病变;其余均为双侧肺部病变,3 组比较差异无统计学意义(P>0.05),见表3。
2.6 治疗及转归225例患者中,所有患者均接受了一种以上抗病毒治疗方案,包括中成药连花清瘟、中药方剂、阿比朵尔、利巴韦林、克力之、羟氯喹,部分患者使用了胸腺肽、丙种球蛋白及糖皮质激素,所有重型、危重型患者均接受了氧疗。225例患者中死亡15 例(6.7%),均为重型与危重型患者,其中重型2例(3.90%),危重型13例(65.0%),治愈出院210 例(93.3%),4 组患者病死率的差异有统计学意义(P<0.05),见表3。
3 讨论
SARS-CoV-2 有很强的感染能力,主要通过呼吸道飞沫和密切接触传播,密闭空间的气溶胶及尿粪造成的气溶胶及接触传播也是一种可能的传播方式[5]。相关研究[6]表明,SARS-CoV-2 通过S 蛋白与细胞血管紧张素转化酶2(ACE2)结合侵入细胞,并导致呼吸道、心脏、消化道、肝脏和神经系统等多个系统疾病。各种模型研究显示SARS-CoV-2基本再生率大约在2~6.47 之间,SARS-CoV-2 的S蛋白与ACE2 的亲和力是SARS-CoV 的10~20 倍,COVID-19 基本传染数(R0)高达3.77,且其传染性强于SARS-CoV,病死率波动在1%~7%[7-8],本研究COVID-19 患者病死率为6.7%。
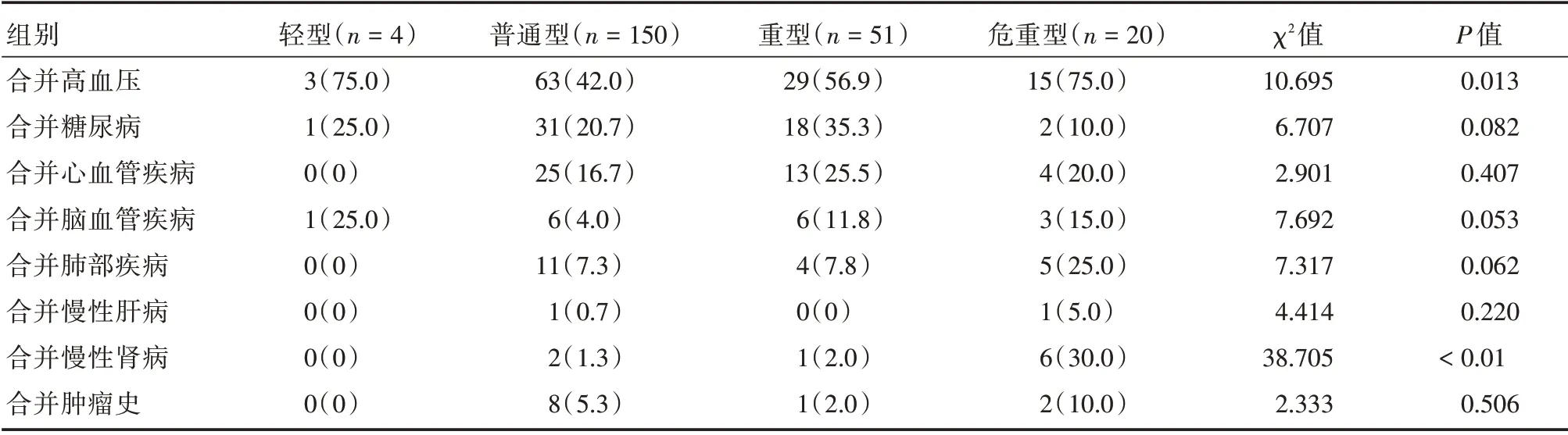
表2 四组患者基础疾病比较Tab.2 Comparison of underlying diseases of four groups of patients 例(%)
表3 4 组患者辅助检查及死亡病例比较Tab.3 Comparison of auxiliary examinations and deaths among the four groups of patients ±s

表3 4 组患者辅助检查及死亡病例比较Tab.3 Comparison of auxiliary examinations and deaths among the four groups of patients ±s
注:*7 例患者因病情不允许或其他原因CT 资料缺失
组别实验室检查WBC(×109/L)LYM(×109/L)ALB(g/L)CRP(mg/L)ESR(mm/h)D-D(mg/L)肝功异常[例(%)]肾功异常[例(%)]CT 病灶分布[例(%)]CT 分布单侧*CT 分布双侧*死亡例数[例(%)]轻型(n=4)7.55±2.48 2.43±1.12 36.65±3.16 15.60±18.31 38.00±24.04 2.29±2.81 0(0)1(25.0)0(0)0(0)0(0)普通型(n=150)5.35±2.10 1.26±0.53 33.83±4.86 21.14±30.92 41.50±23.37 1.93±5.56 27(18.0)25(16.7)13(8.8)135(91.2)0(0)重型(n=51)6.05±2.72 0.92±0.41 29.28±3.59 53.63±49.61 56.41±30.66 3.54±4.40 22(43.1)12(23.5)2(3.9)49(96.1)2(3.9)危重型(n=20)8.97±7.50 0.56±0.25 27.44±4.21 81.30±50.58 51.37±20.47 11.40±13.46 9(45.0)10(50.0)0(0)19(95.0)13(65.0)F/χ2值8.854 24.184 22.20 20.35 1.834 11.01 18.03 11.92 2.937 120.99 P 值<0.01<0.01<0.01<0.01 0.147<0.01<0.01 0.08 0.230<0.01
本研究提示老年COVID-19 患者症状涵盖呼吸系统、心脏、消化系统、神经系统,包括发热、咳嗽、咳痰、胸闷、胸痛、喘息、呼吸困难、咽部不适、鼻塞、流涕、心悸、肌痛、乏力、腹泻、纳差、头昏、头痛等症状,因重型、危重型患者住院时间较长,出现下肢静脉血栓、坠积性肺炎、压疮的风险增加,部分患者病程后期亦出现了并发症的相关表现。本研究中老年COVID-19 患者性别分布差异无统计学意义。HUANG 等[9]研究提示患者比例男性多于女性,考虑可能与早期的患者部分来自华南海鲜市场,与男性工作性质有关。安薇等[10]研究发现,死亡患者年龄均在60 岁以上,且近50%合并2 种以上慢性基础疾病,其中合并高血压者占63.6%。本研究也提示重型、危重型合并高血压疾病较普通型多,且轻型合并高血压比例也较高,考虑与样本量较少有关。
COVID-19 的发病机制,目前仍不明确[11]。高龄患者免疫力较弱,是影响疾病进展为呼吸窘迫综合征及死亡的高危因素[12-13]。有COVID-19 患者临床特征的多中心研究报道[14],年龄>75 岁是导致死亡的一个重要指标。呼吸衰竭是致死的主要原因[15]。早期的死亡病例主要都是老年患者,可能是由于免疫系统较弱,且老年患者常合并多种基础疾病,年龄越大其防御能力下降越明显,更易较快遭受病毒的侵害[16-17],老年患者发病后起病隐匿、进展快,更容易较快进展为呼吸衰竭或ARDS。本研究中重型、危重型患者平均年龄较普通型高,且死亡病例均为重型、危重型患者。因此重视对高龄患者及重型、危重型的有效干预,可降低病死率。而轻型患者年龄也较高,分析与养老院病例集中进行核酸检测以及样本量较小有关。
4 组患者均不同程度地出现了低蛋白血症与LYM 减少,且LYM 减少随着分型加重呈现降低趋势。一项SARS-CoV-2 感染的诊断和预后预测模型综合多篇报道提示[18]:大多数COVID-19 患者的严重预后的预测因素包括年龄、性别、CT 表现、CRP、LDH 以及LYM 等。淋巴细胞由淋巴器官生成,在机体获得性免疫方面起着主导作用,在生理情况下,淋巴细胞处于动态平衡及相互反馈调节状态,计数的改变能够反映机体免疫功能情况[19],低水平LYM 是重症患者获得性感染风险的独立影响因素[20],病情加重,其水平呈下降趋势,表明机体免疫功能处于抑制状态,其也与多种疾病的进展有关系,并应用于多学科疾病的研究。因此,LYM 可作为观察疾病进展及判断病情轻重的一个指标。
对于COVID-19 的抗病毒治疗,目前都是基于既往SARS 及MERS 的研究或者既往使用的老药[21],尚缺乏广泛被认可的特效药物[22],针对COVID-19 的治疗仍以支持治疗为主。糖皮质激素在COVID-19 的治疗作用在国内外一直都有争议,糖皮质激素就像一把双刃剑,一方面可帮助机体减轻过度的炎症反应;另一方面又可抑制机体的免疫功能,延缓病毒的清除[23]。关于COVID-19的治疗方案,仍需要进一步探索。
