基于ERAS理念下的围术期营养支持对老年髋关节置换患者的效果分析
2020-10-29杨婷梁启威杨娟刘巧兰丁晨
杨婷 梁启威 杨娟 刘巧兰 丁晨
髋关节置换术是治疗老年人髋关节骨折的常用术式[1]。因老年人机体功能全面减退,患者常不能耐受手术创伤,术后住院时间较长,髋关节功能恢复较慢[2]。研究表明,老年髋关节骨折常伴有较高的营养风险,常规髋关节置换术手术干预常缺乏针对性的营养支持措施,患者术后营养状况较差,影响术后髋关节功能恢复[3]。加速康复外科(enhanced recovery after surgery,ERAS)是基于循证医学的外科干预模式,其内容涵盖疼痛管理、营养支持、麻醉管理等方面[4]。临床中,基于ERAS 理念下营养支持应用于肝胆胰外科住院患者可改善患者营养状况、促进患者康复,但目前基于ERAS 理念下营养支持应用于髋关节置换术围手术期的相关研究较少[5]。基于此,本研究选取髋关节置换患者72 例开展基于ERAS 理念下营养支持的临床效果研究,现报道如下。
1 资料与方法
1.1 一般资料 选取2018 年1 月-2019 年10 月于本院就诊的老年髋关节置换患者72 例。纳入标准:经MRI 确诊为髋部骨折;营养风险评分(NRS2002)高于3 分;单侧髋部手术者。排除标准:合并严重感染;病理性骨折;脱落病例。按照随机数字表法分为对照组和研究组,各36 例。所有患者及家属均知情同意并签署知情同意书,本研究已经医院伦理委员会批准。
1.2 方法 两组均行髋关节置换术。术前常规留置导尿管,术中加强生命体征监测,髋关节置换术取后侧外入路,根据患者骨质情况行合适的固定方法,常规留置引流管;术后抗生素抗感染3 d。对照组给予常规围手术期营养支持。给予常规医院食堂套餐,无其他营养支持,根据患者恢复情况行渐进式康复训练。研究组给予基于ERAS 理念下围手术期营养支持。(1)成立ERAS 围手术期营养小组。小组由1 名主治医生、3 名专科护士、1 名营养师组成,定期开展学习NRS2002 营养风险评估工具的使用、髋关节置换术后营养方案的制定,为患者及其家属讲解髋关节置换术后患者营养低下、深静脉血栓等常见并发症的原因及预防措施,评估患者营养状况、身体质量等一般资料制定个性化的营养干预方案。(2)开展ERAS 理念下围手术期营养支持。术前6 h 患者可进食少量固体食物,术前2 h 可进食流质碳水化合物;针对肠外营养或肠内营养超过5 d 的患者给予营养支持,其中肠内营养包含口服及管饲营养制剂,肠外营养包含静脉输注氨基酸、葡萄糖及脂肪乳剂。由肠外营养过渡至肠内营养,计算患者不同阶段的摄入热量,其中卧床期热量=正常基础代谢热量×应激因素×1.25+正常基础基础代谢×(15%~25%);活动期热量=正常基础代谢热量×应激因素×体力活动量×1.25+正常基础基础代谢×(15%~25%);康复期热量=正常基础代谢热量×体力活动量;依据上述热量计算公式确定每日所需总热量,维持蛋白质(16%)、脂肪(20%)、碳水化合物(64%)的三大营养素摄入比例,保持早餐(30%)、午餐(40%)、晚餐(30%)的分配比例,选择鸡蛋、牛奶、鲈鱼、小米粥等质地柔软、营养丰富的食物[6]。(3)加强术中保温、镇痛措施。术中输液需经加温处理,对严重消瘦患者行棉袜、保温毯等保温措施,采取阿片类止痛药物与非甾体药物联合镇痛方案以加强止痛效果。(4)加强早期功能康复训练。于患者麻醉恢复前按摩其双下肢、增加肢体活动;术后当日行小幅度被动髋关节屈伸活动、股四头肌康复训练;根据患者制定个性化的康复训练方案,从肌肉收缩康复训练过渡至关节活动度训练,由被动训练过渡至主动训练。两组均跟踪随访3 个月。
1.3 观察指标与判定标准 (1)比较两组恢复情况,包括切口干燥时间、开始主动功能锻炼时间、首次下床时间及住院天数。(2)比较两组干预前、出院时及出院后3 个月的营养水平。分别于干预前、出院时与出院后3 个月采集两组空腹静脉血离心后,选择全自动生化分析仪(山东博科有限公司;型号:BioBase 1000)检测血清前白蛋白(PA)、白蛋白(Alb)与血红蛋白(Hb)含量。(3)比较两组干预前、出院时与出院后3 个月髋关节功能。分别于干预前、出院时、出院3 个月后采用Harris 髋关节功能量表进行评估。从畸形(4 分)、疼痛(44分)、功能(47 分)、关节活动度(5 分)等维度评价,总分为100 分,评分越高表明髋关节功能越好。(4)比较两组术后并发症发生情况,包括压疮、下肢肿胀、下肢静脉血栓、肺部感染及切口感染。
1.4 统计学处理 采用SPSS 19.0 软件对所得数据进行统计分析,计量资料用()表示,组间比较采用独立样本t 检验,组内比较采用配对t 检验;计数资料以率(%)表示,比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较 对照组男14 例,女22例;年龄62~75 岁,平均(67.17±5.58)岁;体重58~81 kg,平均(69.84±6.47)kg;营养风险评分4~6 分,平均(4.56±0.97)分;手术方式:全髋置换16 例,半髋置换20 例;手术部位:左侧17例,右侧19 例;基础疾病:糖尿病19 例,高血压17 例。对照组男16 例,女20 例;年龄64~78岁,平均(69.53±6.15)岁;体重59~82 kg,平均(70.21±6.68)kg;营养风险评分4~5 分,平均(4.37±0.53)分;手术方式:全髋置换19 例,半髋置换17 例;手术部位:左侧15 例,右侧21 例;基础疾病:糖尿病16 例,高血压20 例。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组恢复情况比较 研究组切口干燥时间、开始主动功能锻炼时间、首次下床时间及住院天数均短于对照组,差异均有统计学意义(P<0.05),见表1。
2.3 两组干预前、出院时与出院后3 个月营养水平比较 干预前,两组PA、Alb 与Hb 比较,差异均无统计学意义(P>0.05);出院时与出院后3 个月,两组患者PA、Alb 及Hb 均高于干预前,且研究组均高于对照组,差异均有统计学意义(P<0.05)。见表2。
2.4 两组干预前、出院时与出院后3 个月Harris 评分比较 干预前,两组Harris 评分比较,差异无统计学意义(P>0.05);出院时与出院后3 个月,两组Harris 评分均高于干预前,且研究组均高于对照组,差异均有统计学意义(P<0.05)。见表3。
2.5 两组术后并发症发生情况比较 两组术后并发症发生率比较,差异无统计学意义(χ2=2.083,P=0.149),见表4。
表1 两组恢复情况比较[d,()]
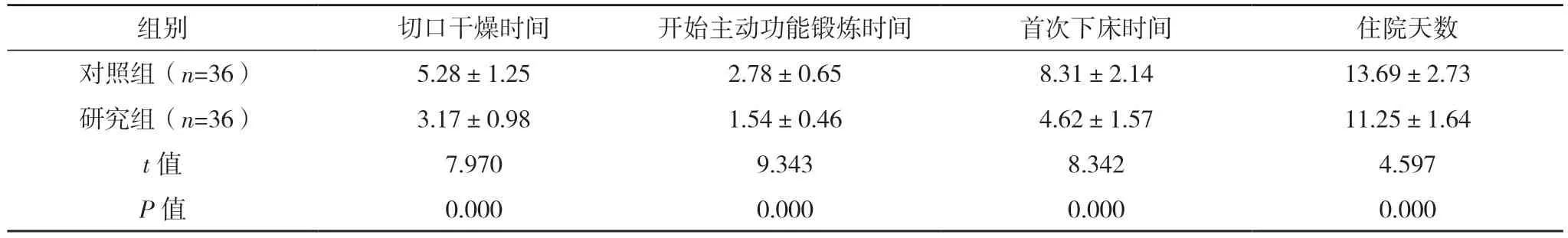
表1 两组恢复情况比较[d,()]
表2 两组干预前、出院时与出院后3个月营养水平比较()
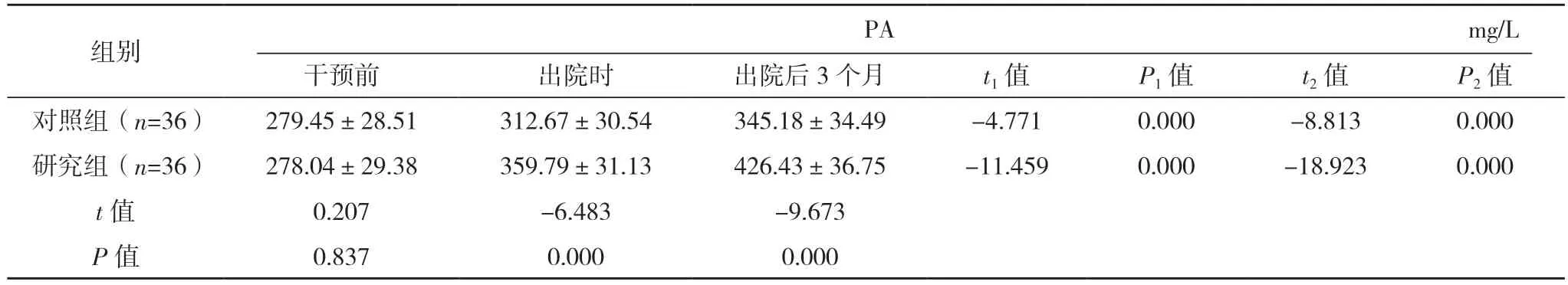
表2 两组干预前、出院时与出院后3个月营养水平比较()
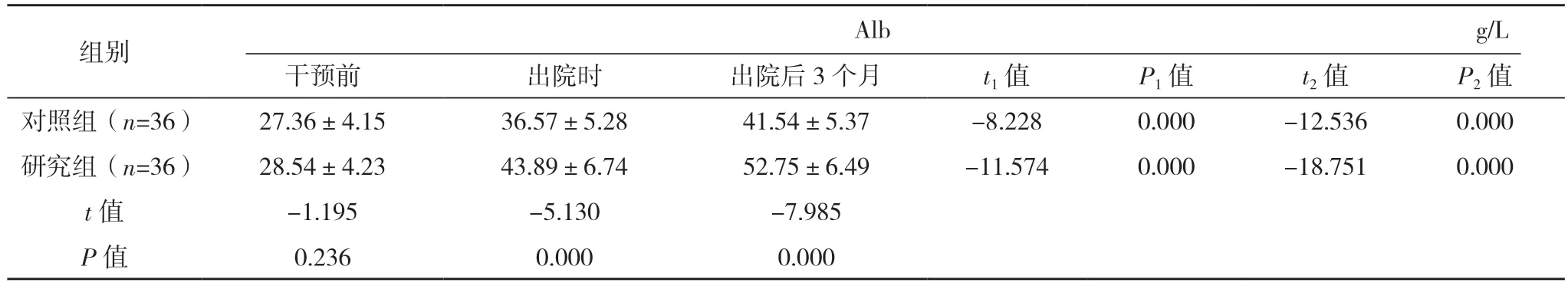
表2 (续)
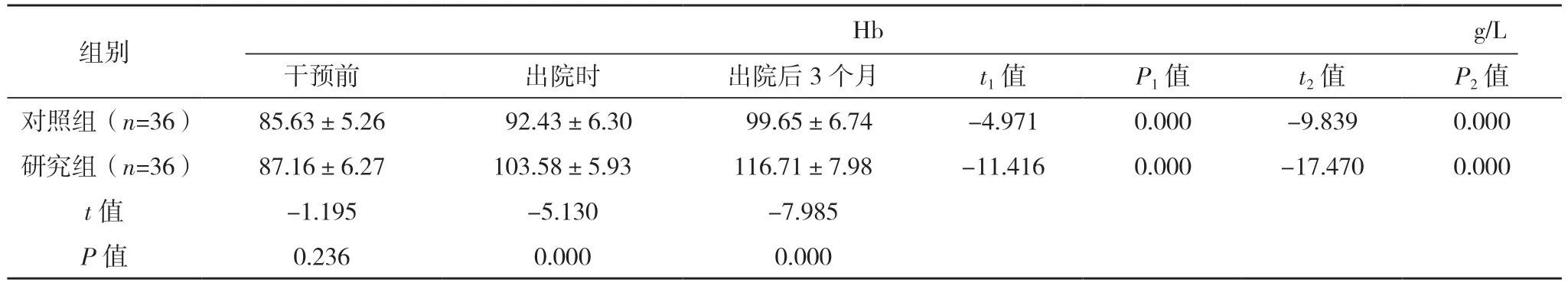
表2 (续)
表3 两组干预前、出院时与出院后3个月Harris评分比较[分,()]

表3 两组干预前、出院时与出院后3个月Harris评分比较[分,()]
注:t1、P1 值为出院时与干预前比较;t2、P2 值为出院后3 个月与干预前比较。

表4 两组术后并发症发生情况比较 例(%)
3 讨论
老年人因骨密度降低、骨骼强度减弱,髋关节骨折发生率较高,髋关节置换术是临床治疗常规方案[7]。老年髋关节骨折患者因手术应激创伤、机体炎症等可引起机体内蛋白质、脂肪被大量消耗,机体呈负氮平衡、营养低下状态[8]。常规临床干预偏重于术后渐进式康复训练,可在一定程度上促进患者髋关节功能康复,但其缺乏纠正患者负氮平衡的干预措施,患者术后长期处于营养较差的状况,住院时间较长,术后康复较慢,下肢静脉血栓、切口感染等并发症较多[9]。基于ERAS 理念下营养支持加强围手术期营养支持以改善患者营养状况,临床中其应用于胰腺癌患者可纠正其负氮平衡状况、促进其术后康复,但目前基于ERAS 理念下营养支持在老年髋关节置换术围手术期的临床疗效鲜有报道[10-11]。
基于ERAS 理念下营养支持提倡全面减少手术应激、加强围手术期营养干预,通过缩短患者术前禁食时间、加强术中机体体温维持、加强患者疼痛管理、加强早期功能恢复,可最大限度减少应激源对患者机体损伤。老年髋关节骨折患者其肠道功能未受明显影响,通过制定营养摄入方案、侧重于肠内营养支持可保护肠道上皮黏膜细胞结构及功能的完整性,促进机体对营养物质的吸收[12]。严格遵循三大营养物质摄入比例,依据患者不同阶段制定针对性的营养方案,加强患者蛋白质的吸收,从而促进肠道黏膜钙质吸收,增加骨密度,促进创口愈合[13-14]。提高患者对手术的耐受性,最大限度减少手术创伤应激对机体的损伤,促进患者功能恢复。
切口干燥时间、开始主动功能锻炼时间、首次下床时间、住院天数均为患者恢复情况的指标,其时间越短表明患者恢复越快。本研究中,研究组切口干燥时间、开始主动功能锻炼时间、首次下床时间及住院天数均短于对照组(P<0.05),表明基于ERAS 理念下围手术期营养支持应用于老年髋关节置换患者能显著促进患者恢复。金占萍等[15]研究表明,经基于ERAS 理念下围手术期营养支持的患者其首次下床时间、住院天数均显著短于常规干预,与本研究基本一致。
老年髋关节骨折患者可因手术创伤应激导致大量营养物质被消耗,机体呈营养不良状况[16]。PA、Alb 及Hb 均为营养指标,其水平与营养状况呈正相关。本研究中,出院时与出院后3 个月,研究组PA、Alb 及Hb 均高于对照组(P<0.05),表明基于ERAS 理念下围手术期营养支持应用于老年髋关节置换患者能显著改善营养状况。究其原因,老年髋关节置换术后因手术创伤应激可导致机体呈高分解代谢状态,基于ERAS 理念下围手术期营养支持通过缩短患者术前禁食时间、加强术中机体体温维持、加强患者疼痛管理等一系列干预措施最大限度减少了应激源对患者机体损伤,增强机体手术耐受性,改善机体物质分解高代谢状态;同时通过制定针对性的营养方案促进胃肠道功能恢复,有效保护患者肠道上皮黏膜细胞结构完整性及功能完整性,促进患者对营养物质的吸收,进一步改善营养状况。
Harris 量表可从畸形、疼痛、关节活动度、运动功能等维度评价患者髋关节功能,评分越高表明患者髋关节功能越好。本研究中,出院时与出院后3 个月,研究组Harris 评分均高于对照组(P<0.05),表明基于ERAS 理念下围手术期营养支持能显著提高髋关节功能。其可促进患者肠道黏膜钙质吸收,增加骨密度及肌力,促进蛋白质合成以促进创口愈合,减少骨折畸形愈合;通过促进肠道黏膜吸收增加血红蛋白合成量,增加血液中氧含量,减少创口缺氧性损伤诱发的疼痛[17]。通过促进肠道黏膜吸收蛋白质,为骨基质合成提供原材料,促进新骨形成,增加骨骼肌肉对骨骼机械牵拉力,提高患者关节活动度;减少躯体疼痛可减少术后手术创伤心理应激,提高换术后功能康复训练的积极性,促进髋关节功能恢复[18]。
老年髋关节骨折患者术后长期卧床可因机体局部组织长期受压、血液供应减少导致压疮;因下肢静脉循环回流量降低导致下肢肿胀、下肢静脉血栓;因肺防御功能及肺储备能力减退,咳嗽反射差、排痰能力降低,抵御病原菌侵袭的能力较差,导致肺部感染[19]。同时长期卧床可导致切口处血液供应减少,不利于机体切口恢复,容易诱发切口感染[20]。本研究中,研究组术后并发症发生率为8.33%,虽低于对照组的22.22%,但两组比较差异无统计学意义(P>0.05),本研究纳入病例数较少,需扩大样本量进一步证实。
综上所述,基于ERAS 理念下围手术期营养支持能显著促进髋关节置换患者恢复,改善营养状况,提高髋关节功能,可临床推广。
