腹腔镜注水分离囊肿剥离术治疗卵巢子宫内膜异位囊肿患者
2020-10-19牛会如
牛会如
(河南省漯河市临颍县人民医院妇产科 临颍462600)
目前被临床认可的子宫内膜异位症发病机制为子宫内膜种植学说,指有活性的内膜组织或细胞种植在子宫内膜外的位置,不断发展、蔓延形成囊肿,最常发生的部位是卵巢,形成卵巢子宫内膜异位囊肿后,可引起盆腔疼痛、月经异常等,进而导致不孕,对女性健康与生育产生巨大影响[1]。随着腹腔镜技术的发展,腹腔镜囊肿剥离术成为卵巢子宫内膜异位囊肿的重要术式,但对于有生育需求的女性而言,提高卵巢储备功能是临床关注的重点。临床在分离方案的选择上有所争议,常用剥离方法有直接剥离法、注水分离法[2~3]。本研究探讨腹腔镜注水分离囊肿剥离术在卵巢子宫内膜异位囊肿患者中的应用效果。现报道如下:
1 资料与方法
1.1 一般资料 选取2017年2月~2018年5月我院卵巢子宫内膜异位囊肿患者95例,按治疗方案不同分为研究组48例和对照组47例。研究组年龄20~35岁,平均(27.26±3.61)岁;美国生育协会(r-AFS)分期:Ⅰ期13例,Ⅱ期21例,Ⅲ期14例。对照组年龄20~34岁,平均(26.95±3.45)岁;r-AFS分期:Ⅰ期14例,Ⅱ期20例,Ⅲ期13例。两组基线资料均衡可比(P>0.05)。
1.2 选取标准(1)纳入标准:经彩超、CT、病症表现等诊断为卵巢子宫内膜异位囊肿,具备手术治疗指征,无腹腔镜手术禁忌证,行腹腔镜囊肿剥离术治疗;临床资料完整;患者有生育要求,伴侣生殖系统功能正常;患者无认知障碍,可正常沟通,知情同意本研究。(2)排除标准:存在卵巢功能衰退者;合并多囊卵巢综合征者;合并其他内分泌功能障碍者;合并凝血功能障碍、心肺功能不全者;既往有腹腔手术史者;合并其他恶性肿瘤者。
1.3 手术方法 患者术前完成彩超等各项检查,明确囊肿情况,于患者月经干净后4~7 d行腹腔镜手术治疗。气管插管全麻(常规监测患者生命体征、血氧饱和度、气道内压、心电图等),体位为膀胱截石位,于脐下缘作切口,并建立气腹(压力:12~15 mm Hg),以此切口穿刺置入10 mm Trocar,然后置入腹腔镜,于左、右下腹麦氏点(右髂前上棘与脐连线中外1/3处)附近穿刺分别置入10 mm Trocar、5 mm Trocar,并于左上腹置入5 mm Trocar作为操作孔。两组采取不同剥离方法,术后常规抗感染,术后检查患者血常规,血常规正常者即可出院。
1.3.1 对照组 采取直接剥离法。确定分离界限,分离盆腔粘连组织,对未破裂囊肿表面作1 cm左右切口,对已破裂囊肿采取负压装置吸取内容物,清洗切口,充分暴露患者囊肿、卵巢皮质,钝性加锐性分离巧克力囊肿(夹住撕扯剥离囊肿壁,使其从卵巢上剥脱),并剥离周围粘连,基本恢复盆腔结构,然后对剥离面进行电凝止血。
1.3.2 研究组 予以注水分离,将囊肿内容物充分吸取、冲洗干洗后,使用304穿刺针于患者囊肿间壁内注入垂体后叶素与生理盐水(1:10)混合液60~120 ml,在卵巢组织、囊壁间隙组织中依靠水压形成水垫,通过张力作用促使囊肿壁与正常卵巢皮质自然分离,切开包膜后剥除囊肿,可吸收线缝合创面,然后塑形。
1.4 观察指标(1)手术指标,包括手术时间、卵巢皮质剥除厚度与剥离病灶厚度(苏木精-伊红染色切片,显微镜下计算)。(2)术前及术后6个月两组卵巢储备功能:窦状卵泡数目(Fo)指B超检测到的小卵泡(直径<10 mm),月经干净后3~7 d超声检查其水平;在患者月经来潮后2~3 d抽取清晨空腹静脉血,离心取血清,冰箱冻存待检,电化学发光法检测患者血清促黄体生成素(LH)、雌二醇(E2)、促卵泡生成素(FSH)水平。(3)术后2年内两组妊娠率、复发率:通过门诊复查、电话随访等途径了解患者妊娠与复发情况。
1.5 统计学分析 采用SPSS22.0统计学软件进行数据分析,计量资料以(±s)表示,行t检验,计数资料以%表示,行χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组手术指标对比 研究组卵巢皮质剥除厚度、剥离病灶厚度低于对照组,手术时间短于对照组(P<0.05)。见表1。
表1 两组手术指标对比(±s)
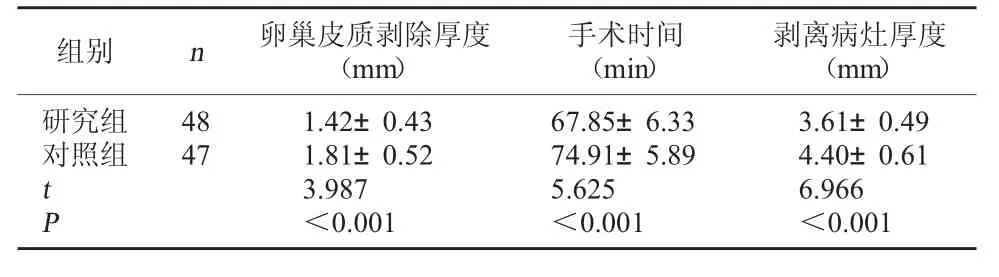
表1 两组手术指标对比(±s)
?
2.2 两组Fo及血清LH、E2、FSH水平对比 术前,两组Fo及血清LH、E2、FSH水平对比无显著性差异(P>0.05);术后6个月,研究组Fo与血清E2高于对照组,血清LH、FSH水平低于对照组(P<0.05)。见表2。
表2 两组Fo及血清LH、E2、FSH水平对比(±s)
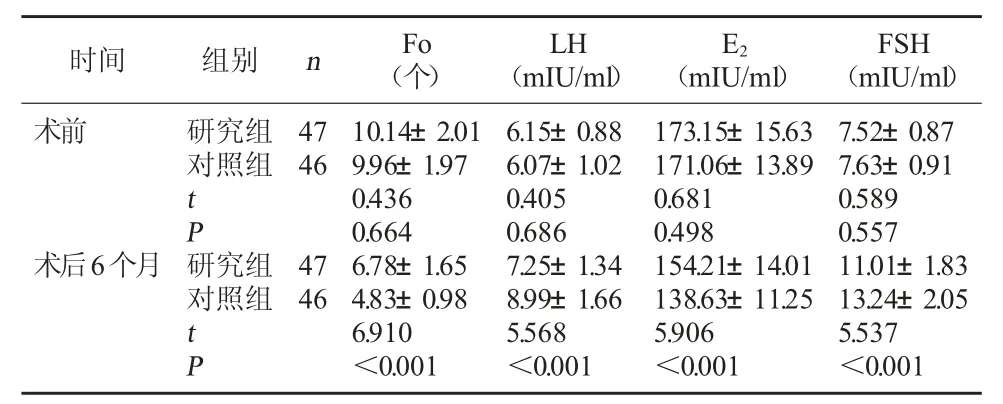
表2 两组Fo及血清LH、E2、FSH水平对比(±s)
注:研究组脱落1例,对照组脱落1例。
?
2.3 两组术后2年内妊娠率、复发率对比 研究组术后2年内妊娠率高于对照组,复发率低于对照组(P<0.05)。见表3。
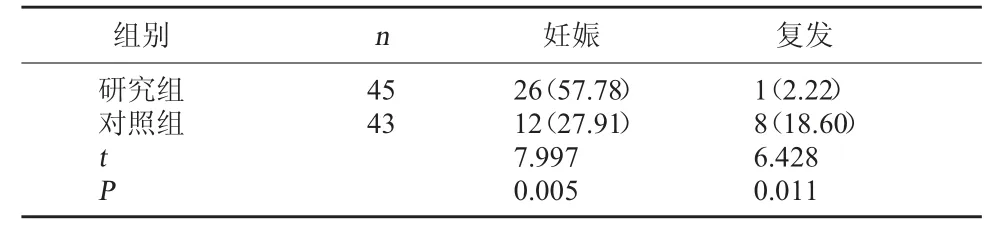
表3 两组术后2年内妊娠率、复发率对比[例(%)]
3 讨论
卵巢子宫内膜异位囊肿具有一定侵袭性,且发病趋向年轻化,临床上治疗多以清除病灶、促进生育为目的。腹腔镜囊肿剥离术效果肯定,做到完全剥离病灶、尽可能保留正常卵巢组织对年轻有生育需求的女性至关重要。
直接剥离、电凝止血是腹腔镜手术中最常见的治疗手段,能较彻底剥除囊肿,操作简单,电凝止血快,可避免镜下缝合的困难,临床医生接受度较好。但随着临床对术后卵巢早衰报道的增多,术后卵巢储备功能变化引起临床广泛重视。有研究发现囊肿直接剥离可造成患者卵巢创面扩大且不平整,引发较多出血,而电凝止血虽止血效果较好,但存在过度电凝导致卵巢热损伤,影响卵巢血供,降低卵巢储备功能[4~5]。为避免直接剥离带来的损害,注水分离法通过加压注水在患者囊肿壁与卵巢正常组织间形成水垫,利用水压自然分离囊肿壁与卵巢皮质,分离层次清晰,减轻暴力撕拉导致的正常卵巢组织丢失、血管破坏,且本研究使用垂体后叶素水溶液可收缩血管,减少出血,术野清晰而利于术者操作,缩短手术时间,保护卵巢功能[6~8]。因而本研究中研究组卵巢皮质剥除厚度、剥离病灶厚度低于对照组,手术时间短于对照组,说明腹腔镜注水分离囊肿剥离术可优化手术指标。注水分离可最大程度减轻撕扯、电凝等对卵巢组织损害,保留卵巢残留皮质血供与卵泡,故本研究术后6个月,研究组Fo与血清E2水平高于对照组,血清LH、FSH水平低于对照组,表明腹腔镜注水分离囊肿剥离术还可明显改善卵巢子宫内膜异位囊肿患者术后卵巢储备功能,为后续生育准备奠定基础。此外,本研究中研究组术后2年内妊娠率高于对照组,复发率低于对照组,说明腹腔镜注水分离囊肿剥离术远期疗效确切,能提高患者妊娠率,且能以较轻的卵巢组织创伤彻底清除病灶,降低术后复发率,适用于有生育需求的女性。
综上所述,腹腔镜注水分离囊肿剥离术治疗卵巢子宫内膜异位囊肿患者,可减轻损伤,缩短手术时间,改善卵巢储备功能,还能提高妊娠率,降低复发率。
