PDCA循环在检验分析前标本质量控制中的应用效果
2020-10-09范汉恭卓坚臻袁春雷
范汉恭 卓坚臻 袁春雷

[摘要]目的 探讨PDCA循环在检验分析前标本质量控制中的应用效果。方法 选取2017年7~12月我院检验科接收的937 423份标本作为对照组,选取2018年7~12月检验科接收的984 940份标本作为观察组。对照组在检验分析前标本质量控制中未实施PDCA循环,观察组在检验分析前标本质量控制中实施PDCA循环。比较两组的标本不合格率、不同类型标本不合格率和不同科室送检标本不合格率,分析两组标本不合格原因的主要类型与其中占有量排名前三的临床科室和相应不合格标本率的变化。结果 观察组标本的不合格率为0.079%,低于对照组的0.087%,差异有统计学意义(P<0.05)。观察组的脐血、血清标本不合格率均低于对照组,全血标本不合格率高于对照组,差异有统计学意义(P<0.05)。观察组儿科住院、产科住院送检标本的不合格率低于对照组,新生儿一区送检标本的不合格率高于对照组,差异有统计学意义(P<0.05)。观察组产科住院、儿科住院标本的抗凝标本凝集发生率低于对照组,新生儿一区标本的抗凝标本凝集发生率高于对照组,差异有统计学意义(P<0.05)。两组新生儿一区、儿科住院、外科住院标本中标本量少的发生率比較,差异无统计学意义(P>0.05)。观察组新生儿一区标本中检验项目与标本不符的发生率低于对照组,差异有统计学意义(P<0.05);两组内科住院、产科住院标本中检验项目与标本不符的发生率比较,差异无统计学意义(P>0.05)。两组内科住院、外科住院、儿科住院标本中标本送检容器错误的发生率比较,差异无统计学意义(P>0.05)。结论 PDCA循环管理应用可进一步降低标本不合格率,检验科应将PDCA循环常态化。
[关键词]PDCA循环;不合格标本;检验前质量控制
[中图分类号] R192.6 [文献标识码] A [文章编号] 1674-4721(2020)8(b)-0159-05
[Abstract] Objective To explore the application effect of PDCA cycle in specimen quality control before examination and analysis. Methods A total of 937 423 specimens received by the laboratory of our hospital from July to December 2017 were selected as the control group, 984 940 specimens received by the laboratory from July to December 2018 were selected as the observation group. In the control group, PDCA cycle was not implemented in the specimen quality control before the examination and analysis, while in the observation group, PDCA cycle was implemented in the specimen quality control before the examination and analysis. The unqualified rate of specimens, the unqualified rate of different specimen types and the unqualified rate of specimens sent by different departments were compared between the two groups. The main types of unqualified specimens in the two groups, the top three clinical departments and the corresponding unqualified specimen rate were analyzed. Results The unqualified rate of specimens in the observation group was 0.079%, which was lower than that in the control group (0.087%), the difference was statistically significant (P<0.05). The unqualified rates of cord blood and serum specimens in the observation group were lower than those in the control group, and the unqualified rate of whole blood specimens in the observation group was higher than that in the control group, the differences were statistically significant (P<0.05). The unqualified rate of pediatric inpatient and obstetric inpatient specimens in the observation group were lower than those in the control group, and the unqualified rate of the first area of newborn inpatient specimens in the observation group was higher than that in the control group, the differences were statistically significant (P<0.05). The incidence rates of anticoagulant specimens agglutination of obstetric inpatient and pediatric inpatient specimens in the observation group were lower than those in the control group, and the incidence rate of anticoagulant specimens agglutination in the first area of newborn in the observation group was higher than that in the control group, the difference were statistically significant (P<0.05). There were no significant differences between the two groups in the incidence rates of small number of specimens in the first area of newborn, pediatric inpatient and surgical inpatient specimens (P>0.05). The incidence rate of the inconsistency between the test items and the specimens in the first area of newborn specimens in the observation group was lower than that in the control group, the difference was statistically significant (P<0.05). There was no significant difference in the two groups in the incidence of inconsistency between test items and specimens of internal medicine inpatient and obstetric inpatient (P>0.05). There were no significant differences between the two groups in the incidence rates of specimens sending container errors in the specimens of internal medicine inpatient, surgical inpatient and pediatric inpatient (P>0.05). Conclusion Applying PDCA cycle management to clinical examination quality control can further reduce the unqualified rate of specimens, and the laboratory should normalize the PDCA cycle.
[Key words] PDCA cycle; Unqualified specimens; Quality control before examination
目前,检验界的共识为检验过程分为检验前、检验中和检验后三个阶段,检验科需对全过程进行质量控制才能保证检验结果的质量。自20世纪80年代以来,经过国家卫生健康委临床检验中心多年持续不懈的努力,我国绝大多数实验室都已建立起了比较完善的检验中和检验后的室内质量控制方案,因此对检验中及检验后的质量控制比较有信心;但是对于检验前阶段,因为其包括检验申请、患者准备、标本采集和运送等环节,并且主要是在临床实验室外由医生、护士、标本送检人员、受检者及其家属等共同完成[1-2],具有影响因素的多样性、质量缺陷的隐蔽性、参与人员的复杂性、责任的難确定性特点[3-4],现实状况差强人意。随着医学的不断发展,其对实验结果带来误差的影响越来越受到重视。检验前质量控制是实验室全面质量控制的重要一环,而且是难以控制的部分,因此,探究一种有效的方法提高检验前质量在临床上很有必要而且迫在眉睫。PDCA循环法是由美国质量管理专家戴明提出的全面质量管理所应遵循的标准化、科学化循环体系[5-6]。将PDCA循环法用于控制临床检验质量效果显著[7-8]。本研究旨在探讨PDCA循环在检验分析前标本质量控制中的应用效果,现报道如下。
1资料与方法
1.1一般资料
选取2017年7~12月我院检验科接收的937 423份标本作为对照组,选取2018年7~12月检验科接收的984 940份标本作为观察组。标本总数以检验科接收的条码数进行统计。所有不合格标本的数据均来自惠桥LIS系统上仪器编号为“不合格标本”的记录。本研究经我院医学伦理委员会审核批准。
1.2方法
对照组在检验分析前标本质量控制中未实施PDCA循环,观察组在检验分析前标本质量控制中实施PDCA循环,具体方法如下。
1.2.1第一阶段 即计划阶段,收集我院检验科在2017年下半年接收的不合格标本的数据,分析不合格标本产生的原因,针对主要原因制定改善分析前检验标本质量控制的措施。
1.2.2第二阶段 即执行阶段,检验科联合护理部举办规范标本采集的培训班,提高临床医护人员标本采集的理论和操作水平;向各临床科室下发更新后的标本采集手册;实施院长查房制度,督促临床科室重视标本采集并加强管理;严格执行不合格标本拒收制度;制定定期通报制度,对出现不合格标本多的科室进行通报并整改。
1.2.3第三阶段 即检查阶段,检验科每月对不合格标本进行分类统计,并反馈给相关科室,为临床科室提供改进依据
1.2.4第四阶段 即总结阶段,进行经验总结,推广改进措施,探索未解决问题的对策并作为下一次循环的重点而加以解决。
1.3观察指标
比较两组的标本不合格率、不同类型标本不合格率和不同科室送检标本不合格率,分析两组标本不合格原因的主要类型与其中占有量排名前三的临床科室和相应不合格标本率的变化。
1.4统计学方法
采用SPSS 22.0统计学软件进行数据分析,计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1两组标本不合格率的比较
观察组标本的不合格率为0.079%(778/984 940),低于对照组的0.087%(818/937 423),差异有统计学意义(χ2=3.96,P=0.046)。
2.2两组不合格标本类型分布及构成比
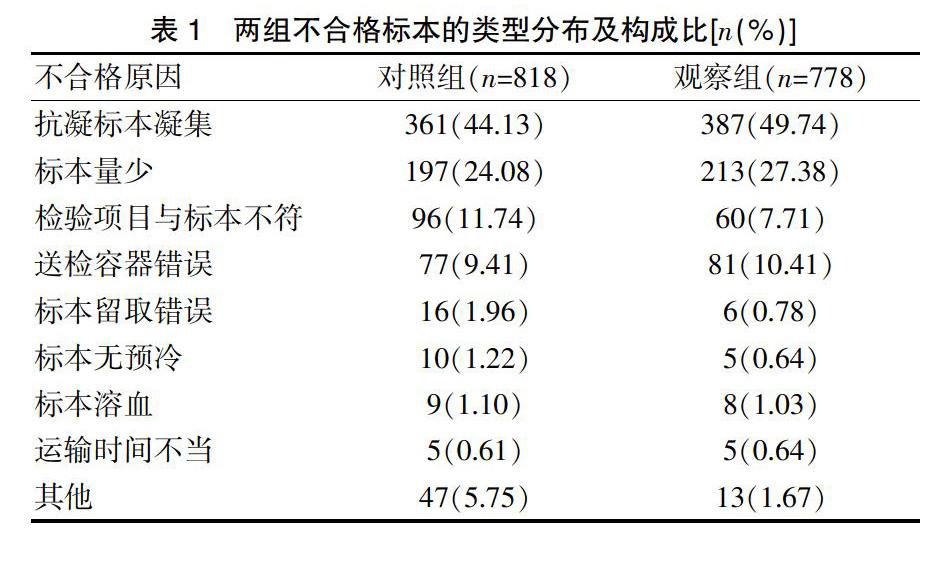
对照组不合格标本的类型主要为抗凝标本凝集(44.13%)、标本量少(24.08%)、检验项目与标本不符(11.74%);观察组不合格标本的类型主要为抗凝标本凝集(49.74%)、标本量少(27.38%)、送检容器错误(10.41%),具体见表1。
2.3两组不同标本类型不合格率的比较
观察组的脐血、血清标本不合格率均低于对照组,全血标本不合格率高于对照组,差异有统计学意义(P<0.05);两组的血浆、粪便、尿液、鼻咽拭子及其他标本不合格率比较,差异无统计学意义(P>0.05)(表2)。
2.4两组不同科室送检标本不合格率的比较
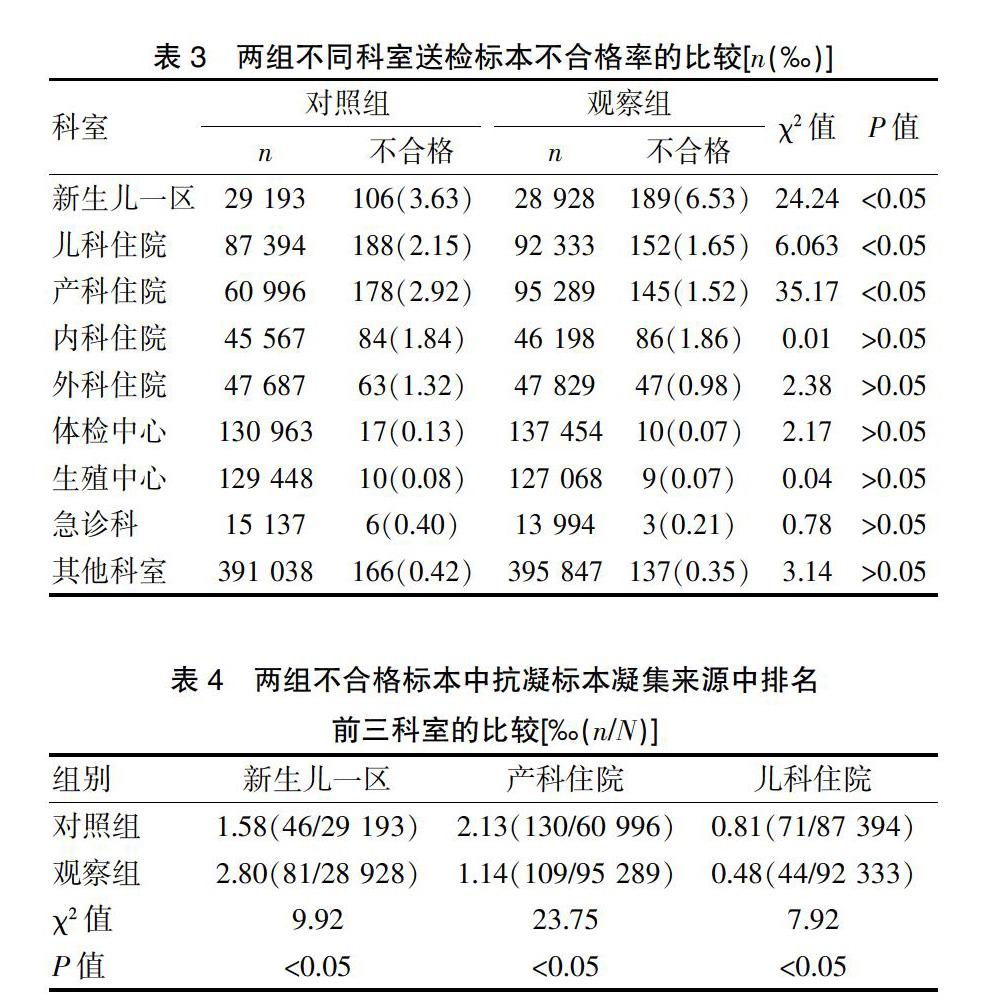
观察组新生儿一区送检标本的不合格率高于对照组,儿科住院、产科住院送检标本的不合格率均低于对照组,差异有统计学意义(P<0.05);两组内科住院、外科住院、体检中心、生殖中心、急诊科送检标本的不合格率比较,差异无统计学意义(P>0.05)(表3)。
2.5两组不合格标本中抗凝标本凝集来源中排名前三科室的比较
观察组新生儿一区标本的抗凝标本凝集发生率高于对照组,产科住院、儿科住院标本的抗凝标本凝集发生率低于对照组,差异有统计学意义(P<0.05)(表4)。
2.6两组不合格标本中标本量少来源中排名前三科室的比较
2.7两组不合格标本中检验项目与标本不符来源中排名前三科室的比较
两组内科住院、产科住院标本中检验项目与标本不符的发生率比较,差异无统计学意义(P>0.05);观察组新生儿一区标本中检验项目与标本不符的发生率均低于对照组,差异有统计学意义(P<0.05)(表6)。
2.8两组不合格标本中标本送检容器错误来源中排名前三科室的比较
两组内科住院、外科住院、儿科住院标本中标本送检容器错误的发生率比较,差异无统计学意义(P>0.05)(表7)。
3讨论
本研究中,在PDCA循环实施前后,不合格标本原因类型分布中,抗凝标本凝集来源的三大主要科室分别是新生儿一区、产科住院、儿科住院,对照组产科住院和儿科住院标本因标本凝集导致的不合格率分别为2.13‰、0.81‰,观察组为1.14‰、0.48‰,观察组产科住院、儿科住院标本的抗凝标本凝集发生率低于对照组,差异有统计学意义(P<0.05),提示实施PDCA循环后对产科住院和儿科住院的不合格标本中抗凝标本凝集产生了实际性的影响,主要原因如下。①由于新生儿存在血量不多和抽血困难的情况,抽血时间过长导致抗凝不及时或血液与抗凝剂未得到充分混匀;②产科住院的标本以脐血为主,妊娠合并高凝血产妇凝血-抗凝机制或纤溶活性失衡,易发生脐血凝固现象[9-10],同时脐带血的留取对护理人员留取标本操作熟练程度有较高要求,由于采集脐血人员熟悉掌握相关知识和操作规范,脐血标本出现凝血现象减少。
[9]赵琼.脐血标本凝固原因分析及护理对策[J].护理实践与研究,2017,14(3):122-123.
[10]林明相.PDCA循环用于临床检验质量控制的效果[J].中国现代医生,2018,56(28):79-81.
[11]马红叶,洪燕英,郭宏林.PDCA循环管理在降低临床尿常规检验标本不合格率中的应用[J].标记免疫分析与临床,2019,26(9):1587-1590,1608.
[12]杨速剑.检验标本不合格原因及PDCA循环质量管理效果分析[J].中国乡村医药,2019,26(12):47-48.
[13]张敏,李智,蔡惠萍,等.PDCA循环在医学实验室风险管理中的应用[J].检验医学,2016,31(2):144-146.
[14]鄧敬仪.PDCA循环在门诊抽血室标本质量控制中的应用分析[J].中国继续医学教育,2019,11(1):196-198.
[15]李三喜.PDCA循环在检验标本分析前质量控制中的应用[J].标记免疫分析与临床,2016,23(3):309-311.
[16]刘珂,周平尧,刘琴.运用PDCA降低检验标本不合格率[J].实践与检验医学,2017,35(6):896-897.
[17]宫美华.PDCA循环在医学实验室风险管理中的应用探讨[J].中国卫生产业,2017,14(19):83-94.
[18]郭彩娇,张媛,刘云锋,等.PDCA循环法在检验分析前标本质量控制中的应用[J].国际检验医学杂志,2017,38(4):567-569.
[19]江硕,袁飞.PDCA在微生物不合格送检标本管理中的应用[J].现代医院,2018,18(12):24-26,30.
[20]杨乾红,江峰锦.PDCA法在临床血液标本质量管理中的应用[J].中国卫生产业,2019,16(11):135-136.
[21]赵录琳,杨蒙,朱爱群,等.PDCA循环法对新标准下医院复用医疗器械消毒灭菌效果的研究[J].中国医学装备,2019,16(3):124-128.
[22]谢桂添.PDCA循环在药房麻精药品管理中的应用效果观察[J].中国医药科学,2019,9(13):144-146,234.
[23]张瑞明,孙子乔.基于FOCUS-PDCA循环管理模式提高手术刀柄清洗质量的应用[J].中国医学装备,2019,16(2):102-105.
(收稿日期:2020-05-12)
