不同血液透析龄患者自体动静脉内瘘功能状态临床分析
2020-09-22杨新军汪晶华陈云爽黄旭东王丽晖吴广礼
杨新军,汪晶华,林 静,赵 维,陈云爽,黄旭东,王丽晖,吴广礼
血管通路是维持性血液透析(MHD)患者的生命线[1],临床常见的血管通路包括内瘘、外瘘、有隧道导管与无隧道导管[2-4]。自体动静脉内瘘(arterio-venous fistula, AVF)自20世纪60年代初首次使用以来,因感染发生率低、血流量稳定、便于穿刺等[5-8]优点,是目前公认的首选血液透析血管通路[9-11],且随着通路手术技术的进步,AVF已广泛应用于临床。血管通路的功能状态可影响尿毒症患者的血液透析质量与生存状态[12-13],因此,准确判断不同透析龄患者AVF的功能状态、确保AVF长期通畅是临床需要探索的问题。本研究回顾性分析1996年10月—2018年6月我院收治的应用AVF行血液透析84例的临床资料,总结分析不同血液透析龄患者AVF功能状态,现报告如下。
1 资料与方法
1.1一般资料 本研究84例,男49例,女35例;年龄27~92岁,平均55.6岁;透析龄12~312个月,平均73个月(44.0%);均有慢性肾脏病,病程1~20年,平均7.2年,其中慢性肾炎(CGN)37例(44.0%),糖尿病肾病(DN)27例(32.1%),高血压肾病(HPBN)10例(11.9%),多囊肾(PKD)5例(6.0%),缺血性肾病(IRD)2例(2.4%),痛风肾(GKD)、心肾综合征(CRS)与慢性肾盂肾炎(CPN)各1例(各占1.2%)。按照不同透析龄将其分为4组,即透析龄<5年为1组(n=31),透析龄5~10年为2组(n=42),透析龄10~20年为3组(n=9),透析龄≥20年为4组(n=2)。
1.2AVF通路 84例均行AVF,按照KDOQI指南推荐[14],常规选择非惯用手前壁腕部头静脉与桡动脉为手术部位,术前上臂血管超声探查血管与血流情况,手术方式以头静脉与桡动脉端侧、侧侧吻合为主,其中2例采用腕前鼻咽窝内瘘,1例行前臂贵要静脉转位内瘘[15-17]。所有患者AVF通路建立顺利,无高位肱动脉内瘘[18]。若患者出现头静脉血栓或狭窄导致内瘘功能不良或功能丧失,则采用头静脉溶栓、超声引导下球囊扩张(PTA)或AVF近心端向上顺延重建内瘘,确保后续透析治疗。
1.384例均透析治疗 84例均应用Fresenius 4008s透析机,每周透析3次,每次4~4.5 h,常规给予肝素或低分子肝素抗凝,每月辅以1次透析+灌流(HD+HP)及在线透析滤过(HDF Fresenius 5008s血滤机)治疗,均病情稳定。
1.4观察指标 84例均随访至2018年6月,且每年进行AVF超声检查,均采用我院特诊科东芝Aplio 500彩色多普勒超声诊断仪,探头频率12 MHz,由同一组技师进行检查,观察AVF血流量[19]与并发症发生情况,包括初始瘘口直径、现瘘口直径、现瘘口血流速度、是否有头静脉血栓形成及瘤样扩张,记录AVF重建情况。
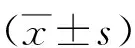
2 结果
2.1一般资料比较 1组CGN 11例(35.5%),DN 15例(48.4%),HPBN 2例(6.5%),PKD、GKD、CRS各1例(各占3.2%);2组CGN 18例(42.9%),DN 11例(26.2%),HPBN 7例(16.7%),PKD 4例(9.5%),IRD、CPN各1例(各占2.4%);3组CGN 6例(66.7%),DN、HPBN、IRD各1例(各占11.1%);4组均为CGN(各占50.0%)。所有患者中,透析龄超过10年11例,其中CGN 8例(72.7%),明显高于其他原发疾病患者。
2.2AVF血流量与并发症发生情况 4组初始瘘口直径、现瘘口直径、现瘘口血流速度、头静脉血栓形成发生率及瘤样扩张发生率比较差异均无统计学意义(P>0.05),见表1。
2.3AVF重建情况 84例中61例(72.6%)接受1次以上内瘘重建术。1组17例(54.8%)行内瘘重建1次,其中1例行PTA治疗;6例(19.4%)行内瘘重建2次。2组行内瘘重建1和2次各15例(各占35.7%),行内瘘重建3次2例(4.8%),其中2例(4.8%)分别透析6和8年后改为腹膜透析,1例(2.4%)透析9年后行肾移植。3组3例(33.3%)行内瘘重建1次,1例(11.1%)行内瘘重建2次。4组均行内瘘重建2次,其中1例每年行PTA治疗1或2次。所有患者截至随访期结束AVF功能良好,均规律透析治疗。
3 讨论
血液透析是终末期肾病(ESRD)患者肾替代治疗的首选方式[20-21],全球超过70%的ESRD患者行MHD治疗,AVF是长期行MHD治疗患者的首选血管通路,但临床上AVF的远期通畅率并不理想。相关数据显示,AVF的1年通畅率为60%,2年通畅率为51%[22]。影响AVF通畅的原因包括基础疾病、手术前后血管病理变化、血流动力学改变、穿刺损伤及日常保护等。有文献报道,年龄、合并糖尿病、原发病为DN、发生低血压、C反应蛋白水平升高、血小板计数升高等是透析患者AVF失功能的危险因素[23],特别是合并糖尿病,AVF失功能的风险明显增加[24]。ESRD患者因存在毒素蓄积、钙磷代谢紊乱、继发性甲状旁腺功能亢进、微炎症等因素,可出现AVF手术前桡动脉内膜增厚,中膜大量胶原纤维增生,外膜肌成纤维细胞聚集[25],头静脉偏心性内膜增生[26],中膜与外膜纤维化[27],加之术后桡动脉内膜增生失控,管腔狭窄,出现涡流和血流缓慢导致血栓形成,且头静脉新生内膜增生并承受高机械力,中膜增厚,外膜纤维化加重[28-30],引起管腔狭窄、血栓形成或发生瘤样扩张伴血栓形成,最终导致内瘘失功能。因此,AVF的成熟与远期功能状态与患者的基础疾病、手术前后动静脉血管病理改变与血流动力学变化密切相关,决定了AVF的长期功能状态,但具体机制仍在不断探索中。本研究CGN患者占44.0%,DN患者占32.1%,特别是透析龄小于5年的患者中,DN所占比例达48.4%,与国内文献报道一致[31-33]。因糖尿病并发症及血管通路并发症较多,本研究仅1例DN透析龄超过10年,提示DN虽行介入透析治疗,但预后较CGN患者差,与既往文献报道一致[34]。
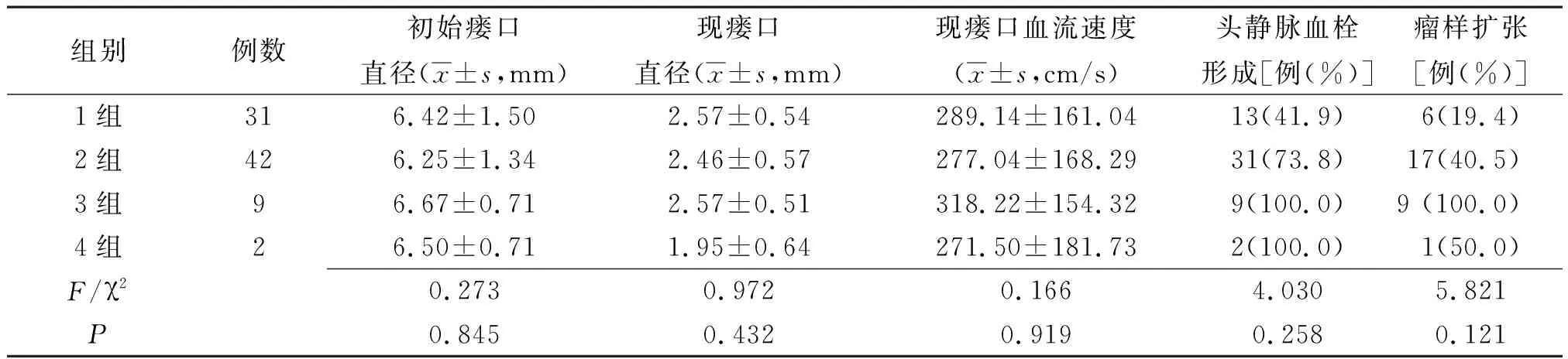
表1 不同透析龄4组自体动静脉内瘘血流量与并发症发生情况比较
功能良好的AVF是MHD治疗的基本保障,良好的AVF需满足以下条件[35]:有效透析血流量200~350 ml/min、再循环量≤血流量×5%、血管直径4~5 mm、血管内血流量500~600 ml/min、血管路径相对流畅,且近心端没有梗阻。此外,如何保持AVF功能良好,除常规进行AVF保护宣教、规范护理操作外,彩色多普勒超声检查对于了解内瘘功能情况具有重要诊断价值,必要时可结合血管造影检查。本组均长期采用AVF透析治疗,每年行彩色多普勒超声检查,定期检测瘘口直径、瘘口血流速度及有无血栓形成、瘤样扩张等情况,可作为评定内瘘功能的重要依据。本研究结果显示,4组初始瘘口直径、现瘘口直径、现瘘口血流速度、头静血栓形成发生率及瘤样扩张发生率比较差异均无统计学意义,且所有患者截至随访期结束AVF功能良好,均规律透析治疗。
当临床发现患者内瘘搏动减弱、震颤消失,或在透析过程中持续血流量<200 ml/min,应及时行彩色多普勒超声检查了解内瘘功能,以便制定合适的处置方案,失功能内瘘视具体情况及时采取内瘘重建术或PTA,术后超声检查随访。本研究资料显示,AVF失功能发生率高,其中61例(72.6%)接受1次以上的内瘘重建术,1、2组内瘘重建率均达70%以上,可见AVF失功能多发生于低透析龄患者,特别是透析龄<5年的患者,54.8%因内瘘失功能进行内瘘重建1次,19.4%因内瘘失功能进行内瘘重建2次,分析原因与低透析龄患者的基础疾病、内瘘保护、血管条件与自我监测经验欠缺有关。自1989年Schwab首次提出使用PTA治疗AVF狭窄以来,随着超声引导介入治疗技术的普及,腔内治疗具有微创、有效、保留静脉资源的优势,逐步成为失功能内瘘的首选治疗方式[36]。近年来,在常规PTA治疗的基础上,高压球囊与药物球囊(DCB)也应用于血管通路失功能的治疗。文献报道,对于普通球囊扩张不满意的复杂性AVF失功能患者来说,高压球囊扩张12个月的血管通畅率达84.9%[37],而DCB可以减轻PTA治疗后血管壁的炎症反应,降低再狭窄发生率,一期通畅率明显升高(70%~97%)[38-39],疗效均优于普通PTA。然而,因PTA治疗费用昂贵,本研究仅2例选择定期PTA治疗以改善内瘘血流量,但对于长期透析及有明确指征患者来说,为保留有限血管资源,PTA应推荐作为一线治疗方案。
综上所述,MHD患者应用AVF治疗过程中,AVF并发症及失功能问题较为突出,需定期监测AVF功能状态与并发症,对AVF功能不良与失功能要及时给出诊断,以便制定合适的处置措施,确保AVF功能稳定,保证正常透析治疗。
