老年慢性心力衰竭患者氨基末端脑利钠肽前体、甲状腺激素水平变化及其对病情、预后的影响
2020-09-22赵金芳田艳珍
赵金芳,田艳珍
慢性心力衰竭(chronic heart faiture, CHF)是由多种病因共同作用引起的心脏器质性病变[1-4],发病机制为血流动力学改变及神经内分泌系统紊乱导致心室重塑,最终引起心排出量下降[5-8]。CHF预后不佳,1年病死率为30%,10年病死率高达90%[9]。老年人多伴有高血压病、冠心病等基础疾病,是CHF发生的高危人群,并且65岁以上人群CHF发病率达10%,是导致该类人群病死的主要疾病[10]。随着我国人口老龄化进程的加快,老年CHF患者逐渐增多,因此,准确评估老年CHF患者病情及预后具有重要的临床意义。
脑利钠肽(BNP)是由心室肌细胞分泌的一种心脏神经激素,当心室肌细胞受到牵拉刺激或室壁张力增大时,可分泌氨基末端脑利钠肽前体(NT-proBNP),具有利尿、利钠、扩张血管及舒张平滑肌等功能[11]。有研究显示,在生理和病理条件下,甲状腺激素对维持心血管稳态具有重要作用,且与CHF的发生发展关系密切[12]。有文献显示,严重心力衰竭患者可出现“低三碘甲状腺原氨酸(T3)综合征”,即T3及游离三碘甲状腺原氨酸(FT3)水平降低[13]。基于此,本研究观察老年CHF患者NT-proBNP及甲状腺激素水平变化,比较不同心功能及预后的老年CHF患者NT-proBNP及甲状腺激素水平,分析老年CHF患者NT-proBNP与甲状腺激素的相关性,以期为老年CHF患者的病情及预后评估寻找有效的监测指标。
1 资料与方法
1.1一般资料 选取我院2016年12月—2018年8月收治的符合纳入及排除标准的116例老年CHF作为观察组,其中男71例,女45例;年龄63~71(69.3±3.6)岁;病程7~16(10.2±0.4)个月;纽约心脏病协会(New York heart association, NYHA)心功能分级[14]为Ⅱ级42例,Ⅲ级50例,Ⅳ级24例;有吸烟史35例,有饮酒史45例;合并高血压病36例,糖尿病27例,高脂血症31例。选取同期来我院行健康体检且身体健康的老年人92例作为对照组,其中男55例,女37例;年龄64~72(68.7±3.4)岁;有吸烟史26例,有饮酒史34例。两组性别、年龄、有吸烟史及饮酒史所占比例比较差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准,患者和(或)其家属对本研究知情同意且签署知情同意书。
1.2纳入及排除标准
1.2.1纳入标准:①符合欧洲心脏病学会颁布的CHF相关诊断标准[15];②年龄>60岁,性别不限;③有不同程度的CHF症状和体征;④临床资料完整。
1.2.2排除标准:①伴急性冠状动脉综合征;②合并严重肝肾功能障碍、肿瘤、创伤、自身免疫性疾病、血液系统疾病、电解质紊乱、严重感染;③近期行冠状动脉介入手术;④年龄<60岁;⑤近1个月内口服影响甲状腺激素分泌的药物;⑥伴内分泌系统疾病;⑦临床资料欠缺。
1.3治疗方法与观察指标 观察组给予呋塞米利尿、洋地黄强心、复方氨茶碱解痉平喘、曲美他嗪抗心肌缺血等治疗,同时嘱其注意休息,避免劳累,限制水摄入,预防呼吸系统感染。
比较两组NT-proBNP、甲状腺激素[T3、甲状腺素(T4)、FT3、游离甲状腺素(FT4)、促甲状腺激素(TSH)]水平,即观察组于入院后次日、对照组于体检日清晨采集空腹肘静脉血5 ml,以3000 r/min离心10 min,分离血清,应用雅培ARCHITECT Ci8200生化免疫分析仪,采用酶联免疫吸附试验法测定NT-proBNP水平,采用化学发光免疫法测定T3、T4、FT3、FT4、TSH水平,试剂盒均购自北京亿森宝生物科技有限公司。根据NYHA心功能分级[14],将观察组分为Ⅱ级亚组、Ⅲ级亚组和Ⅳ级亚组,比较3组NT-proBNP、甲状腺激素水平;通过电话、门诊等方式随访1年,根据有无心源性猝死或心力衰竭恶化再住院情况,将观察组分为预后良好亚组(未发生心源性猝死或心力衰竭恶化)和预后不良亚组(发生心源性猝死或心力衰竭恶化),比较两组NT-proBNP、甲状腺激素水平;分析老年CHF患者NT-proBNP和甲状腺激素的相关性。
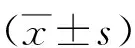
2 结果
2.1老年CHF患者和体检健康者NT-proBNP、甲状腺激素比较 两组T4、FT4、TSH水平比较差异无统计学意义(P>0.05);与对照组比较,观察组NT-proBNP水平升高,T3、FT3水平降低,差异有统计学意义(P<0.05或P<0.01)。见表1。

表1 老年慢性心力衰竭患者和体检健康者NT-proBNP、甲状腺激素比较
2.2不同NYHA心功能分级老年CHF患者NT-proBNP、甲状腺激素比较 不同NYHA心功能分级的老年CHF患者T4、FT4、TSH水平总体比较差异无统计学意义(P>0.05);不同NYHA心功能分级的老年CHF患者NT-proBNP、T3、FT3水平总体比较差异有统计学意义(P<0.01);与Ⅱ级亚组比较,Ⅲ级亚组、Ⅳ级亚组NT-proBNP水平升高,T3、FT3水平降低,差异有统计学意义(Ⅲ级亚组:t=9.543、P<0.001,t=2.412、P=0.040,t=3.174、P=0.036;Ⅳ级亚组:t=12.672、P<0.001,t=3.561、P=0.031,t=4.309、P=0.022);与Ⅲ级亚组比较,Ⅳ级亚组NT-proBNP水平升高,T3、FT3水平降低,差异有统计学意义(t=7.185、P<0.001,t=3.022、P=0.038,t=3.385、P=0.034)。见表2。

表2 不同纽约心脏病协会心功能分级的老年CHF患者NT-proBNP、甲状腺激素比较
2.3不同预后老年CHF患者NT-proBNP、甲状腺激素比较 不同预后的老年CHF患者T4、FT4、TSH水平比较差异无统计学意义(P>0.05);与预后不良亚组比较,预后良好亚组NT-proBNP水平下降,T3、FT3水平升高,差异有统计学意义(P<0.05或P<0.01)。见表3。
2.4老年CHF患者NT-proBNP与甲状腺激素的相关性分析 Pearson相关性分析显示,NT-proBNP水平与T3、FT3水平呈负相关,与T4、FT4、TSH水平无相关性。见表4。
3 讨论
近年来,随着人口老龄化进程的加剧,CHF发病率逐年升高,是导致老年人死亡的重要疾病[16-19]。CHF为临床常见心脏疾病,是各种心血管疾病的终末阶段,发病后患者出现心脏泵功能障碍,心肌细胞呈不同程度的病理性改变,进而因慢性原发性心肌疾病和长期心室压力和(或)容量负荷过重导致心肌收缩力减弱,使得心排出量异常[20]。老年CHF患者常预后不佳,严重影响患者的生活质量,因此,准确评估老年CHF患者病情及预后具有非常重要的临床意义。

表3 不同预后的老年CHF患者NT-proBNP、甲状腺激素比较
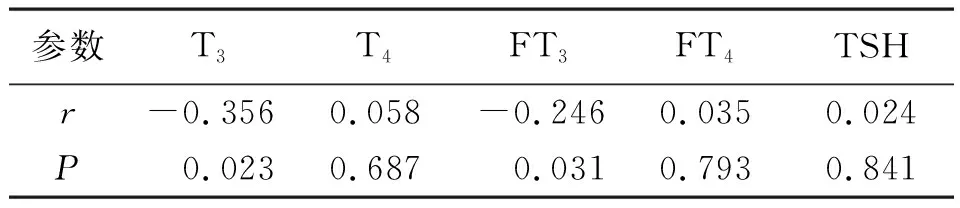
表4 老年CHF患者NT-proBNP与甲状腺激素的Pearson相关性分析
BNP是钠尿肽家族的一员,由左心室心肌细胞分泌,具有利尿、扩血管、抑制交感神经及维护血压、血容量和心功能的作用,当心功能恶化时,其水平显著升高[21]。有学者认为BNP是心功能紊乱的敏感性、特异性标志物,有着较高的诊断效能,且与心功能严重程度密切相关,亦被认为是心功能紊乱预后不佳的预测因子之一[22]。NT-proBNP是BNP酶解后的产物,其含量与BNP变化一致。有研究显示,NT-proBNP升高程度与患者心室扩张、压力超负荷呈正比,即心功能恶化程度越高其水平也就越高,但NT-proBNP较BNP更加敏感,半衰期更长,稳定性更佳[23]。
有文献报道,甲状腺激素有增加Na+-K+-ATP酶活性及Ca2+-ATP酶活性、促进心肌细胞蛋白质合成、提高心肌收缩力等作用[24]。有学者指出老年CHF患者甲状腺激素水平较低,易导致心脏收缩功能下降,从而进一步加速疾病发展[25]。T3、T4、FT3、FT4、TSH是目前临床常用的甲状腺激素检测指标。笔者复习相关文献,总结导致老年CHF患者甲状腺激素分泌异常的原因如下:①老年CHF患者处于应激状态,使得儿茶酚胺及糖皮质激素分泌增加,抑制T4向T3转化,从而降低T3、FT3水平;②老年CHF患者因组织供氧不足、胃肠道淤血、营养物质吸收障碍、碘摄入量减少及甲状腺激素与球蛋白合成不足,导致甲状腺激素代谢异常;③甲状腺激素受体表达上调,且与T3亲和力较强,导致T3水平降低;④老年CHF患者在缺氧、酸中毒及心肌损伤时可增加机体对T3的利用度,导致T3水平降低[26]。
本研究结果显示,观察组NT-proBNP水平明显高于对照组,T3、FT3水平低于对照组,差异均有统计学意义;随着NYHA心功能分级的加重,老年CHF患者NT-proBNP水平逐渐升高,而T3、FT3水平逐渐降低,不同NYHA心功能分级亚组两两比较差异均有统计学意义;老年CHF患者预后良好亚组NT-proBNP水平低于预后不良亚组,T3、FT3水平高于预后不良亚组,差异均有统计学意义,与王翠艳与王丽辉[27]研究结果相符。本研究进一步分析老年CHF患者NT-proBNP与甲状腺激素水平的相关性,结果显示,NT-proBNP水平与T3、FT3水平呈负相关,与T4、FT4、TSH水平无相关性。
综上,老年CHF患者NT-proBNP水平升高,T3、FT3水平降低,且随着患者NYHA心功能分级的加重,NT-proBNP水平越高,T3、FT3水平越低,且老年CHF患者NT-proBNP水平与T3、FT3水平呈负相关,临床可将NT-proBNP、T3、FT3作为评估老年CHF患者病情变化及预后的指标。
